
组织学证实的唾液腺恶性肿瘤提供开放式手术切除。在没有远处转移的情况下,对于可切除的病例,具有足够自由边缘的手术是唾液腺癌的主要治疗方法。不可切除的疾病被定义为 T4b 疾病或颈部淋巴结转移侵犯颈动脉。由于缺乏前瞻性随机试验、这些肿瘤涉及的不同解剖部位以及不同的组织学类型,充分的自由切缘范围尚未确定。此外,腮腺肿瘤的面神经的存在也显著影响可以达到的边缘程度。
可能会要求术中病理检查以支持术中治疗的即时改变(切除和颈部解剖的范围)。不应该仅基于不确定的术前或术中诊断,做出会导致重大伤害的决定,例如切除面神经。
术前和术中数据的结合用于指导外科医生决定切除腺体的数量、如何治疗面神经以及切除腮腺和区域淋巴结。尽管患者的病史、检查结果、影像学和FNA有助于检测唾液腺恶性肿瘤,但在诊断某些唾液腺肿瘤的确切性质方面仍然存在一些困难。此外,在决定适当的手术时,假阴性针吸(率高达 20%)可能是一个问题。术中冰冻切片是术前检查的有用辅助手段,可用于识别恶性唾液腺病变。冰冻切片在识别肿瘤性病变方面的准确率为 99%,在识别非肿瘤性病变方面为 96%,但在尝试报告确切的肿瘤类型时,准确性会降低:良性病变为 90%,而恶性病变为 59%。除了作为诊断恶性肿瘤的有用辅助手段外,还发现冷冻切片可用于可靠地影响术中决策。
外科医生可以对位置适当的浅表 T1 或 T2 低级别唾液腺癌进行部分浅表腮腺切除术。
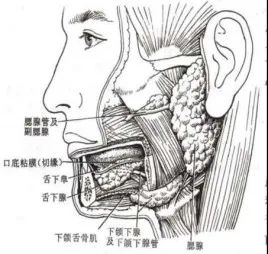
虽然没有随机试验评估低级别腮腺癌的手术范围,但这些肿瘤的临床行为类似于多形性腺瘤和其他良性唾液腺肿瘤。在这些癌症中,目标是完全切除,但由于转移扩散率低,因此不需要去除包含相邻淋巴结的额外腮腺组织。由于它们位于面神经附近,许多腮腺肿瘤的切除通常会导致手术切缘很近(< 5 mm)。尽管如此,在没有诸如神经周围或淋巴血管侵犯或病理淋巴结等不良特征的情况下,即使手术切缘较窄,早期中低级别腮腺癌在完全手术切除时也能很好地控制疾病。尽管手术切缘≤ 2 mm,但在 15名 T1-2N0 低级别或中级别黏液表皮样癌患者中,仅接受手术治疗,平均随访 74个月,结果显示100%局部控制。
同样,在一系列 18 名没有不良特征(病理性淋巴结疾病、淋巴血管或神经周围浸润或高级别组织学)的腮腺早期腺泡细胞癌患者中,只有一名患者出现复发,中位随访时间为:最多 64 个月。32 例低级别或中级别腮腺癌仅通过手术治疗,手术切缘阴性(≥ 1 mm)但接近(≤ 5 mm),观察到 5 年 DFS 为 90.6%。因此,为了优化肿瘤切除,同时尽量减少对面神经的风险,建议对位置适当的 T1 或 T2 低级别唾液腺癌进行部分浅表腮腺切除术。不需要额外切除未受累的腮腺实质。
由于高级别或晚期腮腺癌存在腮腺内淋巴结转移的风险,对于任何高级别或晚期(T3-T4)腮腺癌,外科医生应至少进行浅表腮腺切除术,并考虑全或次全腮腺切除术。
对于晚期(T3-T4)或高级别腮腺癌,手术方法不仅应考虑切除原发肿瘤,还应考虑邻近的高危腮腺淋巴结。虽然完整的腮腺切除术是最确定的方法,但手术可能会导致面神经的风险更高。许多关于是否应进行浅表或全腮腺切除术的文献还包括涉及腺体的转移性皮肤病变。有研究显示,27 名患者被发现患有腮腺癌或腺体外肿瘤的深叶扩散。发现 65 名治疗皮肤源性腮腺转移性病变的患者中,22% 有深叶受累。然而,虽然可能存在隐匿的深叶扩散,但没有关于腮腺癌或腺体转移的皮肤鳞状细胞癌的数据,当使用辅助治疗时,更积极的手术可提高生存率或局部控制。此外,在接受腮腺转移性鳞状细胞癌手术和辅助放疗 (RT) 的 64 例患者中,观察到 3.7% 的腮腺床复发率,根据腮腺切除术的程度没有差异。因此,鉴于建议晚期和/或高级别腮腺癌患者进行辅助放疗,建议这些患者至少接受浅表腮腺切除术,并在可能的情况下切除额外的腮腺组织被认为不会将面神经置于显著增加的风险中。
对于术前面神经功能完好的患者,当肿瘤和神经之间可以形成解剖平面时,外科医生应进行面神经保留。
术前面神经运动受损的患者或发现分支被确诊的恶性肿瘤包裹或严重受累时,外科医生应切除受累面神经分支。
在切除唾液腺癌时,实现阴性手术切缘已被证明可以改善 OS。术前面部无力和/或切除时有神经周围侵犯的患者预后较差。然而,在术前面神经正常的腮腺和下颌下恶性肿瘤的情况下,额外的切缘间隙可能构成面神经分支的切除,因此可能导致患者的严重并发症。还没有对照前瞻性试验来评估面神经切除术对生存和疾病控制的影响。在早期低级别和中级别腮腺癌中,切缘完整的手术切除已被证明可实现显著的疾病控制,支持这些患者保留面神经的概念。对于晚期和高级别肿瘤,则不太清楚。在 107 名因腮腺癌接受腮腺切除术的患者中,用于神经切除的标准如下:术前肌电图证实神经衰弱认为与肿瘤有关或术中怀疑肿瘤浸润神经。在他们的研究中,DFS 没有统计学上的显著差异,但与根治性腮腺切除术相比,全腮腺切除术的 5 年和 10 年 OS 有改善的趋势,这表明可能存在选择偏差。在这个系列中,全腮腺切除术组的患者更可能患有高级别癌症,并且该队列中的辅助放疗率有更高的趋势。在腺样囊性癌 (ACC) 患者中,神经切除术的肿瘤学益处也不清楚。
对于 T3 和 T4 肿瘤和高级别恶性肿瘤的临床阴性颈部,外科医生应提供选择性颈部治疗而不是观察。
唾液管癌 (SDC)、未另作说明的腺癌、多形性腺瘤和粘液表皮样癌的临床阳性淋巴结受累率均超过 20%。在同一项研究中,这些高级别组织学也具有最高的隐匿性淋巴结病发生率。在他们的单机构研究中对 219 名患者进行了多变量分析,发现主要神经浸润、组织学分级、淋巴血管浸润和包膜外浸润可预测淋巴结转移。目前,在术后辅助治疗的情况下,没有关于择期颈部清扫术对疾病控制和生存的影响的可用数据。然而,选择性颈部放疗在 131 名患者中实现了 100% 的区域控制,而在观察到颈部的患者中,颈部复发率为 20%。接受选择性颈部解剖或选择性颈部放疗的 cN0 高级别唾液癌患者的颈部控制率相当。鉴于这些发现,建议患有高级别唾液腺癌的 cN0 患者和就诊时具有 cT3-T4 的患者应通过选择性淋巴结清扫术或选择性颈部放疗对其颈部进行选择性治疗。
对于唾液腺癌的选择性颈部手术治疗,应根据原发部位进行同侧选择性颈部清扫术。对于 cN+ 颈部,外科医生可能会对受累和有风险的水平进行同侧颈部解剖,并可能扩展到相邻水平,最高为 1-5 级。
在观察 cN0 腮腺癌患者中隐匿性癌症扩散的位置时,发现 Ⅱ级和Ⅲ级最常受累,IV 级涉及 11%,I 级和 V 级涉及 < 7 %。在同一系列中,当患者术前有区域转移性疾病的证据时,I 至 V 级阳性分别为 52%、77%、73%、53% 和 40%。cN+ 颈部 V 级参与的高比率当他们发现 82% 的治疗性颈夹层患者患有 V 级疾病时。因此,对于那些接受选择性颈部解剖的高级别或 T3-T4 原发性腮腺癌的 cN0 患者,应去除 Ⅱ-IV 级。对于那些因 cN+ 疾病而接受治疗性颈清扫术的患者,受累和有风险级别的同侧颈清扫术可能会扩展到 IV 级。对于下颌下癌,由于翻修舌骨上神经会危及面神经的下颌边缘支以及舌神经和舌下神经,建议对受这些肿瘤影响的患者至少进行 I 级淋巴结清扫术。此外,由于隐匿性转移性疾病仅限于下颌下腺癌 cN0 患者的 I-III 级,对于接受颈部手术治疗的高级别或晚期 (T3-T4) 肿瘤,建议进行选择性舌骨上淋巴结清扫术。
在可切除、复发性局部疾病且无远处转移疾病的情况下,无论先前的治疗类型如何,都应为患者提供翻修切除术和适当的手术重建和康复。
在可切除、复发性局部疾病和远处转移性疾病的情况下,无论先前的治疗类型如何,如果转移性疾病没有迅速进展或即将致死,治疗可能包括姑息性修正切除和适当的手术重建和康复。
接受复发性唾液腺癌翻修手术的患者应评估潜在的辅助治疗。
复发性唾液腺癌的主要治疗应从翻修手术切除以清除边缘开始。由于此类干预措施,特别是在晚期复发和高级别组织学的情况下,可能会带来显著的伴随功能和美容的发病率,因此应仔细计划手术,并就治疗意图、副作用和潜在并发症做出全面的患者决策。由于术后残留病灶和切缘阳性与预后不良有关,因此必须在手术前确定对真正可切除性的适当和现实的评估。手术切除的程度应放在适当的背景下,平衡完全切除的目标与发病率。因此,如果另一解剖区域的边缘本来就很近、继发性解剖或发病率限制,则在一个解剖区域中大幅扩展手术几乎没有疗效。同样,对于必要的颅底切除术以及颅神经缺损、颅面骨和软组织解剖结构的重建,应计划适当的协作。所有 N+ 疾病都应进行适当水平的全面颈部解剖。还应鼓励在 N0 颈部结合翻修手术进行适当风险水平的选择性颈部清扫术。
在排除转移性扩散的证据后,再次切除的手术以及伴随的发病率应主要被认为是适当的,这可能会显著限制预期寿命,从而减少手术的潜在疗效。然而,临床情况经常出现(特别是在 ACC 的情况下),其中显著晚期和病态的局部区域疾病发生在缓慢进展和基本无症状的转移性疾病的背景下。如果局部疾病在技术上是可切除的并且伴随的发病率可以接受,则可以进行局部疾病的全面手术切除和重建,以改善或保持转移性疾病的生活质量,这可能在多年内不会致命。
应尽可能在多学科环境中对所有复发性唾液腺癌患者进行评估。如果既往未给予辅助治疗作为主要治疗的一部分,则应在翻修手术后计划辅助放疗。如果先前的放疗已经完成,选定的患者可能有资格考虑辅助再放疗或术中干预,例如选定中心的术中放疗或近距离放射治疗。
-----------END--------------

主要文献:
[1]Fushimi C, Tada Y, Takahashi H, et al: A prospective phase II study of combined androgen blockade in patients with androgen receptor-positive metastatic or locally advanced unresectable salivary gland carcinoma. Ann Oncol 29:979-984.
[2]Spiro RH: Salivary neoplasms: Overview of a 35-year experience with 2,807 patients. Head Neck Surg 8:177-184.
[3]Olsen KD, Moore EJ, Lewis JE: Frozen section pathology for decision making in parotid surgery. JAMA Otolaryngol Head Neck Surg 139:1275-1278.
声明:本文由好医术肿瘤学院作者整理,如有侵权请联系删除,转载需授权。













