
引 言
心脏的正常起搏传导系统叫希氏束-浦肯野系统(希浦系统)。希浦系统起搏技术可以使电激动沿心脏正常传导系统下传,保持了近似正常的心室电传导顺序和心室收缩同步性,是理想的生理性起搏方式。术后病人的心脏电传导几乎与正常心脏传导顺序一致,病人自我感觉舒适,对心功能的影响降到最低。尤其对于老年患者、或有束支传导阻滞的,已有心功能异常或有异常倾向的,心率极缓慢起搏器依赖的患者效果尤其明显。本文将全面介绍希浦系统在临床上的应用。

希氏束长15-20mm,被包裹在纤维管鞘内走行在室间隔膜部。希氏束起自房室结前端,前行穿过右纤维三角抵达室间隔膜部后缘,前行至室间隔肌部上缘分为左、右束支。
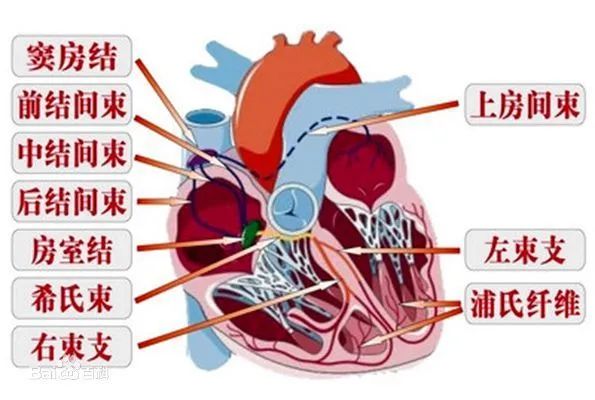
图1 心脏传导系统
希浦系统起搏是目前最为生理的起搏形式,可通过希氏束-浦肯野系统(希浦系统)来实现,分为希氏束起搏(HBP)和左束支区域起搏(LBBP)。LBBP指经静脉途径将导线从右室间隔面深拧穿间隔至左室间隔内膜下的左束支区域,起搏夺获左束支,包括左束支主干或其近端分支,从而实现左室快速除极。LBBP被定义为左束支近段或其分支的夺获,通常伴有左室间隔部的心肌夺获。
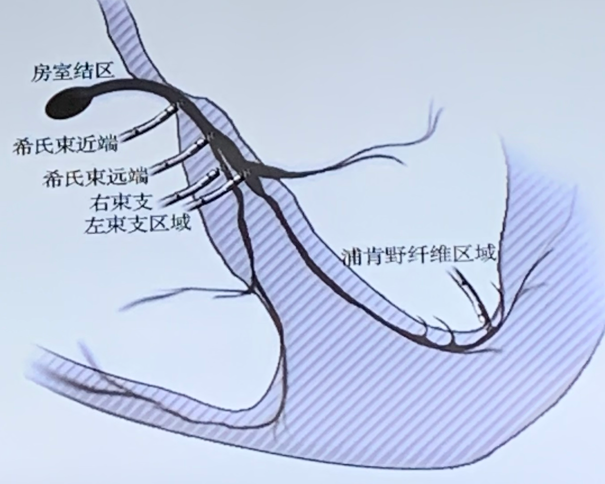
图2 左束支区域起搏示意图
一、希浦系统起搏在心动过缓患者中的应用
Francesco等人的一篇HBP Meta分析[1]共有26篇文章入选,1438名患者进行了HBP植入手术,17个研究报告了起搏QRS波,平均在114±3ms (95% CI 108-120)。8个研究报告了LVEF变化,平均随访16.9月(3-42月),3个月随访从基线平均42.8%±4.5%(n= 263)上升到49.5%±3.1%(n=252),上涨5.9%(P=0.001),如果按照以往心衰研究较低LVEF水平(平均31%±4%),其中四个基线EF较低水平的研究,平均增加10.8%,提示HBP可以明显改善心功能。
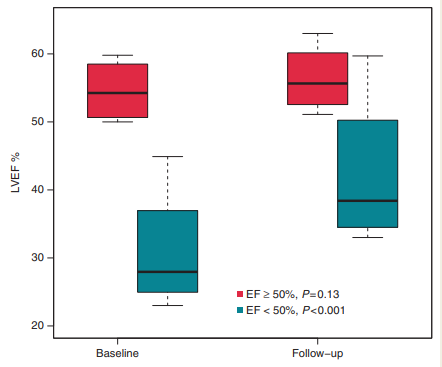
图3 基线LVEF≧50% vs LVEF<50%从植入HBP
到随访的平均LVEF变化值
二、希浦系统起搏在慢性心衰患者心脏再同步化治疗中的应用
慢性心衰为多种原因导致心排血量下降的综合征。其中部分重度心功能衰竭的患者合并室内传导阻滞,尤其是完全性左束支传导阻滞(CLBBB)。左室内及左右室间的不同步致使左室不能形成合力射血,导致每搏输出量下降,加重了心功能衰竭。另外,对于部分患者,CLBBB本身就会导致正常心脏发生心衰。
LBBP可以通过左束支起搏治疗和预防左室内不同步诱发和加重的心功能衰竭。LBBP可纠正左束支传导阻滞,达到心脏再同步化的目的,其用于心脏再同步化治疗包括以下3种情况:
-
LBBP单独用于心脏再同步化治疗;
-
LBBP联合左室起搏共同用于心脏再同步化治疗(Hot-CRT或Lot-CRT);
-
希浦系统用于左室电极植入失败或CRT无反应的患者。
近期,我国阜外医院团队发起的左束支起搏与传统双心室起搏对于心衰患者治疗的前瞻性、头对头比较的随机对照研究[2],结果显示,左束支起搏较双心室起搏能够更有效的提高心衰患者的左心室射血分数,同时左束支起搏能够明显缩窄心衰伴完左患者的QRS波宽度(QRSd),降低左心室收缩末容积(LVESV)以及脑利钠肽(NT-proBNP),改善心衰患者的生活质量。
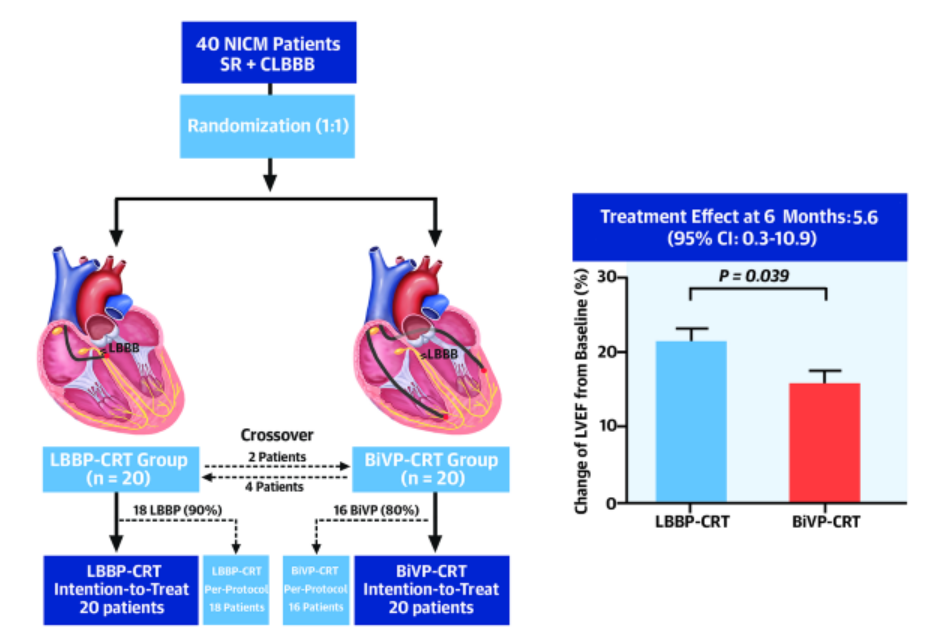
图4 左束支起搏VS双心室起搏用于心脏再同步化治疗
三、希浦系统起搏临床应用的专家共识及指南的推荐
(一)希浦系统起搏在心动过缓患者中的适应证
1. 对有心动过缓起搏适应证的患者(包括房颤患者),预计心室起搏比例≥40%,LVEF<50%,应该考虑希浦系统起搏。
2. 对有心动过缓起搏适应证的患者(包括房颤患者),预计心室起搏比例≥40%,LVEF≥50%,可以考虑希浦系统起搏。
3. 房颤需行房室结消融患者,应该考虑希浦系统起搏。
4. 已植入起搏器或ICD的低射血分数患者,心功能恶化伴高比例RVP,可以考虑改为希浦系统起搏。
(二)希浦系统起搏在慢性心衰伴心脏收缩不同步患者中的适应[3]
1. 符合CRT适应证患者,由于各种原因导致左心室导线植入失败的患者,应该考虑希浦系统起搏。
2. 窦性心律或房颤患者,经标准抗心衰药物优化治疗后,仍然心功能≥Ⅱ级,合并左束支传导阻滞(LBBB)、QRS时限≥130 ms、LVEF≤35%,可以考虑希浦系统起搏。
3. 常规BVP后CRT无反应患者,可以考虑希浦系统起搏。
表1 希氏束起搏和左束支区域起搏不同特点比较
|
特点 |
希氏束起搏 |
左束支区域起搏 |
|
心室同步性 |
左右心室内及室间同步 |
左心室内同步 |
|
R 波振幅 |
相对低 |
高 |
|
传导束夺获阈值 |
相对高 |
低 |
|
纠正 LBBB 阈值 |
高 |
低 |
|
远期阈值 |
部分有增高趋势 |
相对稳定 |
|
希氏束以下房室传导阻滞 |
不适用 |
适用 |
|
局部心室肌夺获 |
不确定 |
稳定可靠 |
|
纠正RBBB |
适用 |
不适用 |
LBBB:左束支传导阻滞;RBBB:右束支传导阻滞
四、左束支起搏临床应用病例分享
男,72岁,以“间断胸闷、气短1年,加重5天”入院。
病史:1年前出现活动后胸闷、气短,曾于外院住院治疗,诊断为“扩张性心肌病”,给予利尿、强心、营养心肌治疗,患者症状缓解。5天前,患者受凉后出现胸闷、气短,活动后加重,小于平日体力活动即可出现,伴心慌、乏力,无头晕、黑朦,无胸痛、恶心。
既往史:高血压40年,服用硝苯地平缓释片,血压控制尚可。2型糖尿病8年余,服用“格列齐特” 血糖控制欠佳。脑梗死6年。
个人史:无吸烟,无饮酒史。
家族史:否认家族遗传病史。
入院查体:T: 36.5C,BP: 120/70mmHg。神志清楚,精神可,双肺呼吸音粗,双下肺可闻及少许干、湿性罗音;心浊音界扩大,心率75次/分,律齐,各瓣膜听诊区未闻及病理性杂音,双下肢轻度凹陷性水肿。
辅助检查:
血常规: HB 134g/L,红细胞4.02X109/L 血小板162X109/L
肾功能: 未见明显异常
凝血六项: APTT27s,INR 1.0
甲功七项: 未见明显异常
糖化血红蛋白: 7.7%
超敏肌钙蛋白T(TNT-hs) : 40.64 pg/ml(0-14)
Pro-BNP: 10735pg/ml
入院心电图:窦律,完全性左束支传导阻滞,QRS时限156ms
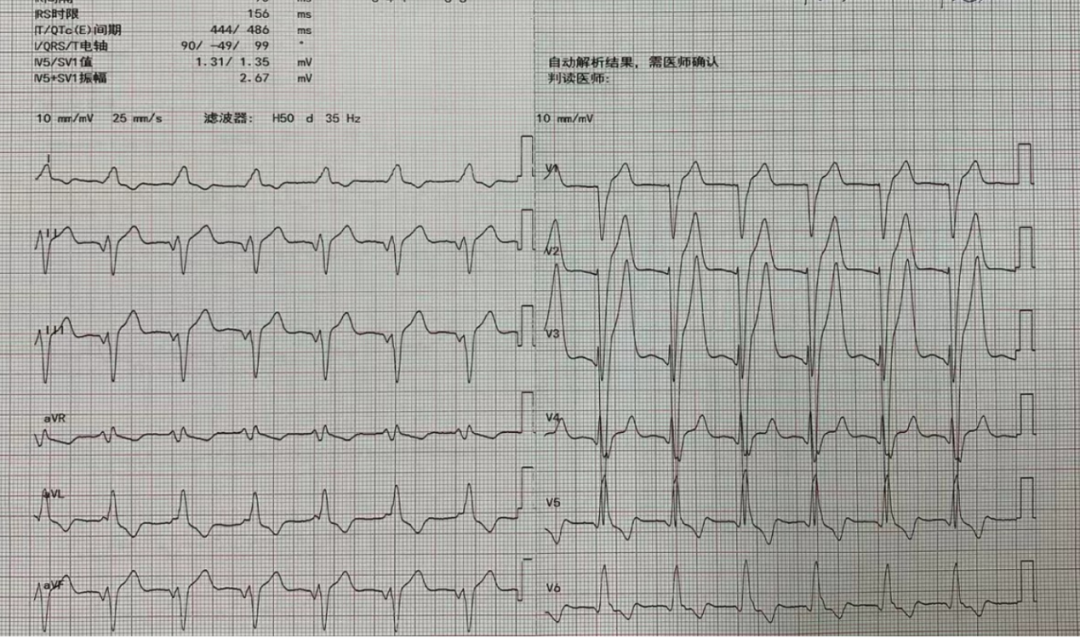
图5 入院心电图
心脏彩超:LA 39,LV 53 x 75;左房、左室增大;EF值: 0.30,舒张松弛功能减低;二尖瓣返流 (大量),三尖瓣返流 (中量),主动脉瓣返流 (大量)。
给予左束支区域起搏,腔内图及参数:LVAT 78ms、QRS135ms、阈值0.5v、阻抗 980Ω。
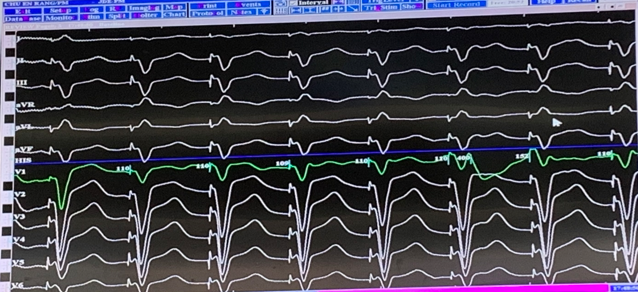
图6 术中腔内图
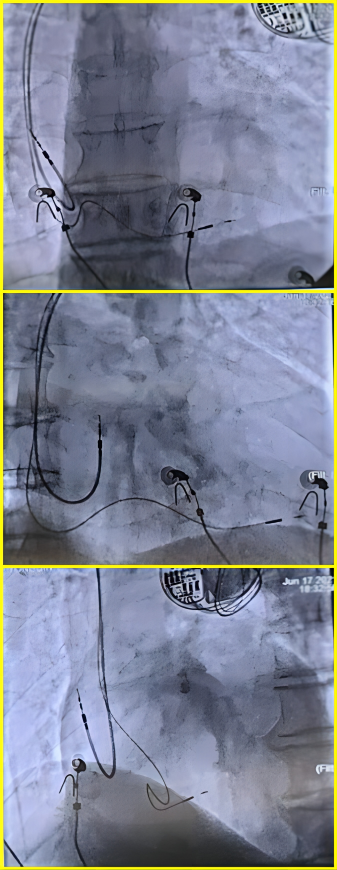
图7 术中电极定位
术后心电图:起搏心律,非特异性心电图。
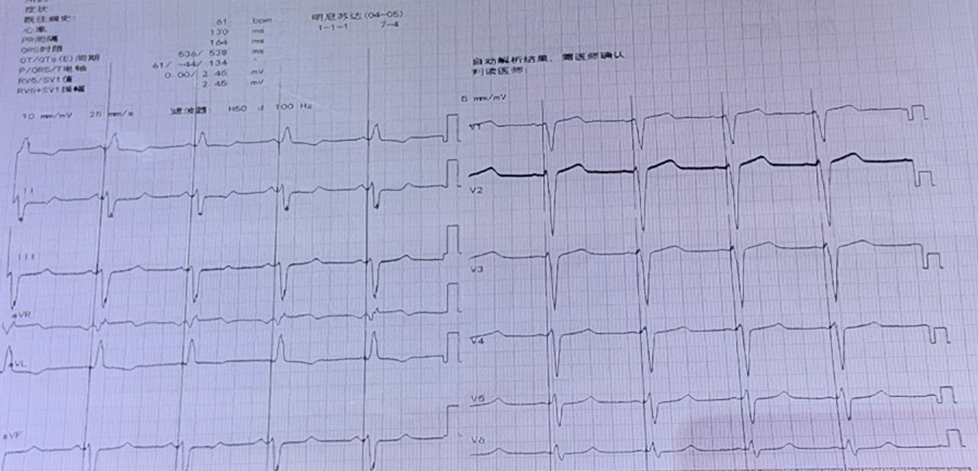
图8:术后心电图
术后3个月心脏彩超:LA 39,LV 48 X 69;起搏器植入术后;左房、左室增大;EF值: 0.51,舒张松弛功能减低;二尖瓣返流(少量),主动脉瓣返流 (中量)。
表2 术后心脏彩超参数变化
|
|
术前 |
术后1周 |
术后3月 |
术后9月 |
|
左房 |
39mm |
41mm |
39mm |
35mm |
|
左室 |
53×75mm |
52×78mm |
48×69mm |
42×61mm |
|
EF值 |
0.30 |
0.39 |
0.51 |
0.65 |
|
左室壁运动 |
弥漫性减低 |
弥漫性减低 |
正常 |
正常 |
|
二尖瓣返流 |
大量 |
中-大量 |
少量 |
少量 |
|
主动脉瓣反流 |
大量 |
中-大量 |
中量 |
少量 |
|
三尖瓣返流 |
中量 |
少量 |
- |
- |
小结
1. 希浦系统起搏是目前最为生理的起搏形式,缓慢型心律失常预计心室起搏比率大于40%,左束支区域起搏(LBBP)为较好选择;
2. LBBP为慢性心衰CRT治疗的一种选择方式,随着植入技术及应用器材日渐完善,临床应用将更为广泛;
3. 术前详细评估患者病情对LBBP手术成功非常重要;
4. LBBP临床应用时间较短,对间隔内电极安全性仍需临床研究证实。
-END-
声明:本文为原创内容,作者小熊,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。













