
非创伤性肱骨头坏死常伴有运动性疼痛,夜间疼痛并不频繁;然而,在一项研究中表面,70%的患者患有睡眠困难。疼痛可能会影响高达80%患者的体力劳动。运动时的咔哒声可能来自于关节不协调、软骨瓣或关节松弛。肱骨头坏死患者通常比骨关节炎患者年轻。
体格检查可能会发现肩关节压痛,但肩关节活动度通常不受影响,直至到坏死晚期。随着手臂外展或抬高90度达到最大盂肱负荷时,肩关节的不适感将增大。
结合患者病史,有益的检查可能包括血细胞计数、血沉率和C反应蛋白,以帮助排除感染。类风湿性关节炎的特异性血清学有助于排除炎症。血红蛋白分析证实SCD。Gaucher病的特征是血清酸性磷酸酶升高,但诊断应通过酶和突变分析来确认。在许多情况下,通过病史、体格检查和实验室检查只能怀疑是骨坏死。
如果通过病史和体格检查对肩部骨坏死有怀疑,那么下一步将需要拍摄平片。虽然早期肩关节骨坏死在平片上可能无法检测到,但早期骨坏死显示肱骨头的囊性和/或硬化性改变。术语新月征描述肱骨头软骨下透亮的区域,表明由于骨坏死和随后的修复导致软骨下骨折。晚期肩部骨坏死表现为肱骨头变平、塌陷和退行性改变。对于有可疑病史的患者,MRI是首选的检查方式,同时进行体格检查和正常X线检查。MRI对骨坏死的诊断基于T1加权图像上的带状低信号区(图1)。
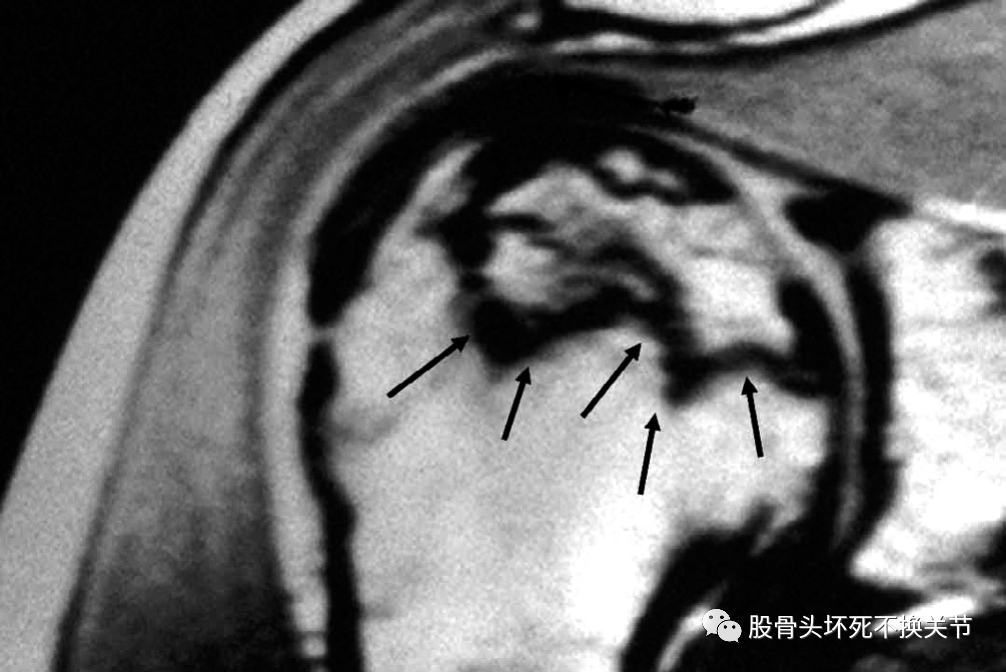
图1.早期肩关节骨坏死MRI表现:T1加权像上带状低信号(箭头)
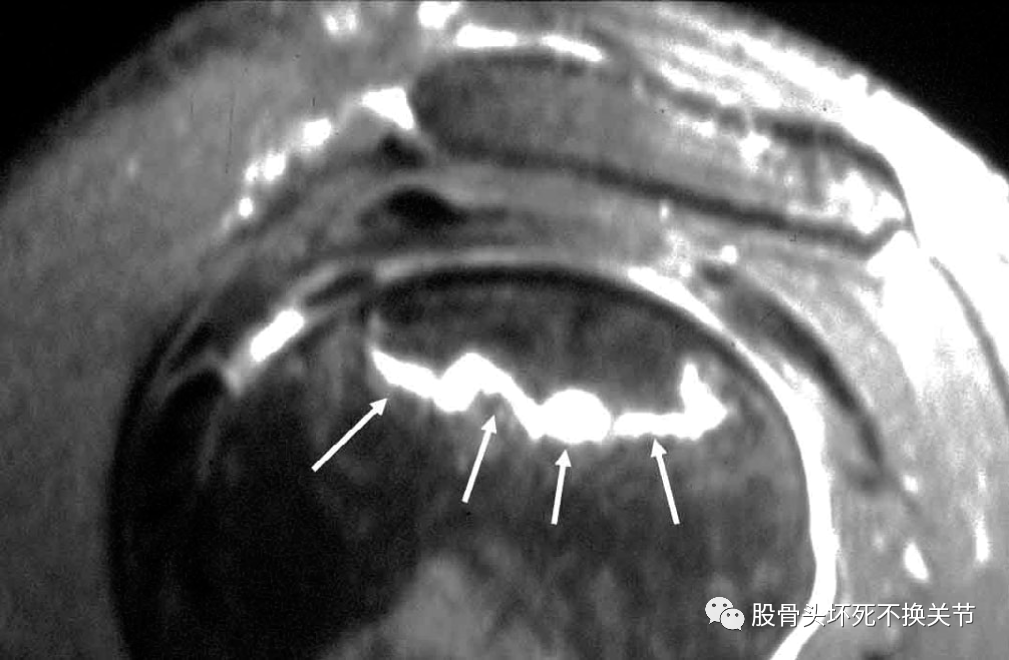
MRI用于检测早期肩部骨坏死具有99%的灵敏度和特异性,通常在T1加权和高强度信号T2加权图像上表现为低强度信号区域(图2),也可能出现骨髓水肿和关节积液。
肩部骨坏死的后期可以通过平片和CT扫描得到更好的评估。CT扫描有助于评估疑似软骨下骨折的患者,这在MRI上可能看不到。受病变影响的肱骨头,我们可将其视为半个球体,通过计算病变体积与肱骨头体积的比率来得出百分比。根据肱骨头病变的百分比范围,受累程度可分为A,表示轻度(<15%),B,表示中度,C,表示重度(>30%)三级。与肩胛盂接触的病变范围可在MRI横断图像上进行测量。肩胛盂的直径可分为两部分:前部和后部。如果与少于一半的关节盂边缘接触,则坏死区域表示为前侧;如果与大于一半的盂缘接触,则坏死区表现为后部,如果与所有盂缘接触,则坏死区表现为内侧(图3)。
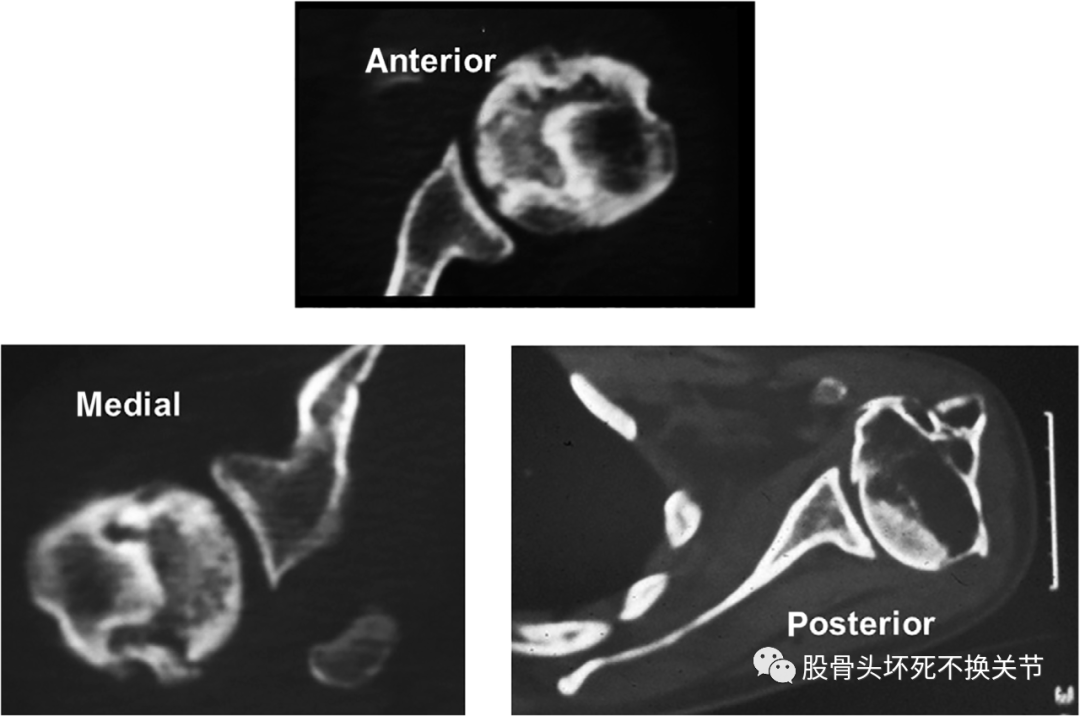 图3.肱骨头骨坏死的不同位置
图3.肱骨头骨坏死的不同位置
一旦确定病变,我们应将对侧肩部也进行X线检查。如果X光片呈阴性,则应考虑MRI。或者,可以进行放射性核素成像,以排除其他关节的疾病。
肱骨头骨坏死通常使用Cruess(1978)的描述进行分类;它是Ficat 和 Arlet用于描述髋关节骨坏死的分类系统。分为五期:1期的特征是正常的X线片和异常的MRI,在T1加权图像上,骨髓的高信号区被低信号区取代,而在T2加权图像上,可以看到高信号病灶(图4)。
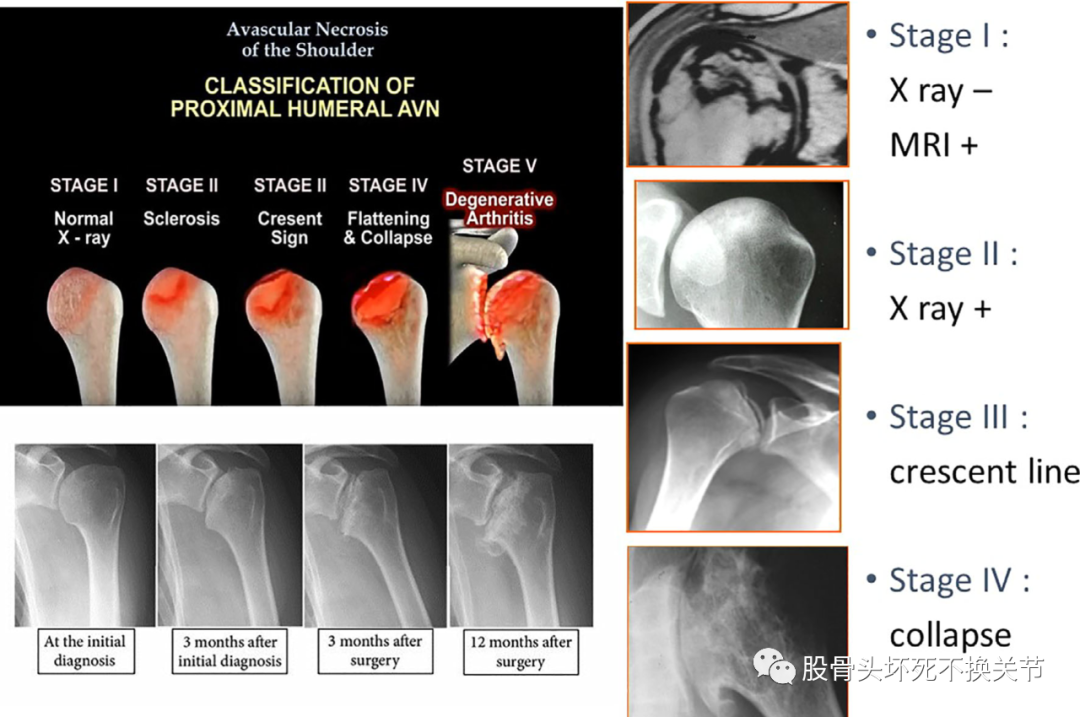
2期,X线上可以看到骨修复过程,包括硬化或弥漫性斑点状骨质减少;肱骨头保持球形。3期,以新月征为特征。它是软骨下透亮线,在此阶段软骨下塌陷也可能导致关节表面出现轻微凹陷。4期,肱骨头出现塌陷,关节面破坏,骨软骨可能会断裂,形成松散的关节内游离体。5期,关节盂发生关节炎改变,原因是肩关节出现关节不稳。其他作者提出了类似的分类(图5)。
对于1期和2期肱骨头坏死患者,通常采用保守治疗方案,这在临床中证实有效。两种类型的髓芯减压已被描述:经皮技术,使用经典的胸三角入路或关节镜技术。塌陷后,适应症通常为关节成形术。作为手术适应症的肱骨头坏死约占所有肩关节置换术的5%。然而,评估肱骨头坏死关节成形术后临床疗效的研究相对较少,许多研究仅包括少数病例或进行短期随访。决定是否使用半关节成形术或全肩关节成形术,通常基于关节盂状态和外科医生的意见。人工关节置换术的一个绝对禁忌症是活动性感染,相对禁忌症包括严重的臂丛神经损伤和伴随的三角肌和肩袖功能不全,其中可以提出反式肩关节置换术。非创伤性骨坏死患者的肩关节置换术面临的挑战仍然是假体寿命,因为这些患者相对年轻。
肩关节骨坏死是一种复杂的疾病,目前尚不完全清楚。它最常见于创伤或皮质类固醇和酒精使用,但也与其他多种因素有关,包括血液代谢障碍和凝血障碍。肩部的初步评估应包括详细的病史问诊、体格检查和实验室检查,以及髋关节和骨盆的X光片评估。早期肩部骨坏死最好通过MRI进行评估,CT扫描有助于确定软骨下骨折。



 图3.肱骨头骨坏死的不同位置
图3.肱骨头骨坏死的不同位置




 图3.肱骨头骨坏死的不同位置
图3.肱骨头骨坏死的不同位置
