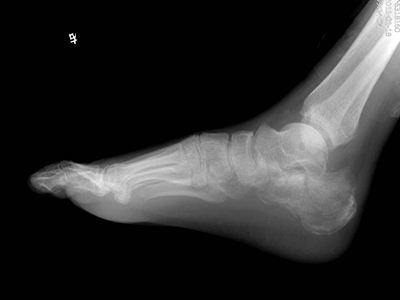
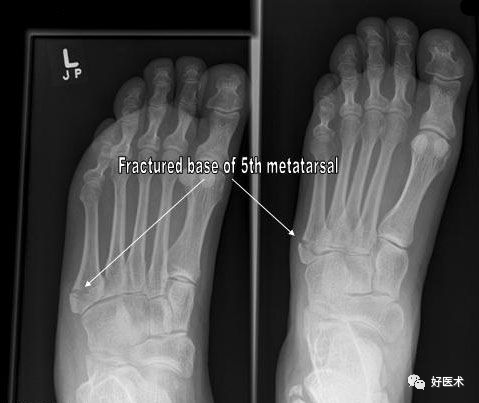
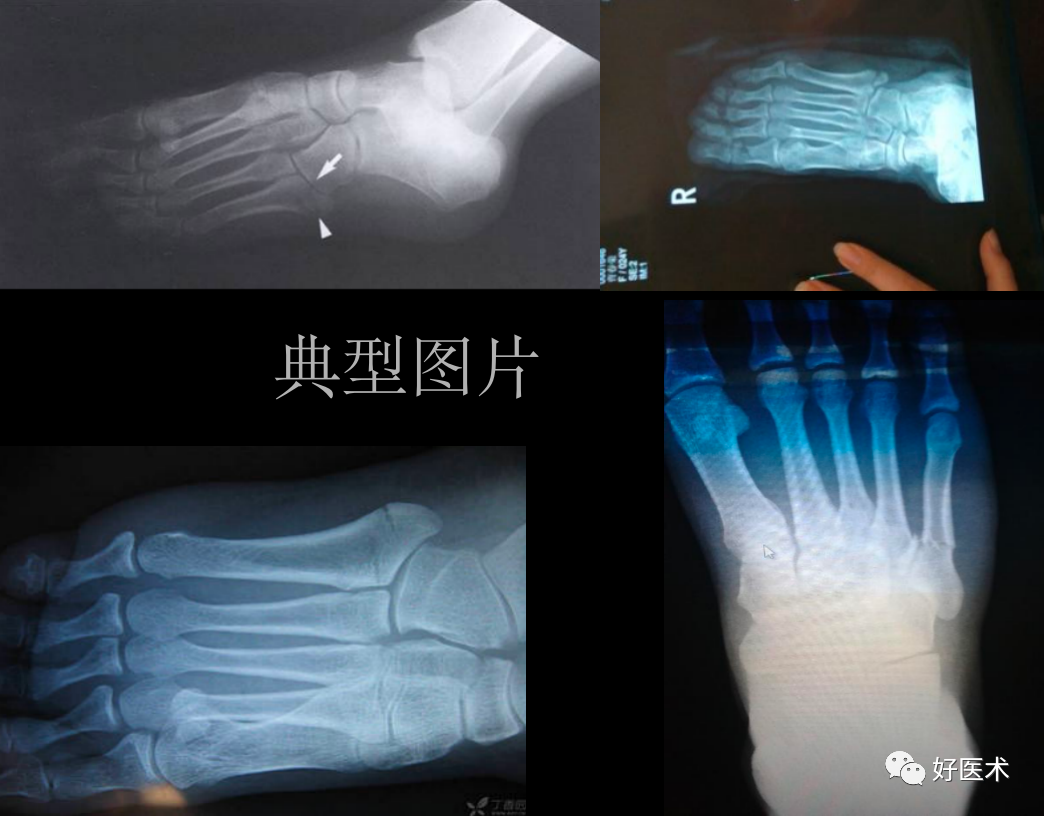
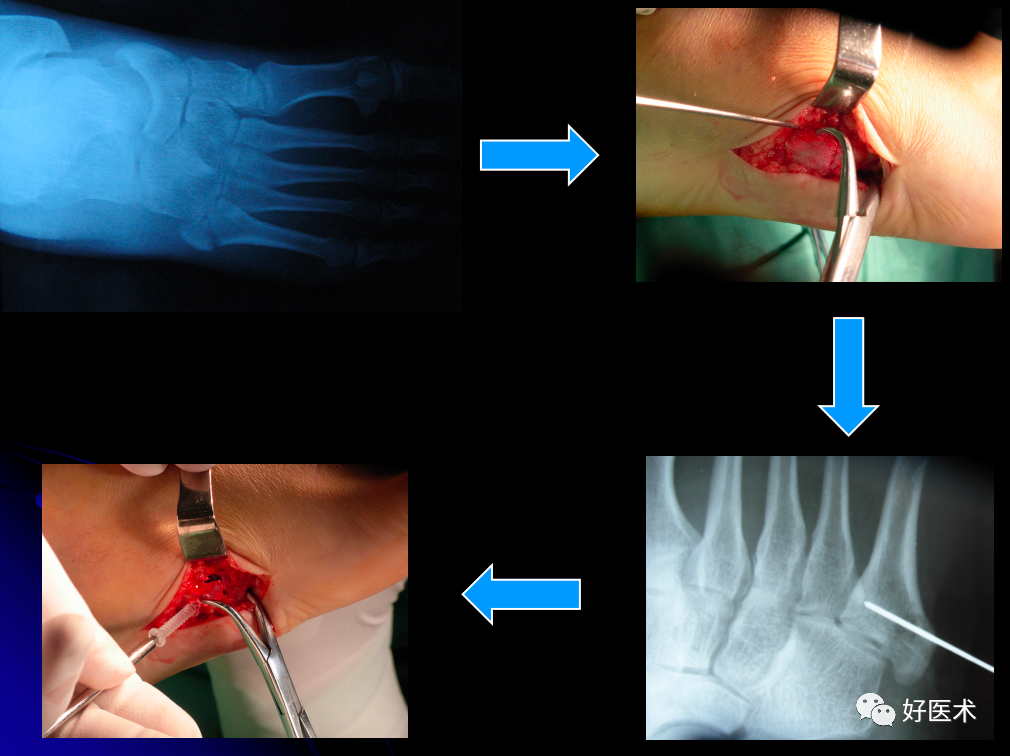
跖骨骨折是足部最常见的损伤之一,其中约有70%涉及第五跖骨,而第五跖骨骨折端的病例中约80%发生于基底部。如果治疗不当,易引起足负重发生改变,延迟愈合、骨不连,远期将带来如关节疼痛、关节功能障碍等并发症。本文重点给大家讲解第五跖骨基底部骨折的分型及治疗,希望通过本文的学习,进一步提高对第五跖骨基底部骨折的认识。
第五跖骨基底部骨折概述
(一)定义
1902 年 Jones 首次报道了包括他本人在内的6例第五跖骨近端骨折。Stewart首次提出 “Jones 骨折”的命名,将其定义为骨折线位于第五跖骨近干骺端与骨干交界区的骨折。
(二)解剖特点
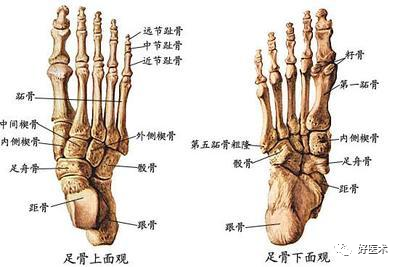
第五跖骨位于足的最外侧,是外侧纵弓及足横弓的重要组成部分,在足部应力传导、负重缓冲及维持侧方平衡方面起着至关重要的作用。
① 第三腓骨肌腱,止于跖骨干部;
② 腓骨短肌腱,止于跖骨粗隆部;
③ 跖腱膜的外侧束止于跖骨尖部。
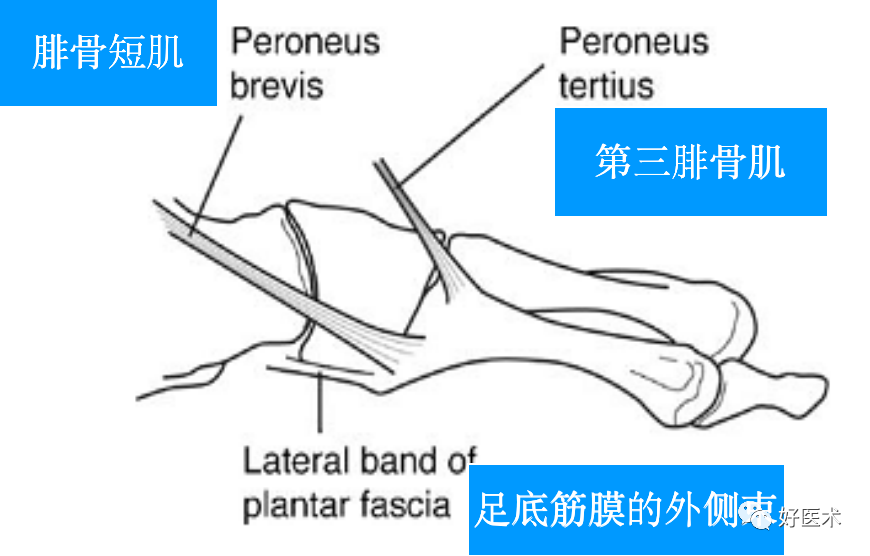
唯一有外来肌腱附着的跖骨(腓骨短肌和第三腓骨肌),它与跖腱膜有很强的韧带连接,跖侧和外侧软组织很少。
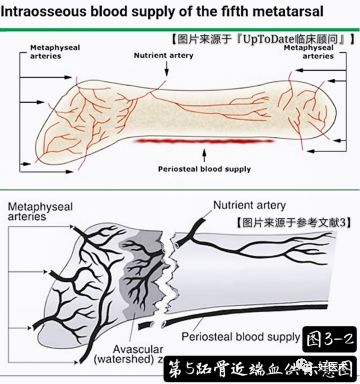
血供情况:
(三)受伤机制
其受伤机制主要是前足的内翻和 ( 或) 内收暴力时的肌腱牵拉,常与踝关节外侧副韧带损伤伴随出现,也可伴发于外踝尖部撕脱骨折:
①跖腱膜的外侧束所致 - 明显移位的几率小
②腓骨短肌腱引起 - 其移位的几率较大
(四)病史及体格检查
患者可能这样描述病史:
-
参加对抗运动时,在完成某个特殊动作后,足外侧缘出现急性疼痛。
-
患足外侧缘可有肿胀和瘀斑。
-
触诊第五跖骨基底部时引发疼痛。
体格检查应包括:
-
直接触诊第五跖骨基底部:该区域疼痛应怀疑有损伤。
-
直接触诊跖附关节复合体:出现疼痛可能为Lisfranc损伤。
-
被动跖屈-背伸每个跖骨头:出现疼痛可能为Lisfranc损伤。
诊断要点:
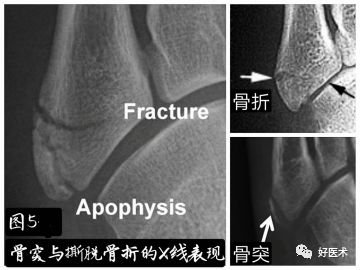
骨折分型
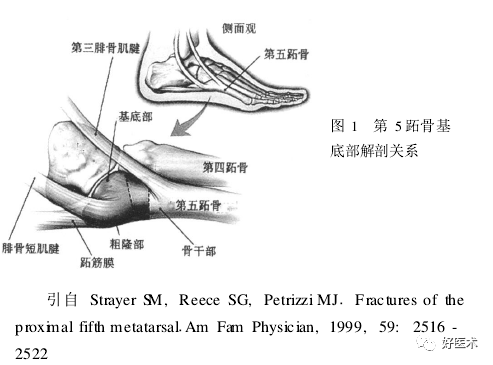
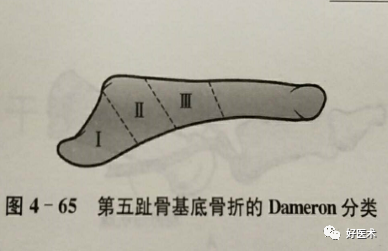
1.Dameron 和Quill 把第五跖骨基底部分为三个区域:
-
I 区:为第五跖骨基底粗隆部的骨折,常为撕脱骨折。
-
II 区:为第五跖骨基底干骺端骨折,骨折常为横形,又被称为Jones骨折。该区骨折可累及4、5 跖间关节面。
-
III 区:为干骺端以远15mm近端骨干的骨折。常为疲劳骨折。
2.Torg 等根据影像学检查和愈合潜力将第五跖骨近端骨折分为 3 型:
-
I型:急性骨折,骨折线边缘清晰,无髓腔硬化表现,通常只累及外侧皮质。
-
II型:延迟愈合,骨折线累及双层皮质,伴有骨膜下成骨、骨折线增宽以及髓腔硬化表现。
-
III型:骨不连,骨折线在X线上透光,伴有骨吸收和硬化骨闭塞髓腔表现。
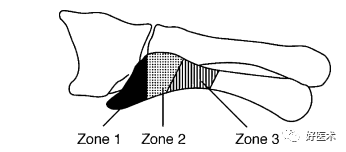
3.Lawrence 等根据骨折部位把第五跖骨近端骨折分为3区(最常用):
-
Ⅰ区:骨折是跖骨粗隆部撕脱骨折,发生率最高;
-
Ⅱ区:骨折是干骺端与骨干连接部骨折,又称Jones骨折,因血运原因容易发生不愈合;
-
III区:骨折是跖骨干部的疲劳骨折,多见于运动员
4.Nunley 认为有 1/3 的患者发生骨延迟愈合、不愈合或再骨折,对于超过10周的延迟愈合、年轻人和运动员患者应手术治疗,以早期活动和返回工作岗位。
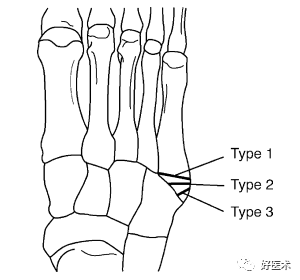
5.第五跖骨Ⅰ区骨折分型:
Ekrol等把第五跖骨Ⅰ区骨折按部位从近而远又分为3个类型:
-
1型:是粗隆尖部骨折;
-
2型:是从第五跖骨基底到第五跖骨-骰骨关节面的斜形骨折;
-
3型:是通到第四跖骨关节面的横行骨折。
治疗策略
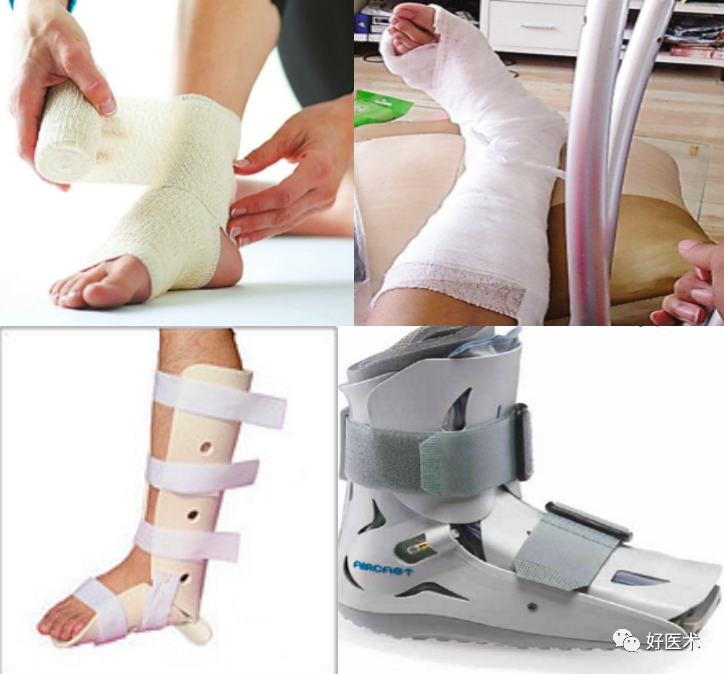
1.保守治疗:采用冷敷、制动、抬高患肢、矫形器具、外固定。
外固定方法:
-
弹力绷带固定
-
膝下短腿石膏固定
-
矫形支具固定
-
穿步行靴固定
其中:
①对无移位的第五跖骨基底部1区骨折的治疗可以选择使用步行石膏、空气靴或有保护负重的弹力绷带进行对症治疗,直到不适消退为止;
②第2区骨折的非手术治疗包括短腿石膏外固定不负重或部分负重6-8周。
过去,1区、2区骨折可以采取保守治疗,3区有症状的应力性骨折、骨不连应积极手术治疗。目前,非移位的1区、2区骨折保守治疗效果良好,对于移位的1区、2区骨折(涉及关节面或有台阶出现),手术治疗要优于保守治疗。虽然还存在争议,但大多认为,对于要求较高的患者(如运动员)即使无明显移位也提倡手术治疗。
2.手术治疗
手术指征:
-
延迟愈合与不愈合患者;
-
骨折移位超过2 mm;
-
累及第五跖骨远端-骰骨关节面超过30%;
-
生活活跃或运动员对早期活动期待。
-Shereff 指出当跖骨骨折矢状面移位>3~4 mm 及矢状面成角>10°时应手术复位。
-Rammelt 等指出,第 一、五 跖骨的移位性骨折无论发生在水平面还是矢状面,都应手术矫正,避免创伤性拇外翻或第五趾内翻引起的足底压力分布变化,因为其畸形愈合的不良影响会妨碍负重和穿鞋。
-Polzer H 等进行的一项循证医学研究,推荐分型:干骺端骨折和干骺端-骨干骨折。治疗:
第七版外科学:第五跖骨基底由于是松质骨,常因腓骨短肌猛烈收缩而发生骨折,单纯的第五跖骨基底部骨折在足外翻位用绷带固定或石膏固定4-6周即可进行功能锻炼。
手术治疗的目的:恢复长度、关节面平整,纠正移位、成角及旋转畸形,达到解剖复位。
手术治疗方法有:内固定伴植骨,空心钉、张力带、钩钢板等。
1)传统内固定方式:
-
克氏针及张力带固定
-
空心螺钉固定
-
空心螺钉髓内固定
-
微型锁定接骨板固定
-
骑缝钉固定
2)新型内固定方式:
-
实心螺钉髓内固定
-
可吸收螺钉固定
-
微型钩钢板固定
A.克氏针固定
传统的固定方式,单纯克氏针固定操作简单,但无断端加压且固定不牢靠。
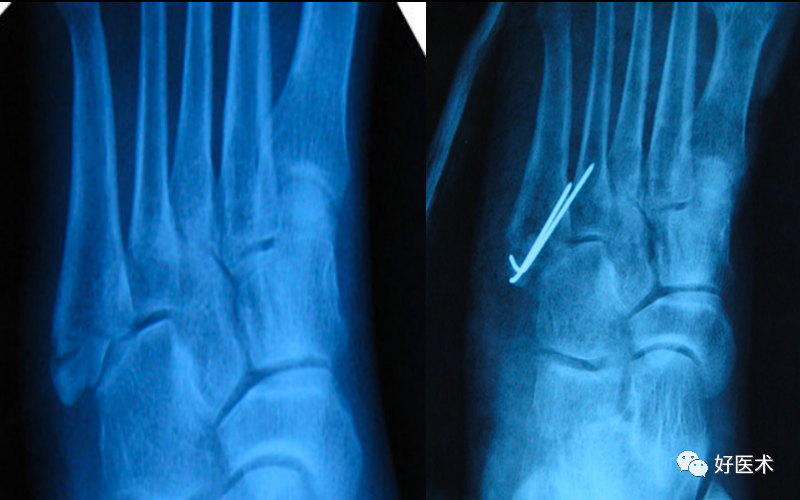
克氏针钢丝张力:固定第五跖骨基底骨折既牢靠又经济,可直视手术,更容易达到解剖复位;符合生物力学原则,增强骨折端的压应力,促进骨折愈合;牢靠的内固定,且不固定任何关节。但钢丝张力带固定,有时会发生钢丝断裂,钢丝对骨组织切割等缺点,所以在钢丝的选择上需合适。
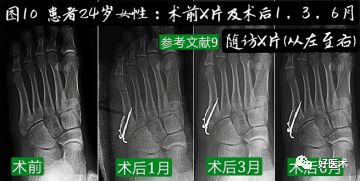
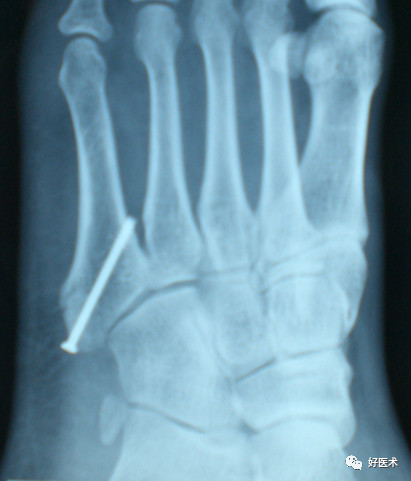
B.经皮空心钉固定
适合于骨折块较大,移位较少,骨质好的患者。具有微创损伤小、不干扰局部的血运、固定牢靠、恢复快等优点。
操作要点:操作要在透视监视下进行,且导针一定要从尖端打入,且在第四、五跖骨间连接以远穿出对侧骨皮质,这样生物力学强度最佳。
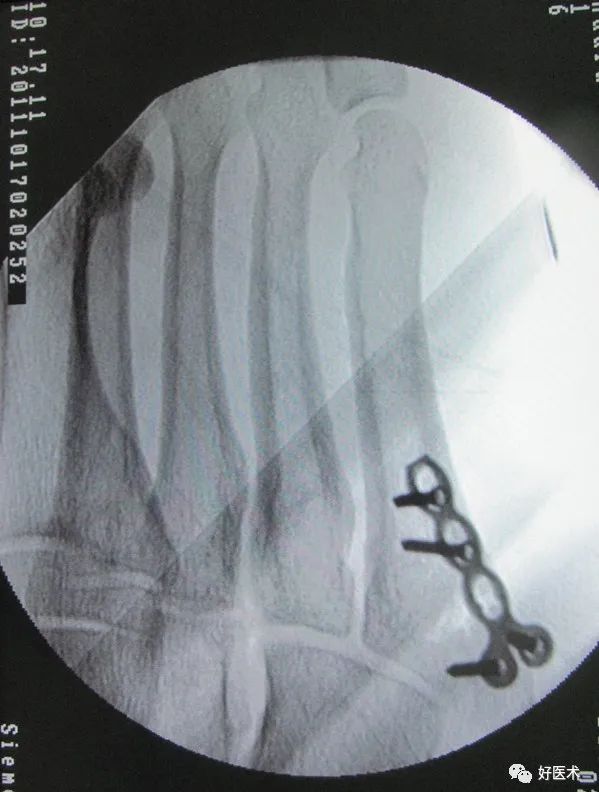
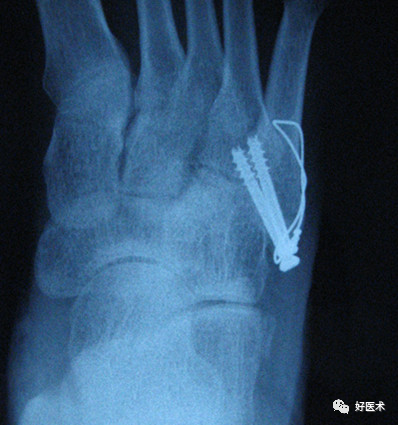
C.微型锁定钢板螺钉固定
固定坚强,术后可以佩戴前足减压支具早期活动 ,适用于骨块较大,要求较高的患者。弊端是费用较高,需二次取出。
操作要点:板钉直径以2.0 mm为宜,远近端至少保证2枚螺钉。
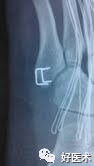
D.骑缝钉固定
固定强度可靠,且操作方便,有效避免了螺钉操作时骨折块爆裂的风险,其弊端有:
-
没有骨块间加压作用,适合小骨块;
-
不锈钢材质需二期取出。
操作要点:先以克氏针临时固定后再行骑缝钉固定,根据情况采用1-2枚,避免针穿入关节面。
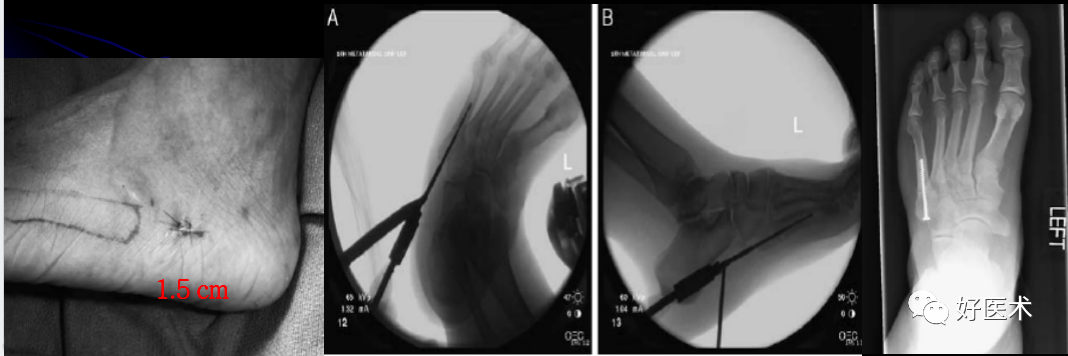
E.实心螺钉髓内固定——新的选择
避免空心螺钉固定本身的不足:插入导针断裂、反复插入导针削弱皮质骨和松质骨、空心螺钉固定强度不足。
F.可吸收钉固定
适合骨质好、骨块较大的患者,无明显应力遮挡、避免二次手术是其优势,但其固定强度较金属螺钉差,骨质疏松患者应尽量避免使用以免螺钉松动或脱出。
操作要点:直径以2.7 mm螺钉为宜,钉头要做埋头处理以免刺激皮肤,且在第四、五跖骨间连接以远穿出对侧骨皮质,这样生物力学强度最佳。
G.微型钩钢板固定——一种新的有效手术方法
适用于第五跖骨基底部I区和II区骨折(移位﹥2毫米)或者伴有小的粉碎型撕脱骨折块。
设计:微型管状的钩板的最后一个孔被设计成可充当用于压缩作用的钩,抓粉碎骨折块,防止移位,并且在基底部可以控制旋转稳定。
3)术中内固定失败原因:
拧钉暴力大,螺钉直径较大,骨折快较小、薄,以及骨质疏松:
①螺钉拧入后后骨块爆裂;
②螺钉松动,固定不牢。
4)补救措施:
-
结合张力带钢丝
-
结合缝线固定
-
辅以克氏针固定
-
改行微型锁定钢板螺钉
-
改行骑缝钉固定
5)骨折术后处理:
-
螺钉固定术后一般需石膏或支具制动6周,根据复查X片情况决定何时下地;
-
6-8周内,患者可活动关节并小心地进行力量锻炼,6-8周后复查X线,表现为骨折已愈合后方可去除保护靴及负重;
-
锁定钢板固定,如术中觉固定坚强,术后不需制动,可以佩戴支具早期下地。
-
前后位、侧位及斜位X线均表现为完全愈合后,可进行各种活动及竞技运动,恢复竞技运动时,应使用功能性护具进行防护。
6)并发症:
-
再骨折和骨折不愈合多因为使用了较细的螺钉,生物力学证明,直径小于4.5mm的螺钉比粗螺钉更脆弱;
-
使用最大直径的螺钉,并且所有螺纹都穿过骨折线,这种方式固定可以达到最佳的生物力学效果;
-
再骨折和骨折不愈合的常见原因包括患者过早负重,也见于专业运动员在骨折愈合前恢复进行竞技运动。
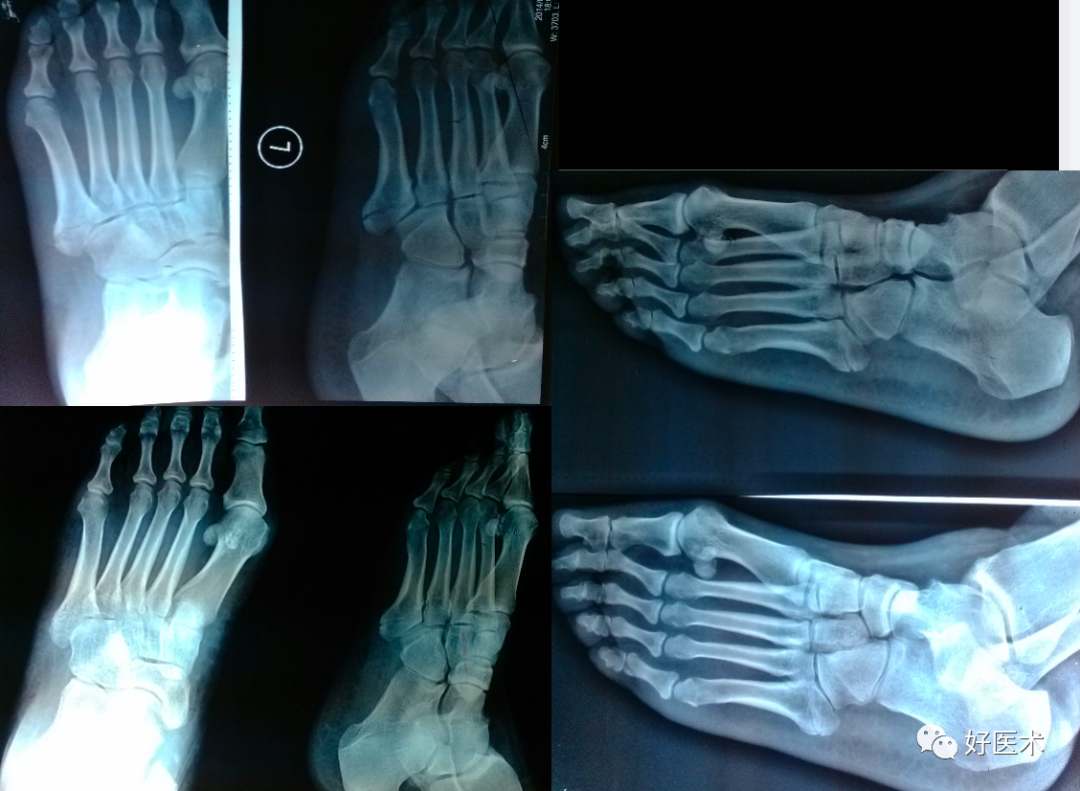
骨折不愈合
1.骨折不愈合的原因:
-
重视不足,尤其是Jones 骨折;
-
石膏、矫形支具、弹力绷带等外固定方法固定不牢;
-
由于解刨特点,近端血运较差,同时基底部是多种肌腱、韧带的附着点,容易再移位,导致骨折的延迟愈合和不愈合。
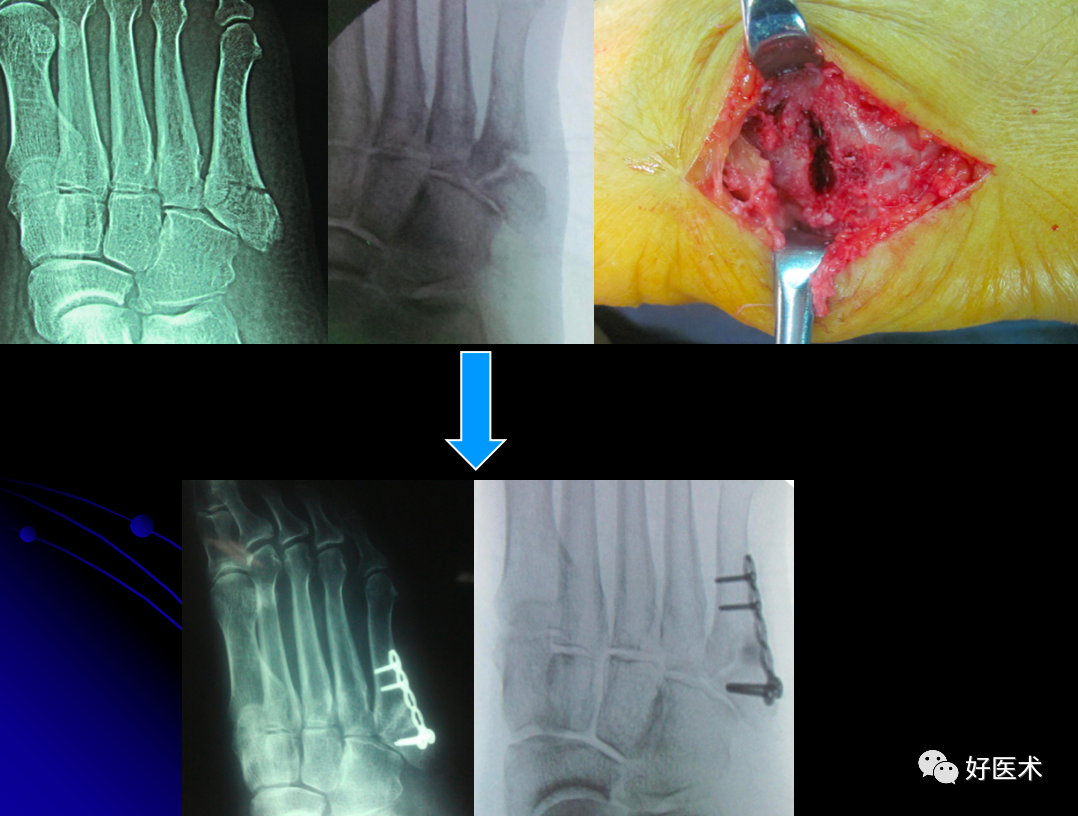
2.骨折不愈合的处理
如骨折超过2个月,因断端分离及骨吸收而出现不愈合,因其骨质发生废用性疏松及断端骨缺损的因素,应使用锁定接骨板螺钉以达到坚强固定的目的,同时应根据情况进行断端植骨以促进骨折愈合。
来源:本文为好医术作者综合整理,仅用于学习交流,未经授权禁止转载!