
患者60岁男性,7年前因胸闷、气急行冠脉造影未见明显异常,心超显示心脏扩大,伴二尖瓣关闭不全,予以二尖瓣瓣膜置换术。平日服用利尿剂,华法林,倍他乐克,雅施达。其后每年多次因心衰入院。曾有室颤发作史,电复律转复;高血压史10年,近年血压明显降低。近2周,患者出现明显胸闷、气急、咳嗽、咳痰,伴端坐呼吸。查体律不齐。双肺呼吸音粗,双肺可闻及湿啰音和哮鸣音。阴囊明显水肿,双下肢可及凹陷性水肿。
检查:CRP 61mg/L,血红蛋白 112↓g/L,丙氨酸氨基转移酶 125 ↑ IU/L,天门冬氨酸氨基转移酶 187↑IU/L,γ-谷氨酰基转移酶 85↑IU/L,总胆红素 57.9 ↑ μmol/L,直接胆红素 13.1 ↑ μmol/L,尿素 12.0↑mmol/L,肌酐 148 ↑ μmol/L,尿酸 557↑μmol/L,肌红蛋白273.7 ↑ ng/ml, 肌钙蛋白I 0.09 ↑ ng/ml,【pro-BNP】 >35000 ↑ pg/ml,血气分析:氧分压 7.75 ↓ kpa、氧饱和度84.75 ↓ %
心超:全心增大,以左房、左室增大为甚;左室壁不增厚,左室壁收缩活动普遍减弱,局部室壁变薄,活动消失,LVEF18%;三尖瓣环收缩期位移约15mm;下腔静脉内径约28mm,呼吸变异度<50%;肺动脉收缩压约59mmHg。
该患者心衰急性发作时肯定的,那么具体诊断如何?怎么治疗?需要注意什么?
心力衰竭不仅发病率高,其死亡率也非常高,而年龄越大,罹患心力衰竭的人群越多,随着我们国家日益进入老年化的进程,随着冠心病、心脏瓣膜病、心律失常的治疗技术、药物的不断发展,原来可能死于这些疾病的患者存活下来,最终也进入心力衰竭的战场,因此,就目前来说,我国心力衰竭人群不断壮大。
一、急性心衰容量控制目标
通过尿量或液体平衡作为治疗目标:
容量负荷重,每日尿量目标可为3000 ~ 5000ml;
保持每天出入负平衡500ml,体质量下降0.5kg,严重水肿者可负平衡1000 ~ 2000m/d,甚至3000 ~ 5000ml/d。
利尿剂在急性心力衰竭中的推荐级别:Ⅰ级

心衰患者一般会常年应用利尿剂,所以一旦心衰急性发作为预防利尿剂抵抗,建议联合应用不用类型利尿剂,临床还可以改为静脉注射途径等方法,避免不良反应。
二、利尿剂抵抗如何处理?
1联合应用不同类型的利尿剂
袢利尿剂可联合双氢克尿噻(25~100 mg/d)、氯噻酮( 500~1 000 mg/d)、美托拉宗(2.5~10.0 mg/d),或阿米洛利(5~10 mg/d),联合螺内酯时应采用其利尿剂量(40~120 mg/d)。
2改变利尿剂应用途径
口服药物途径转变为静脉注射途径,可以改善利尿剂的效力。
将利尿剂由静脉注射改为持续静脉滴注。当利尿剂达到最大利尿剂量的时候,即使再增大单次给药剂量也不会增加利尿效果,此时应该增加给药频次。
猜猜:持续静脉泵入/弹丸式一天两次/静脉推注一天三次,哪个效果更好?
3袢利尿剂联合小剂量多巴胺
多巴胺(2~5μg/kg/min)静脉滴注,尤其适合于伴有血压偏低的左室收缩功能下降的心力衰竭患者 。研究表明小剂量多巴胺联合呋塞米静脉滴注的利尿效果优于小剂量多巴胺静滴 + 口服呋塞米。
思考:应用多巴胺的原因是什么呢?
4提高血浆晶体或胶体渗透压
-
白蛋白
-
甘露醇(少用)
-
高张盐水(少用)
5联合应用新型利尿剂
-
托伐普坦
-
重组人脑利钠肽
托伐普坦应用过程中注意血钠的变化,禁用于高钠患者。
6超滤治疗
当患者对利尿剂无感,不能缓解症状时,可考虑超滤治疗。
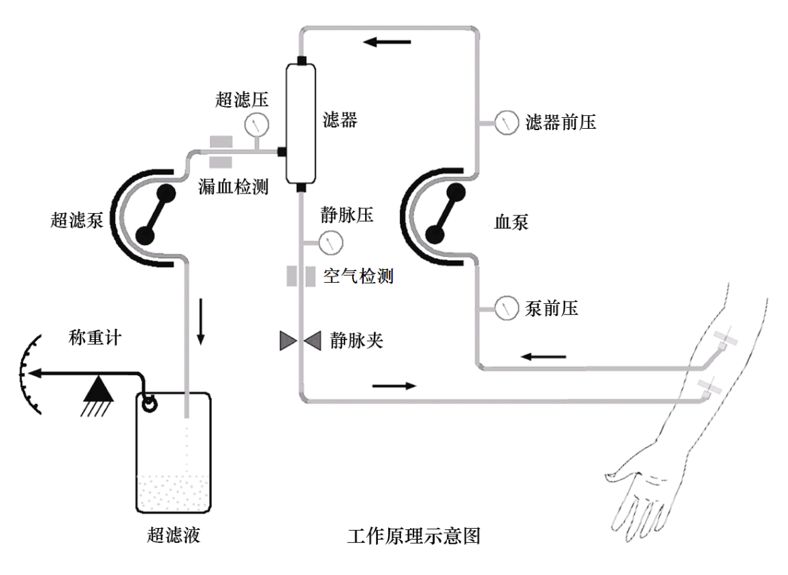
肾脏的替代治疗之一,未达到尿毒症期患者可应用。伴高钾以及肌酐水平很高的情况下,要进行透析治疗。
三、如何应用血管活性药物?
心衰的整个治疗过程中离不开血管活性药物。
血管活性药:通过改变血管平滑肌张力,调控血压,影响心脏前负荷、后负荷,主要应用于高血压急症、休克、心力衰竭等。
1血管扩张药物
血管扩张药作为心力衰竭的一线治疗药物,临床上广泛应用于急性心力衰竭的早期阶段,通过降低心脏前后负荷达到稳定血流动力学和改善症状的主要治疗目标。

2016年ECS关于血管扩张药物在心衰患者中应用推荐


2正性肌力药物
其主要作用机制为增强心肌收缩力, 提高心输出量,缓解症状。此类药物适用于低心排血量综合征,如伴症状性低血压(≤85 mmHg)或CO降低伴有循环淤血的患者,可缓解组织低灌注所致的症状,保证重要脏器的血流供应。
2016年ECS关于正性肌力药物在心衰患者中应用推荐


避免应用
(1)快速性心律失常、心肌缺血以及直接心肌毒性-细胞内钙超载。
(2)注意避免正性肌力药物的临床滥用——射血分数保留的心衰患者一般情况下不需使用正性肌力药物。
(3)收缩压>120mmHg、无低灌注的急性心衰患者也不应使用正性肌力药物。
(4)急性心衰、血压>180/110mmHg的患者不应使用正性肌力药物。
四、如何应用β受体阻滞剂?
心衰恶化患者β受体阻滞调整策略

(点击图片可放大)
β受体阻滞剂使用中出现的不良反应及处理
1低血压
首剂或加量24-48 h内,通常无症状,可自动消失。首先考虑停用可影响血压的药物如血管扩张剂,减少利尿剂剂量。
如低血压伴低灌注,则应将β受体阻滞剂减量或停用,并重新评定患者的临床情况。
2液体潴留和心衰恶化
用药期间如心衰有轻或中度加重,应加大利尿剂用量。
如病情恶化与β受体阻滞剂应用或加量相关,宜暂时减量或退回至前一个剂量。
如病情恶化与β受体阻滞剂应用无关,则无需停用,应积极控制使心衰加重的诱因,并加强各种治疗措施。
3心动过缓和房室传导阻滞
如心率低于55次/min,或伴有眩晕等症状,或出现II-III度AVB,应减量甚至停药。
使用β受体阻滞剂治疗心力衰竭应注意的共性问题
-
不忘禁忌症:
•没有纠正的低血压或心源性休克状态;
•合并没有起搏器保障的缓慢性心律失常(心律不小于50bpm)。
-
选用有循证医学支持的β受体阻滞剂
•琥珀酸美托洛尔,比索洛尔,卡维地洛
-
根据不同病因、不同病情,个体化安全用药
•因心肌病变导致的心力衰竭,在心脏结构和功能恢复后仍应终身服用β受体阻滞剂,以阻止基础心脏病再次导致心力衰竭
五、小结
-
血管活性药物限于急性重症心力衰竭中应用。
-
以往正在使用β受体阻滞剂的,若不是药物引起的心衰恶化,入院后可继续应用β受体阻滞剂。
-
RAS抑制剂或ARNI不作为急性心衰抢救用药。
-
急性心衰急性期的救治是患者生存的关键。
学习到了这些知识,那么具体如何应用,文中开头的病人又怎么治疗的?看看您的回答对不对,结果请查看视频课程,陶蓉主任《急性心力衰竭病例分享》。
1
本文为好医术案例课 陶蓉主任《急性心力衰竭病例分享》部分内容整理而成,教授讲的更全面详细完整,想了解更多内容,请至好医术APP案例课板块观看完整视频。
[1]National Clinical Guideline Centre (UK). London: National Institute for Health and Care Excellence (UK); 2014 Oct.
[2]中国医师协会急诊医师分会, 等. 中华急诊医学杂志. 2017; 26(12): 1347-1357.
[3]Mebazaa A, et al. Eur J Heart Fail. 2015 Jun;17(6):544-58.
[4]McMurray JJ, et al. Eur Heart J. 2012;33(14):1787–847.
陶蓉
上海交通大学医学院附属瑞金医院
陶蓉,上海交通大学医学院附属瑞金医院心脏内科,主任医师,博士生导师,瑞金医院心力衰竭亚专业负责人。长期从事心力衰竭临床诊治和基础研究。1994年毕业于上海第二医科大学临床医学系,1999年获得医学硕士学位,2005年获得医学博士学位。2005年5月至2008年2月,作为访问学者在美国加州大学旧金山分校(UCSF)心内科进修。现任中国医师协会心力衰竭专委会委员,中华医学会心血管病学会心脏康复学组委员,中国老年学和老年医学学会心血管病精准医疗专委会常委,上海医学会心血管病学会心力衰竭学组委员。以第一/通讯作者发表在Circulation,Cardiovasc Res等SCI论著20余篇,作为负责人主持国家自然科学基金面上项目4项,上海市科委重大基础研究项目1项。入选上海市科委浦江人才计划、上海市教委首届高峰高原学科建设计划。














