节律控制始终是房颤患者综合管理中的重要一环,其中导管消融可有效预防房颤复发,减轻房颤负担,并改善对抗心律失常药物(AAD)不耐受或无反应的阵发性房颤或持续性房颤患者的生活质量[1]。由于任何节律控制手术都存在一定的血栓栓塞风险,因此在术前及术后都要进行充分的抗凝治疗以预防围手术期血栓事件的发生。为进一步优化房颤患者的预后,如何优化导管消融策略,规范抗凝治疗也成为房颤患者节律控制领域的热点话题。本文特梳理ESC 2024会议期间发布的4项最新临床研究要点,为优化房颤导管消融策略及围手术期抗凝管理提供新的指导。
SUPPRESS-AF:合并有左房低电压区的房颤患者仍应优选单纯PVI消融
肺静脉电隔离(PVI)是房颤患者进行消融治疗的基石,尽管PVI在持续性房颤患者中的治疗成功率有限,但目前仍未有额外有效的消融策略。近年来提出了针对左心房低电压区(LVA)消融的策略,但此前的研究结果并不一致,此次发表的SUPPRESS-AF研究旨在评估合并有左房低电压区的持续性房颤患者,行PVI联合LVA消融相较于单纯PVI消融的安全性与有效性[2]。
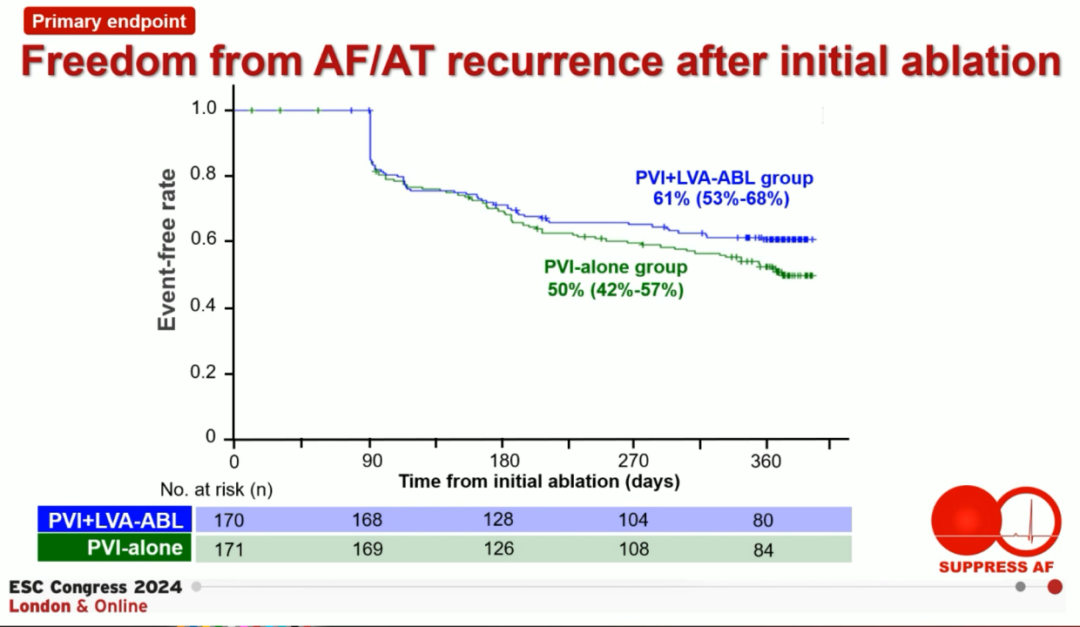
图1. 主要有效性终点
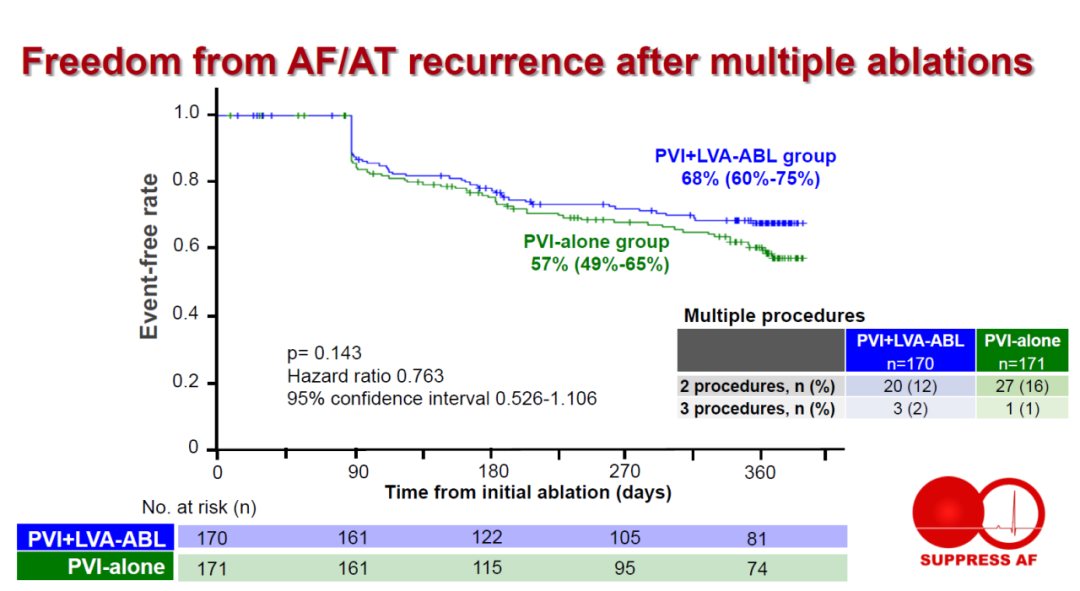
图2. 次要有效性终点
CAMERA-MRI Ⅱ随机研究:心室心肌纤维化的房颤合并左心室收缩功能障碍患者应早期行导管消融控制心律
研究共纳入120例患者,其中80例患者心脏磁共振检查中钆对比剂延迟强化(LGE)检测阳性(心室纤维化),随机分为两组,分别接受消融治疗(n=40)或药物治疗控制心率(n=40);40例患者LGE检测阴性,接受消融治疗。研究主要终点是12个月时CMR检测患者LVEF相较于基线的变化。
研究结果显示,相较于基线LVEF,12个月时LGE阴性组ΔLVEF为21.7±11.8%;LGE阳性组接受消融治疗的患者ΔLVEF为20.3±11.0%;LGE阳性组接受药物控制心率治疗的患者ΔLVEF为4.7±8.4%(图3)。同时,接受消融治疗的患者相较于接受药物控制心率治疗的患者,在LA面积、N末端脑钠肽前体(NT-proBNP)、最大摄氧量、六分钟步行距离等方面都得到了显著改善(图4)。
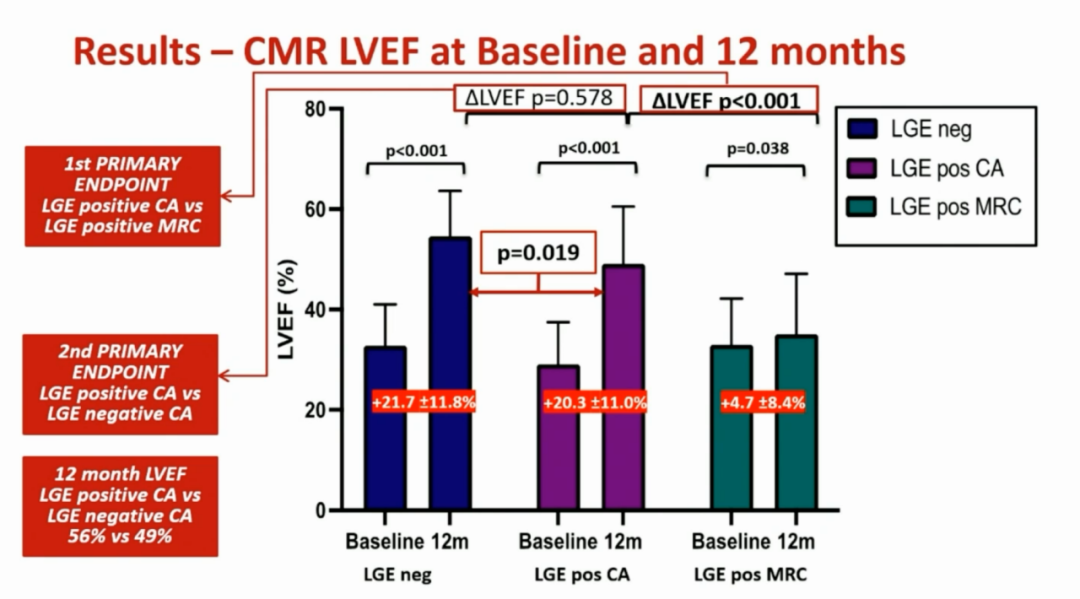
图3. 主要终点显示消融治疗显著提升LVEF
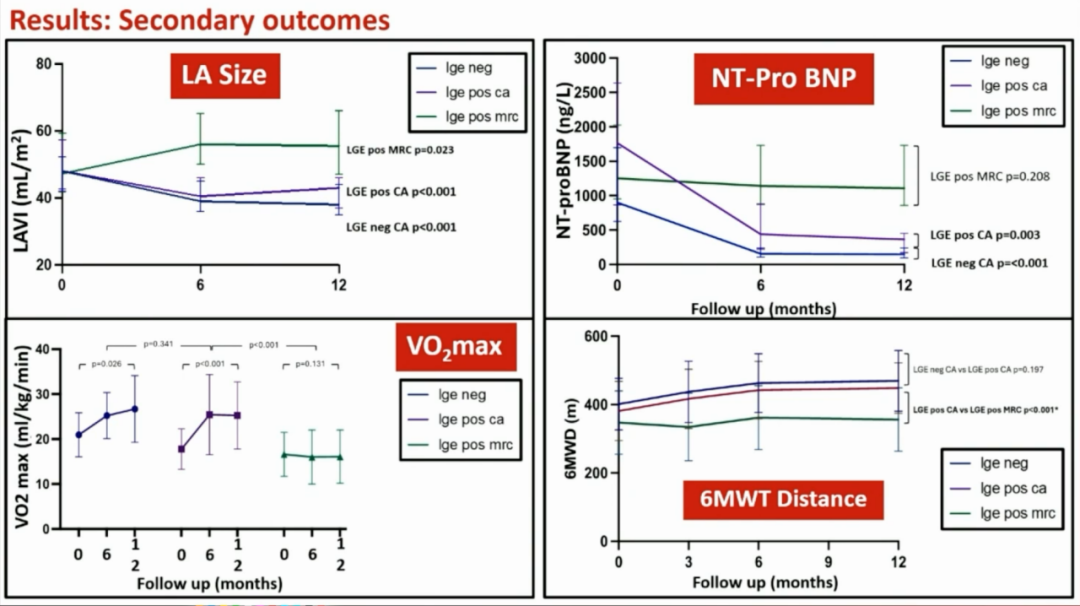
图4. 次要终点显示消融显著改善患者综合情况
该研究结果提示,对于合并有心肌纤维化的房颤合并HFrEF患者,早期导管消融也能让患者得到显著获益,在此类人群中应考虑早期行导管消融以控制心律,改善患者预后。
德国消融登记研究:老年患者房颤消融13年远期疗效
导管消融已广泛应用于房颤患者的节律控制,老年患者行导管消融的安全性和有效性也已逐渐得到临床专家们的广泛认可。该登记研究旨在评估老年患者行房颤消融的长期结果,并评价性别相关的特异性结果。
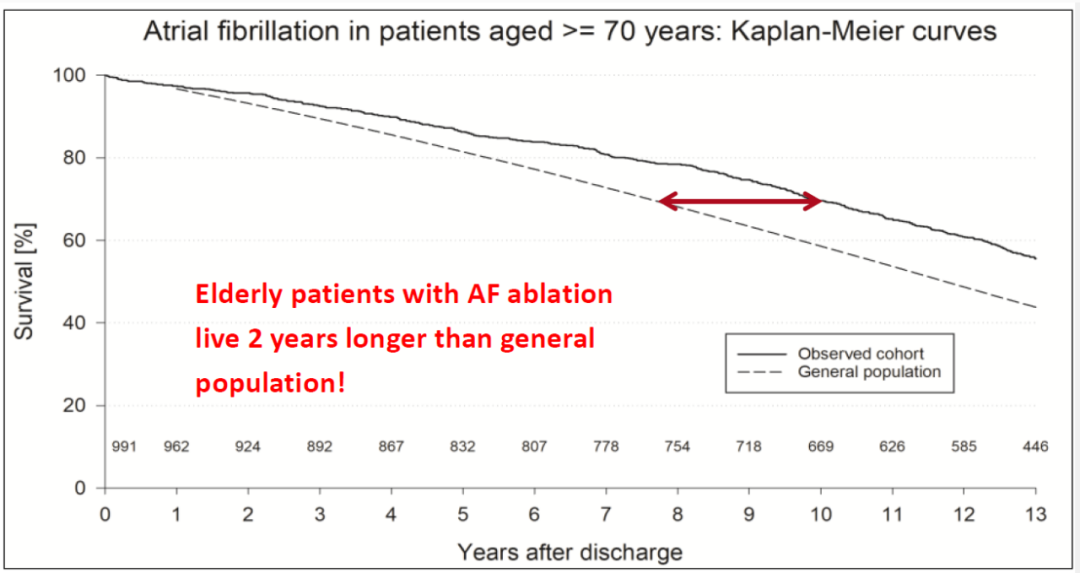
进一步分析显示,女性患者基线平均年龄为75.5岁,10年死亡率为29.6%;男性患者基线平均年龄为74.3岁,10年死亡率为30.9%;随访期内年龄最大的女性患者为97岁。此外,消融术后13.6年,幸存者的症状也有所改善,81.5%的患者术后服用口服抗凝药物。
该研究结果提示,在临床实践中,选择合适的老年患者行导管消融并进行细致的护理有助于取得良好的长期预后结果。
系统评价和网络荟萃分析:不间断使用直接口服抗凝药(DOAC)时消融术后最佳抗凝治疗策略
当前的房颤患者管理指南建议房颤患者导管消融围手术期不间断抗凝[5],但也有一些随机对照研究在内的荟萃分析显示,中断DOAC并不劣于不间断DOAC抗凝,本研究旨在综合使用NMA的现有随机对照试验证据,评估不间断或间断DOAC和VKA策略对减少房颤消融患者血栓栓塞或出血事件的相对效果,并进行排名[6]。
本次荟萃分析共入选17项RCT研究,主要有效性终点是血栓栓塞事件(卒中、TIA或体循环栓塞);主要安全性终点为国际血栓与止血学会(ISTH)或BARC定义的大出血。
研究结果显示,1. 不间断DOAC和间断DOAC在血栓栓塞事件中的差异无统计学意义;2. 不间断DOAC显著降低大出血风险;3. 血栓栓塞和大出血的复合终点方面,不间断DOAC和间断DOAC不劣于不间断VKA,而间断VKA将显著增加血栓栓塞事件和大出血事件的风险;4. 不间断DOAC和间断DOAC的轻度出血风险和不间断VKA相当,但间断VKA显著增加轻度出血风险;5. 凝血酶抑制剂和Ⅹa因子抑制剂的差异,影响了AF消融期间普通肝素(UFH)的剂量,使ACT在300s以上,并导致大出血(图6)。
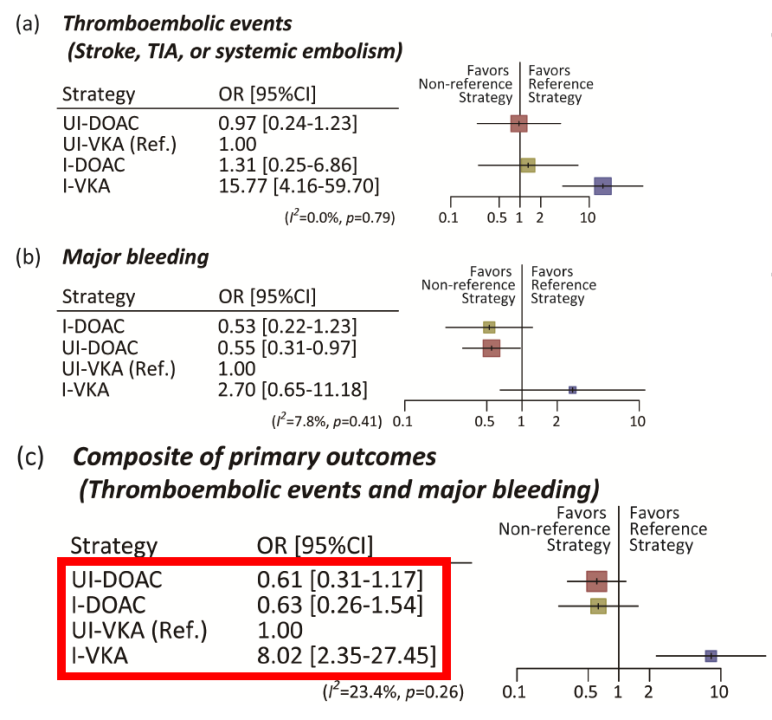
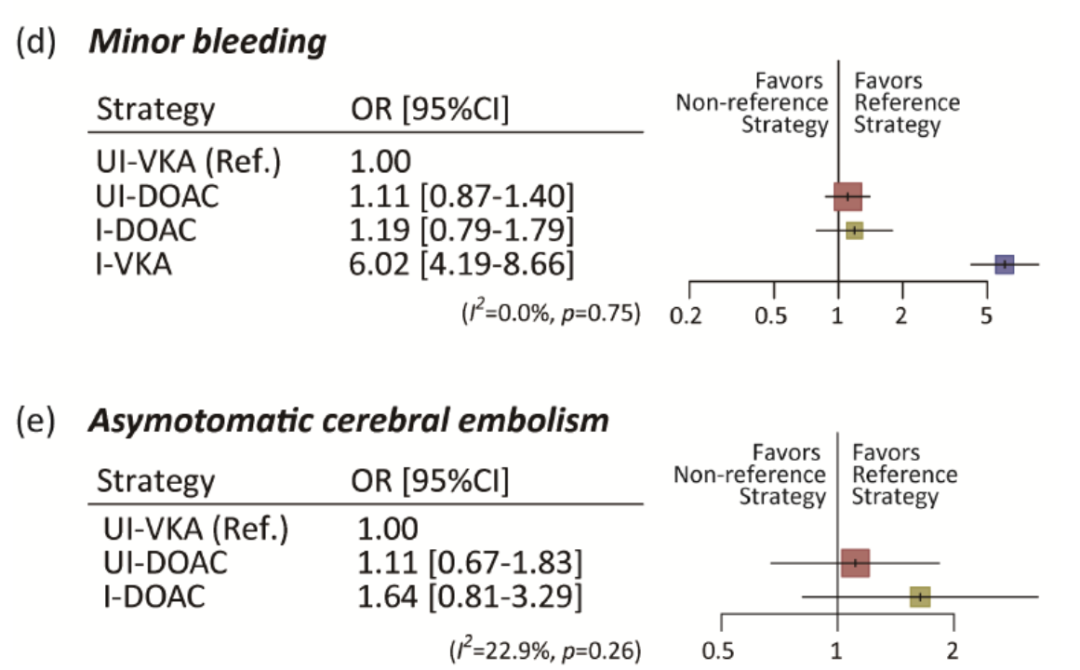
图6. 不间断DOAC是房颤消融术后优化抗凝策略
该研究结果提示,不间断DOAC是房颤患者消融术后最佳抗凝策略。在该荟萃分析所纳入的ELIMINATE-AF研究中[7],则进一步肯定了艾多沙班在房颤消融术后抗凝治疗的安全性与有效性。ELIMINATE-AF 研究是一项国际性、随机、开放性、多中心、平行对照IIIb期研究,结果显示,在614例入选患者中,艾多沙班发生全因死亡、卒中、ISTH大出血等构成的复合终点事件发生率与华法林相似,消融开始至治疗结束艾多沙班组主要终点事件发生率为1.3%,华法林组为3%(HR 0.42,0.10-1.89);同时两组总体大出血事件发生率相似HR1.68(0.46-6.07)。
此外,日本开展的KYU-RABLE研究[8],作为一项前瞻性、多中心、单臂干预性研究,结果显示,在513例接受房颤消融治疗的患者中,在术前4周以上和术后4周±7天,采用不间断艾多沙班抗凝治疗,其中63.5% 接受艾多沙班60 mg qd,36.1% 接受艾多沙班30 mg qd。术后四周随访结果显示,血栓栓塞和大出血的复合终点方面,仅1例(0.2%)患者发生主要终点事件(心包填塞),临床相关的非大出血事件7例(1.4%),以穿刺部位出血为主。10例患者(1.9%)出现轻微出血事件。出血事件及其他不良事件主要发生在第0天和第1天(12/18,66.7%)。该研究结果证实了不间断艾多沙班抗凝治疗在房颤消融术后围手术期管理中的安全性与有效性。
《2024 ESC心房颤动管理指南》:对导管消融及围手术期间抗凝治疗的建议
2024年ESC大会期间正式发布了《2024 ESC心房颤动管理指南》,指南提出了全新的AF-CARE综合管理路径,进一步优化了房颤患者的综合管理,其中,[R]通过控制心率和心律减轻症状则是房颤患者综合管理的重要组成部分之一。新指南进一步肯定了导管消融在节律控制中的重要意义,《2024 ESC心房颤动管理指南》推荐,对抗心律失常药物治疗存在抵抗或者不耐受的阵发性房颤或持续性房颤患者,推荐进行导管消融,以减少房颤的症状、复发和进展(Ⅰ,A);在阵发性房颤患者的节律控制策略中,建议将导管消融作为一线选择,以减少房颤的症状、复发和进展(Ⅰ,A)。
编后语
临床研究为房颤导管消融领域的进步带来了新的思考,《2024 ESC心房颤动管理指南》的发布则为当前房颤患者的综合管理提供了新的路径,逐渐规范房颤患者的综合管理。ESC 2024大会期间公布的研究,对优化房颤导管消融策略再一次进行了探索。虽然合并左房低电压区的房颤患者仍应首选单纯PVI,但对于合并左心房扩大的患者,PVI联合LVA消融却能改善患者预后,PVI联合额外消融手术,对于特殊人群的效果或许值得进一步探索。而对于合并有心肌纤维化的患者,以及高龄患者,相关研究都显示尽早行导管消融可为患者带来更好的临床预后,进一步肯定了导管消融在房颤患者中的积极作用。
最后,在房颤患者的围手术期管理方面,当前指南及相关临床研究、荟萃分析都一致肯定了不间断DOAC在预防缺血事件,减少出血风险方面的积极意义,不间断DOAC应成为房颤导管消融围手术期管理的首选策略。最新的临床研究和新指南都推动了房颤患者综合管理领域的规范化发展,进一步优化了临床实践路径,为房颤患者带来更全面的综合管理,从而改善房颤患者预后,使房颤患者临床获益最大化。
参考文献:
-END-
声明:本文转载于<心关注>,仅用于学习交流,版权归原作者所有。如有侵权违规,请立即联系我们。













