
复苏性主动脉血管内球囊阻断 (REBOA) 越来越多地用于危及生命的膈下出血患者的创伤复苏,也可用于创伤性心脏骤停 (TCA) 患者。传统上对因失血性休克引起的 TCA 患者进行复苏性开胸术和主动脉交叉钳夹 (RT-ACC) 操作;但是,在选定的 TCA 案例中,REBOA 已替代 RT -ACC。在 TCA 的心肺复苏 (CPR) 期间,REBOA 增加脑和冠状动脉灌注,并暂时控制出血。动物和临床研究都报道了 REBOA 对 TCA 的疗效,最近的一项观察性研究表明 REBOA 可能有助于 TCA 后自主循环的恢复。尽管多个问题仍未得到解答,但 REBOA 已作为一项应用于创伤领域的新技术。
关键词:创伤性心脏骤停、REBOA、自主循环恢复(ROSC)、死亡率、综述
创伤性心脏骤停 (TCA) 的死亡率仍然很高,最近的一项系统评价估计为97.6%。TCA的主要原因是失血性休克;严重出血导致循环容量减少,胸外按压期间的全身压力可能不足以实现自主循环 (ROSC) 的恢复。
复苏性主动脉血管内球囊阻断(REBOA)是通过控制主动脉近端血流和远端出血来增加心脏和脑灌注的复苏措施。REBOA在50多年前首次使用;REBOA已用于治疗破裂的腹部动脉瘤、产后出血和创伤。Brenner等人首次报道了使用REBOA治疗与终末期休克相关的钝性和穿透性损伤。从那时起,REBOA成为创伤领域的现代技术之一,并且越来越多的研究对REBOA进行了研究。
本文回顾了TCA期间REBOA的当前和未来使用,包括动物和人类数据。使用1900年至2020年间发布的PubMed数据库搜索文献。用于搜索的关键词是“主动脉球囊阻断”、“主动脉内球囊闭塞(IABO)”、“REBOA”和“创伤性心脏骤停”的组合。虽然使用REBOA对于非创伤性心脏骤停(NTCA)也受到关注和争论,TCA和NTCA之间的主要区别尤其存在于病理生理学方面,我们在本范围审查中没有讨论REBOA用于NTCA。
REBOA在TCA中的应用指征应从解剖学和生理学方面进行讨论。REBOA通常用于以下出血的患者阻断。对于膈肌以上大出血的患者,如创伤性脑损伤或胸部损伤使用REBOA会增加出血。美国外科医师学会创伤委员会的联合声明指出,REBOA在胸部大出血或心包填塞的情况下是禁忌的。REBOA被放置在I区或III区(图1)。I区是远端胸主动脉,用于控制严重的腹腔或腹膜后出血,或创伤性心脏骤停患者。III区为腹主动脉远端,适用于严重盆腔、交界处或下肢近端出血的患者。
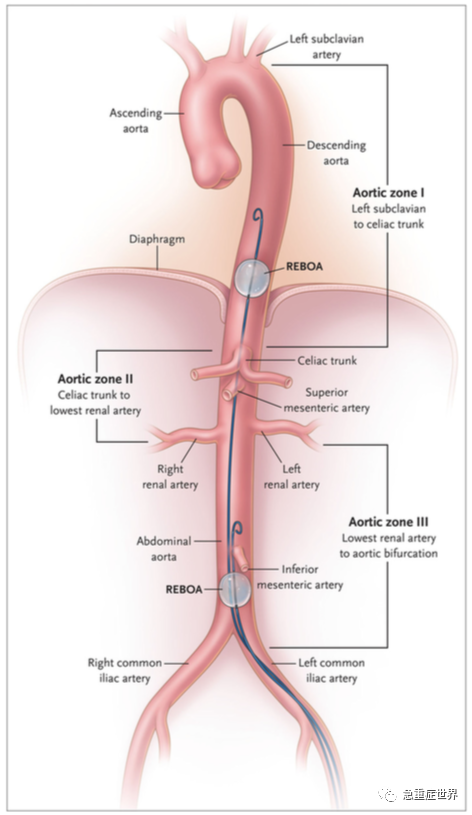
图1. 使用复苏性主动脉血管内球囊阻断(REBOA)时的主动脉分区。在I区,显示气囊的安全定位,以控制膈下出血;在III区中,显示了在没有同时腹腔出血源的情况下控制盆腔大出血的定位。
目前的专家共识和临床指南指出,初始收缩压<90 mmHg的创伤患者,在初始液体或血液制品输注后没有反应,是使用REBOA的潜在候选人。然而,尽管证据有限,REBOA对TCA患者的指示是适度的。
目前的指南规定,REBOA适用于怀疑膈肌以下危及生命的出血而受伤导致心脏骤停的患者;在这些患者中,REBOA应在与复苏性开胸-主动脉交叉钳夹(RTACC)相同的时间段内使用。REBOA用于TCA的生理指征包括到达时有生命迹象的患者,与RT-ACC的指征相当。生理学上,包括TCA在内的失血性休克期间主动脉闭塞(AO)导致冠脉血流量(图2)、心输出量、平均动脉压、颈动脉血流量和脑氧分压增加。AO同时最大限度地减少膈下大出血,维持主动脉近端压力,并有助于出血的复苏和外科修复。
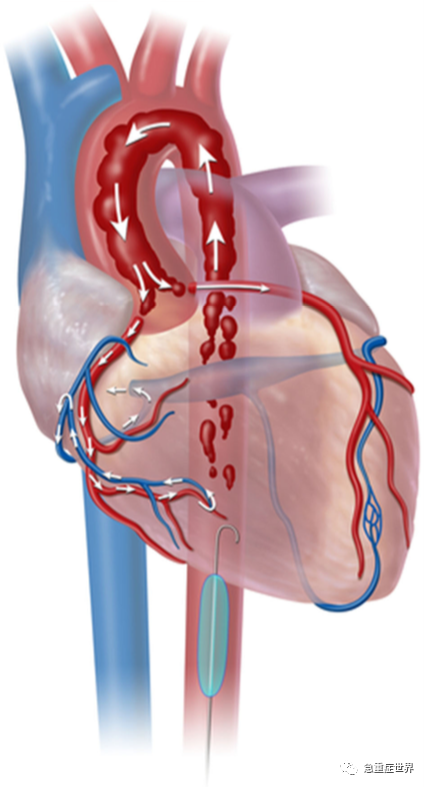
图2. 复苏性主动脉血管内球囊阻断(REBOA)在主动脉I区的部署。I区主动脉阻断与REBOA允许心肺复苏产生的心输出量导向心脏和脑血管。
RT-ACC是创伤最大的手术,并产生额外的严重胸部损伤,另一方面,REBOA的创伤较小。REBOA的另一个特点是可以通过调节球囊体积来控制远端器官的灌注。如果TCA患者经过初始复苏成功恢复ROSC,可通过调整球囊体积控制血流动力学。如果复苏患者能维持可接受的低血压(允许性低血压),部分REBOA阻断能维持远端器官灌注,防止缺血并发症。此外,通过调整球囊体积,可以暂时控制出血,在无出血的环境下进行手术治疗,并确定出血部位。RT-ACC的AO除非已经进行了止血治疗,否则不能解锁,远端器官灌注不能维持。
值得注意的是,REBOA不会中断胸部按压,这对TCA患者来说是一个显著的优势。一项对22例REBOA和28例RT的前瞻性观察性研究分析了胸外按压的中断情况,并报告了接受REBOA的患者比接受RT的患者中断更少。连续按压的时间REBOA组为86.5%,RT组为35.7%。R Adams Cowley休克创伤中心证实,REBOA组主动脉阻断后的呼末二氧化碳值高于RT-ACC组,REBOA组的ROSC率高于RT-ACC组[20/33(60.1%)和5/18(33.3%);P=0.04]。
相反,REBOA的缺点是,与RT-ACC相比,REBOA执行AO可能需要更长的时间。R Adams Cowley休克创伤中心的团队报告说,RT-ACC的AO时间比REBOA短[RT-ACC的AO时间中位数为317.5(IQR227-551)s,而REBOA为474(IQR431-572)s]。然而,一旦动脉通路建立,REBOA到AO的时间较短[一旦股总动脉(CFA)通路建立,到AO的中位时间为245(179-295.5)s]。此外,REBOA与一个无线设备在美国已商业化,以实现更早的时间达到AO。REBOA可直接插入主动脉,无需导丝,且可由一位医生插入,缩短AO时间。传统的REBOA是通过导丝插入的,需要超长硬导丝。
此外,我们还描述了RT-ACC与REBOA相比的优越性。首先,对胸部损伤的TCA患者进行RT-ACC复苏,可立即控制胸部大出血和心脏压塞引起的休克。因此,RT-ACC适合多发胸部损伤患者。其次,与低血压患者相比,TCA患者通常不接受CFA。此外,即使获得了CFA的接入,有时REBOA可能不能用于严重扭曲的主动脉患者。因此,对于CFA通路不通畅或主动脉严重扭曲的TCA患者,宜选用RT-ACC。
在实践中,从RT-ACC到REBOA的转换是有报道的,以前的报道在106个病例中有30例,REBOA中有4例是RT和REBOA联合的病例。TCA患者行RT-ACC且ROSC后,可避免因胸膜腔外露和胸部切口渗出而引起的体热损失。因此,RT后关闭胸壁,从RT转为REBOA可能是一个切实可行的选择。
大多数关于REBOA在创伤领域的临床研究排除了TCA患者,在TCA中使用REBOA的证据有限(表1)。REBOA患者的死亡率因有无生命体征而显著不同,需要进行CPR。因此,以前的研究者排除了TCA患者。美国创伤外科协会(AAST)的一项前瞻性观察研究比较了REBOA和RT-ACC对需要AO(包括TCA)的创伤患者的治疗效果。在这一队列中,34.7%的REBOA患者(16/46)在首次AO时通过REBOA进行了CPR,接受CPR的REBOA患者的死亡率未知。
在本研究中,REBOA和RT-ACC从手术开始到AO成功的平均时间没有差异(分别为6.6和7.2min,P=0.842);因此,临床上使用REBOA作为RT-ACC的替代品可能是可行的。美国创伤外科协会(AAST)随后的报告显示,在REBOA和RT-ACC之间,主动脉阻断(AO)(AORTA-2)用于创伤复苏的死亡率没有统计学差异(分别为96.4%和97.7%)。来自日本创伤登记处(日本创伤数据库)的数据报告,与RT-ACC相比,TCA的REBOA可能的生存益处。主动脉与JTDB之间的主要区别在于是否知道心肺复苏的起始时间。JTDB没有报告REBOA是在CPR之前还是之后插入的。R Adams Cowley休克创伤中心的单中心研究报告TCA患者的可比死亡率为90.0%,ROSC为58.0%(29/50)。美国6家一级创伤中心最近的一项前瞻性观察研究报告,在TCA患者中,59%的患者获得了ROSC。综上所述,结论是在隔下不可压迫性躯干出血的TCA患者中,REBOA是更可取的。
美国外科医师学会创伤委员会(ACS COT)和美国急诊医师学会的联合声明建议I区的最长阻断时间<15min。已暴露于缺血的TCA患者更易发生缺血再灌注损伤;因此,目前还不清楚TCA患者能接受I区阻断多长时间。专家意见建议,如果TCA患者能耐受主动脉近端压力的放气,则应放气。TCA患者一旦达到ROSC,完全阻断可转为部分阻断;然而,在最终止血治疗完成之前,从完全阻断到部分阻断的转换实际上是非常困难的。
另一个需要考虑的问题是REBOA相关并发症。虽然REBOA的侵入性较小,但可能会发生重大并发症。最近的综述总结了相关REBOA的并发症,并注意到并发症可出现在动脉通路(即血管损伤、栓塞、空气栓子和周围缺血)、球囊膨胀(即球囊破裂和主动脉损伤)、阻断期间(即其他动脉损伤、腹膜后出血、乳酸性酸中毒、器官功能障碍和肢体缺血)、放气(即缺血再灌注损伤)和拔除鞘管(即远端血栓和动脉夹层)。全国数据库研究(美国外科医师学会创伤质量改进计划数据集)报告了较高的并发症率,如急性肾损伤和小腿截肢,我们必须知道REBOA可能会导致严重的并发症。REBOA是一种更先进、更低调的设备,并发症率预计更低。然而,几个并发症仍然会存在。
REBOA是创伤领域的现代技术之一,它导致了抢救模式的转变。最近的临床证据表明,对于TCA患者,REBOA的功效与RTACC相当;此外,REBOA可能有助于实现ROSC和额外的确定性止血治疗。然而,TCA患者的死亡率仍然很高,需要进一步的前瞻性研究来验证REBOA对TCA患者的有效性。
来源:Front. Med. 9:888225. doi: 10.3389/fmed.2022.888225.

















