
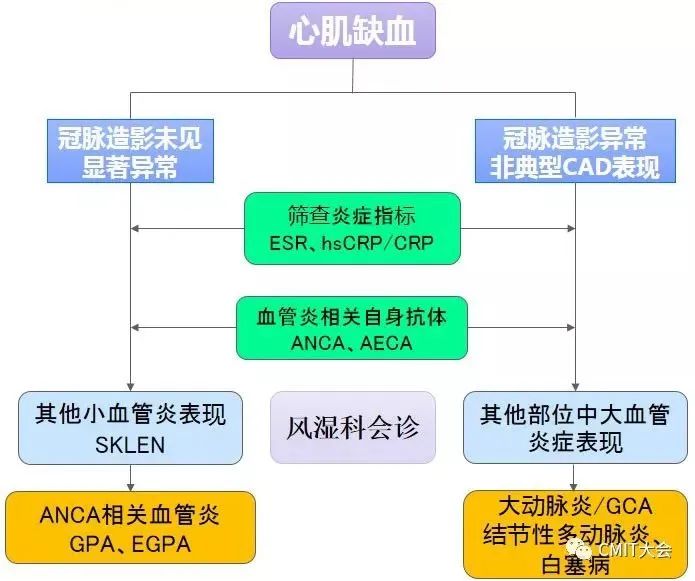
系统性血管炎合并ACS,怎么办?
系统性血管炎包含很多种类,常见的累及冠脉的血管炎类型主要包括:多发性大动脉炎(TA)、结节性多动脉炎、川崎病、ANCA相关性血管炎、白塞病。下文为您介绍系统性血管炎合并ACS的治疗策略。
一、药物治疗
血管炎活动期合并ACS需要应用激素/免疫抑制剂治疗,推荐包含阿司匹林在内的双联抗血小板方案治疗至少12个月。
1. 免疫抑制治疗
既往认为,术后必须应用激素和/或免疫抑制剂预防再狭窄。最新观点:活动期需要应用激素/或免疫抑制剂,稳定期不需要激素/或免疫抑制剂预防再狭窄。实际是否需要应用激素/或免疫抑制剂由原发病决定。需要注意的是:糖皮质激素不能逆转已有的冠脉狭窄。
激素推荐用法用量:
-
糖皮质激素(强的松)术后第一个月推荐0.5mg/kg.d
-
每2周减5mg,至10mg/d
-
每2周减2.5mg,至最小有效剂量,再维持6个月
2. 抗血小板治疗
推荐双联抗血小板治疗至少12个月。
研究证实,低剂量阿司匹林在巨细胞动脉炎导致的视力下降和脑血管意外等缺血事件中具有保护作用;阿司匹林和地塞米松联合,具有协同作用。
二、血运重建
大动脉炎患者冠状动脉受累尤其是左主干受累尚无最佳治疗方案。大动脉炎冠状动脉受累患者由于多为开口受累,且狭窄严重,临床保守治疗往往效果不佳,预后很差,多死于心脏事件,故多数学者建议ACS患者尽早进行血管重建治疗。手术时机最好以大动脉炎非活动期为宜,活动期行血运重建,再狭窄的风险大大增加,MACE事件发生率可升高10倍。
1. 急诊手术指征
以下情况,即使在大动脉炎活动期也应考虑尽早手术:
-
冠状动脉狭窄非常严重
-
反复发作严重的心绞痛,药物治疗效果不佳
-
血流动力学不稳定
术前必须给予糖皮质激素及免疫抑制剂治疗,必要时可以给予大剂量激素冲击治疗,以抑制炎症活动进展,减少术后再狭窄的风险。
2. CABG
一般来讲,动脉粥样硬化导致的左主干病变首选乳内动脉搭桥。但是,对大动脉炎患者:部分已经出现锁骨下动脉狭窄或者乳内动脉狭窄,部分目前没有出现,考虑到将来也可能会受累,因此,TA患者的左主干病变最常使用的是大隐静脉桥血管。
无钙化的LMCA病变且胸廓内动脉不能应用时,可考虑将大直径、无瓣的大隐静脉桥直接与LM吻合。研究证实,该术式具有高灌注率、高通畅率,10年生存率可达到80%,但是技术难度比较大。
3. PCI
DES是否优于BMS?2006年,Circulation杂志首次发表关于TA累及冠脉患者中置入DES的报道,提示DES可能优于BMS。近年来,关于大动脉炎累及冠状动脉采用药物涂层支架治疗的个例报道中,DES早、中期通畅率明显优于BMS。尽管样本量较小,仍能得出DES远期再狭窄率优于BMS或保守治疗的结论。
术中注意:(1)锁骨下动脉闭塞,桡动脉入路受阻;(2)病变多位于冠状动脉开口,且狭窄往往十分严重,故冠状动脉介入手术风险很高,如操作不当有可能导致心跳骤停。
4. PCI VS CABG
研究提示:对于TA合并ACS患者,CABG优于PCI;TA稳定期,PCI与CABG效果接近。血运重建最好在TA稳定期进行,TA活动期需要急诊血运重建,优先选择CABG;TA活动期不需急诊血运重建,可应用激素至缓解后选择PCI。
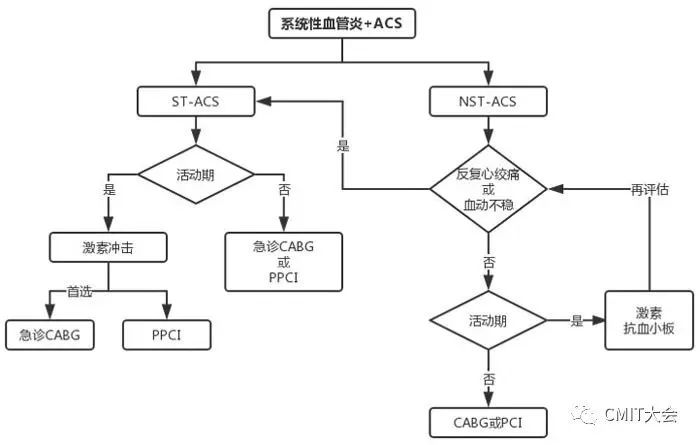
表1 系统性血管炎合并ACS的管理策略
声明:本文来源于CMIT周刊,转载于急诊时间,仅用于学习交流,版权归原作者所有。













