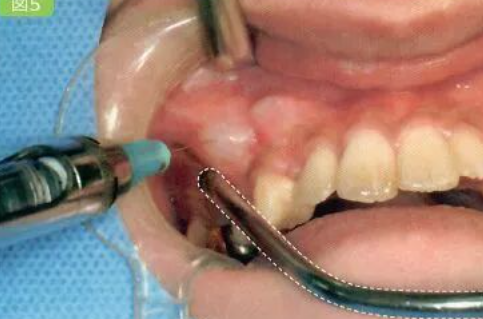
以下文章来源于江苏牙体牙髓 ,作者夏翊博 译
 江苏牙体牙髓.
江苏牙体牙髓.
关注江苏牙体牙髓工作,提供学术交流、信息共享和继续教育平台,为江苏牙体牙髓的美好明天尽绵薄之力。

译者:夏翊博,上海市徐汇区牙病防治所牙体牙髓科。
文章发表于:J Endod. 2021 Apr;47(4):648-657.
摘要:上颌磨牙腭根的显微根尖外科手术存在很大挑战,这是由于上颌磨牙腭根的位置在腭侧且接近上颌窦底。无论采取颊侧还是腭侧入路,腭根的操作和视野都十分受限,且有损伤上颌窦膜和(或)腭大神经、血管的风险。如果上颌磨牙的所有牙根都需要手术干预,可能需要翻两个瓣,这会使手术更加困难、费时。这篇病例报告展示了两个临床病例,它们都需要对上颌磨牙的腭根进行根尖切除。治疗包括:腭根的选择性非手术再治疗及使用根管修补材料充填,随后采用颊侧入路对颊根进行手术治疗,使用超声骨刀进行上颌窦提升,对腭根进行根尖切除。这种方法在所有病例中都获得了成功而没有发生意外。我们在术后即刻和多次随访中,使用CBCT检测影像学变化。CBCT影像显示,到术后14和24月时,所有牙根的根尖周病变愈合,且上颌窦底向根方重新定位。
关键词:显微根尖外科手术、引导骨再生、预后评估、超声骨刀、选择性再治疗、上颌窦提升。
器械和设备的进步提高了根尖手术的成功率。现在一般称之为显微根尖外科手术(endodontic microsurgery, EMS),其成功率在90%左右。但是,当牙根难以到达或接近重要解剖结构时,EMS会具有挑战性。上颌磨牙腭根的根尖手术存在极大的挑战,主要在采用颊侧入路时。腭根一般距离颊侧皮质骨9-12mm,使得倒预备和到充填非常困难。此外,在91%的上颌第一磨牙和81%的上颌第二磨牙,上颌窦底(maxillary sinus floor, MSF)位于颊根和腭根之间。如此高的发生率使得从颊侧入路到达腭根会不可避免的碰到上颌窦。另一种定位腭根的方法是腭侧翻瓣实施手术。但是,操作困难视野不佳也会增加损伤上颌窦和腭大神经、血管的风险。相应的,临床医生可能会因为其难以克服的困难而避免这种操作,而且患牙最终可能会被拔掉。
上颌窦提升是一种临床程序,其使得在不损伤上颌窦膜的前提下在上颌骨后部植入种植体更加容易。这个程序包括:通过骨窗暴露上颌窦外侧壁,随后提升上颌窦膜。传统的上颌窦提升是采用球钻和高速手机完成的,存在11%-56%的穿孔风险。但是,超声骨刀的使用使得这个手术的结果可控没有意外事件。上颌窦提升在种植领域非常普遍。据我们所知,上颌窦提升应用于EMS尚无文献报道。在本篇文献报道中,我们展示了一个定位上颌磨牙颊根和腭根的技术。在该技术中,我们联合使用选择性非手术再治疗和随后进行的根尖外科手术。手术采用颊侧入路定位颊根,而后进行上颌窦提升暴露并治疗腭根。
病例1
患者女,34岁,ASA分级I,主诉上颌第一磨牙疼痛。患者4年前由全科牙医进行了初次根管治疗,2年前由牙髓专科医生进行了非手术再治疗。患牙全冠修复,修复体完整,叩诊敏感。根尖片示根管恰填,腭根根尖周透射影(Fig. 1A and 2A)。视野4*4cm体素125μm的CBCT显示,低密度区与近中颊根(MB)、远中颊根(DB)和腭根相关(Fig. 2B–D)。CBCT影像还显示上颌窦黏膜炎,MSF位于颊根和腭根之间,距离根分叉6.1mm(Fig. 2C)。患牙诊断为:“根管治疗后、有症状的根尖周炎”。我们提供给了患者不同的治疗选择:拔除、非手术再治疗或联合使用非手术和手术治疗。告知患者不同方案的预后,患者同意联合使用非手术和手术治疗。
治疗计划如下:
1、对腭根进行选择性再治疗,并使用根管修补材料进行充填。
2、采用颊侧入路进行手术。
3、MB和DB根管进行倒预备和倒充填。
4、使用超声骨刀进行上颌窦提升。
5、腭根进行根尖切除,不进行倒预备和倒充填。
6、引导骨再生。
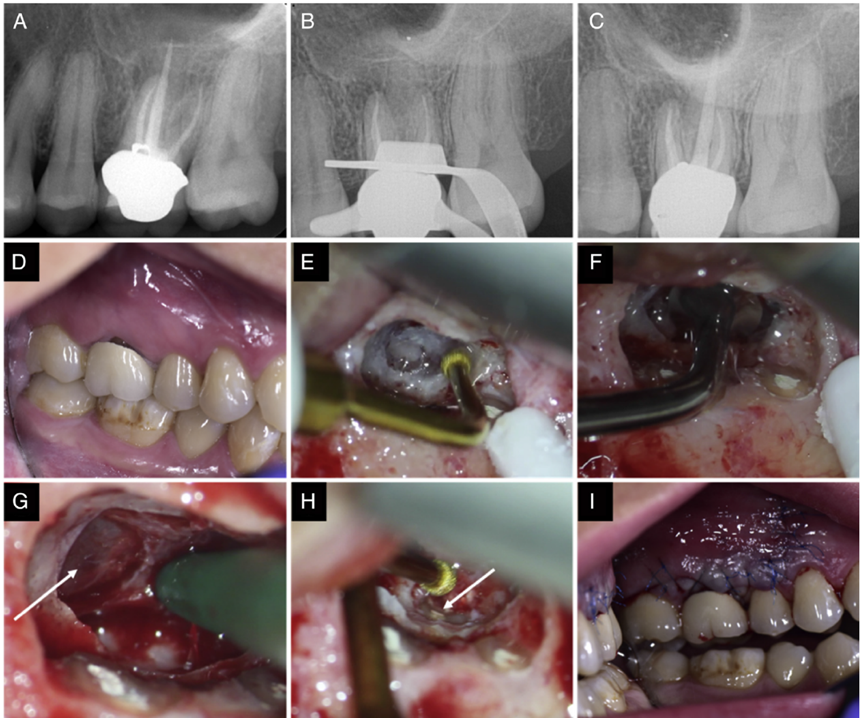
Fig.1 病例1的临床程序插图。(A)术前根尖片。(B)术中去除腭根内牙胶后的根尖片。(C)使用BC RRM Putty充填腭根后的根尖片。(D)术区的术前照。(E)使用OT5工作尖暴露上颌窦侧壁。(F)使用EL1将上颌窦膜向后推。(G)箭头指向已被抬高且完好的上颌窦膜。(H)使用OT5削去腭根尖端3mm。箭头指向根尖切除后完好的BC RRM Puty。(I)缝合后。
首诊(选择性再治疗)
在麻醉和橡皮障隔离后,显微镜下使用高速球钻在全冠上开髓,暴露腭根根管口。XP-3D Shaper去除根管内牙胶(Fig. 1B)。5.25%次氯酸钠和17%EDTA冲洗根管而后使用BC RRM Putty充填整个根管(Fig. 1C)。材料使用手用工具放入根管并使用垂直加压器压实。开髓洞使用复合树脂密封并拍摄术后片,安排患者数日后进行根尖手术。
二诊(手术)
定位颊根
手术在显微镜下进行。局部麻醉后(Fig. 1D),从左上颌第二前磨牙近中至第二磨牙远中做龈乳头基底部切口。翻全厚粘骨膜瓣暴露第一磨牙根尖对应区域。使用高速骨钻从MB近中至DB远中截骨暴露根尖周病变。刮除肉芽组织,MB和DB牙根使用高速车针截去3mm形成最小的斜面。随后使用3mm长的超声工作尖倒预备,并使用BC RRM Putty倒充填。
上颌窦提升,腭根切除和引导骨再生
该步骤使用超声骨刀进行(Fig. 3)。使用一个圆的覆盖金刚砂的工作尖(OT5,Mectron Dental)去除上颌窦前缘的薄层骨(Fig. 1E)。使用上颌窦提升工作尖(EL1 and EL2, Mectron Dental)向内向上推开上颌窦膜(Fig. 1F)。用一个钝的骨刮匙,从上颌窦的中间和侧方抬起上颌窦膜(Fig. 1G)。直视下确认上颌窦膜的完整性。上颌窦膜随着患者的鼻呼吸扩张表明窦膜的完成性没有破坏。使用OT5骨刀暴露腭根。一旦腭根暴露,自根尖向冠方削去3mm牙根(Fig. 1H)。可以看到BC RRM Putty占据根管内全部空间。对牙根染色并检查,材料完好表面光滑,没有明显的材料破坏、根管鳍状或副根管。可吸收胶原膜被放入上颌窦,在更根尖方的位置取代原有上颌窦底,植入1.5mL同种异体冻干骨移植材料,在颊侧放置另外一张胶原膜。复位粘骨膜瓣并用生理盐水纱布加压,6-0聚丙烯线缝合(Fig. 1I)。
术后根尖片显示MB 和DB牙根倒充填材料恰填,手术部位被阻射性移植材料遮蔽(Fig. 2E)。术后即刻CBCT确认MSF的位置,并确认没有骨移植颗粒被推入上颌窦内。CBCT中显示的沿着手术部位分布的颗粒状图像代表骨移植材料,且没有任何X线阻射结构在上颌窦内(Fig. 2F–H)。CBCT影像展示了MSF向根尖方重新定位,与术前相比,牙根间隔处骨高度增加了5.1mm(Fig. 2G)。MB和DB根可见足量的倒充填材料,且腭根中的充填材料没有孔隙。对患者进行术后宣教和预约拆线。术后10日拆线,牙龈有中度炎症的迹象,但没有感染的迹象。安排患者定期复查。
8个月复查
患者无症状。软组织检查显示牙龈健康,没有牙龈萎缩的迹象。牙周探诊在正常范围内。根尖片显示所有牙根的根尖周组织健康(Fig. 2I),与术后即刻根尖片类似。CBCT显示,术后即刻CBCT中的颗粒状影像已发生改变,表明移植材料发生了骨改建,新的颊侧骨壁形成且3个牙根的根尖周组织健康(Fig. 2J–L)。骨高度与术后即刻相似(Fig. 2K)。术前CBCT所见的上颌窦黏膜炎,在复查CBCT中已经消退。
24个月复查
临床、影像学检查结果均与8个月复查无异(Fig. 2M–P)。
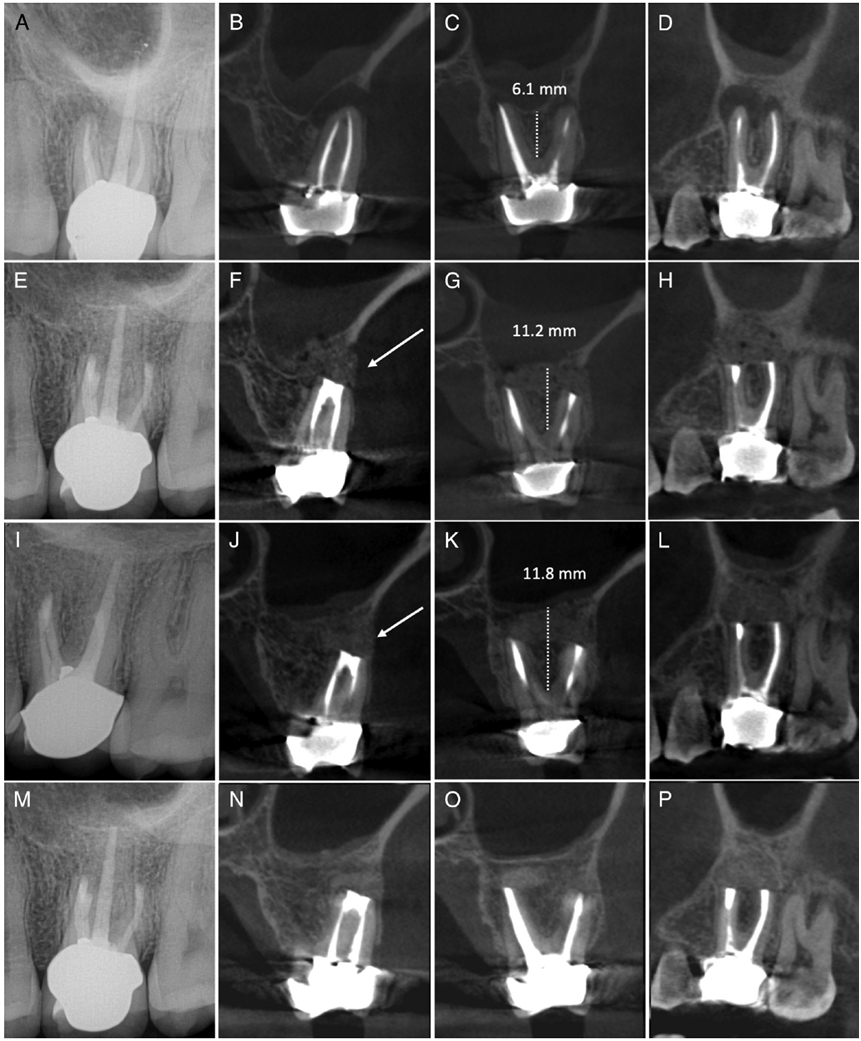
Fig.2 病例1:(A-D)术前,(E-H)术后即刻,(I-L)术后8个月,(M-P)术后24个月的根尖片(A,E,I,M)、矢状面CBCT(D,H,L,P)、MB根的冠状面CBCT(B,F,J,N)、DB根和腭根的冠状面CBCT(C,G,K,O)。F中箭头所指的颗粒状图像为术后即刻的骨移植材料。这些骨移植材料在术后8个月复查图像中已改建,J中箭头所指为新建立的骨皮质。上颌窦位置的变化和从MSF到牙槽嵴顶的骨高度展示在C、G和K中。
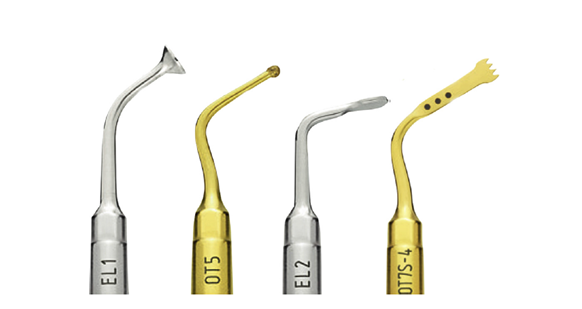
Fig.3上颌窦提升和根尖切除所使用的超声骨刀工作尖。
病例2
患者女,24岁,ASA分级I,被转诊以评估并治疗左上颌第一磨牙。患者主诉患牙咬合及按压疼痛,且间歇性尝到咸味。患者五年前进行了根管治疗。临床检查显示咬合面充填物无继发龋,叩诊、扪诊敏感,近龈缘处见窦道。根尖片示3根均恰填(Figs. 4A and 5A)。CBCT显示3个根的根周及根分叉区都有低密度影像(Fig. 5B–D)。MB根管在3个切面中都位于牙根中央,提示第二MB(MB2)可能不存在。MB和DB都存在根尖外吸收。MSF位于颊根和腭根之间,距离根分叉5.9mm(Fig. 5C)。患牙诊断为“根管治疗后、慢性根尖周脓肿”。由于存在感染,根管恰填,根尖有吸收,病例2的治疗计划与病例1类似。患者同意治疗并签署知情同意书。
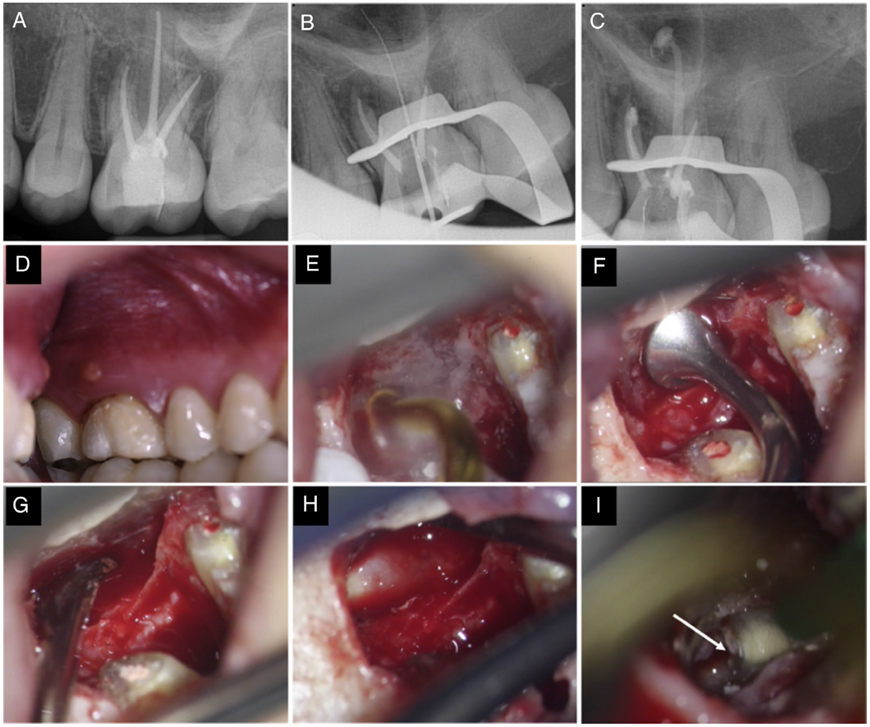
Fig.4 病例2的临床程序插图。(A)术前根尖片。(B)术中去除腭根内牙胶后的根尖片。(C)使用BC RRM Putty充填腭根后的根尖片。(D)术区的术前照。(E)使用OT5工作尖暴露上颌窦侧壁。(F)使用EL1将上颌窦膜向后推。(G)用骨刮匙抬起上颌窦膜。(H)上颌窦膜被完全抬起。(I)箭头指向腭根根尖切除后完好的BC RRM Putty。
首诊(再治疗)
局麻并放置橡皮障后,去除旧的充填物并开髓。开髓后探查及MB2。治疗计划随之调整,MB和腭根在手术前都进行非手术再治疗。XP-Shaper去除牙胶,5.25%次氯酸钠和17%EDTA冲洗根管。MB1和MB2预备至30# 04锥度,AH Plus+热牙胶根充。腭根联合使用BC Saeler和BC RRM Putty充填,首先将BC Saeler注入根管,而后同病例1的方法,填入BC RRM Putty。复合树脂封闭开髓洞型,预约手术。
二诊(手术)
自第二前磨牙近中至第二磨牙远中,联合使用边缘切口和沟内切口翻全厚瓣。按照病例1 的步骤处理MB和DB牙根,提升上颌窦膜,暴露腭根(Fig. 4D–H)。考虑到腭根的位置,从根尖向冠方切削无法实现,因此使用一个锯状的工作尖(OT7S-4)切除根尖3mm。随后使用OT5工作尖平整腭根截面。染色并检查腭根,非手术再治疗中放置的BC RRM Putty没有破坏的迹象(Fig. 4I)。随后按照病例1的步骤,植入骨粉,盖膜,缝合。
术后根尖片和CBCT显示,MB和DB牙根到充填材料恰填,腭根中充填材料连续、无孔隙。CBCT可见根周有高密度颗粒状材料(Fig. 5E–H)。MSF垂直向高度较术前提升6.8mm,且没有任何X线阻射材料进入上颌窦内(Fig. 5G)。患者术后14天拆线,牙龈有中度炎症的迹象,没有感染的迹象。安排患者定期复查,术后10个月(Fig. 5I–L)和14个月(Fig. 5M–P)复查没有临床症状。根尖片中,根尖周组织健康。CBCT显示有与病例1类似的骨改建的迹象及颊侧骨壁形成的证据。与术后即刻相比,MSF的似乎在更靠近冠方位置重建。
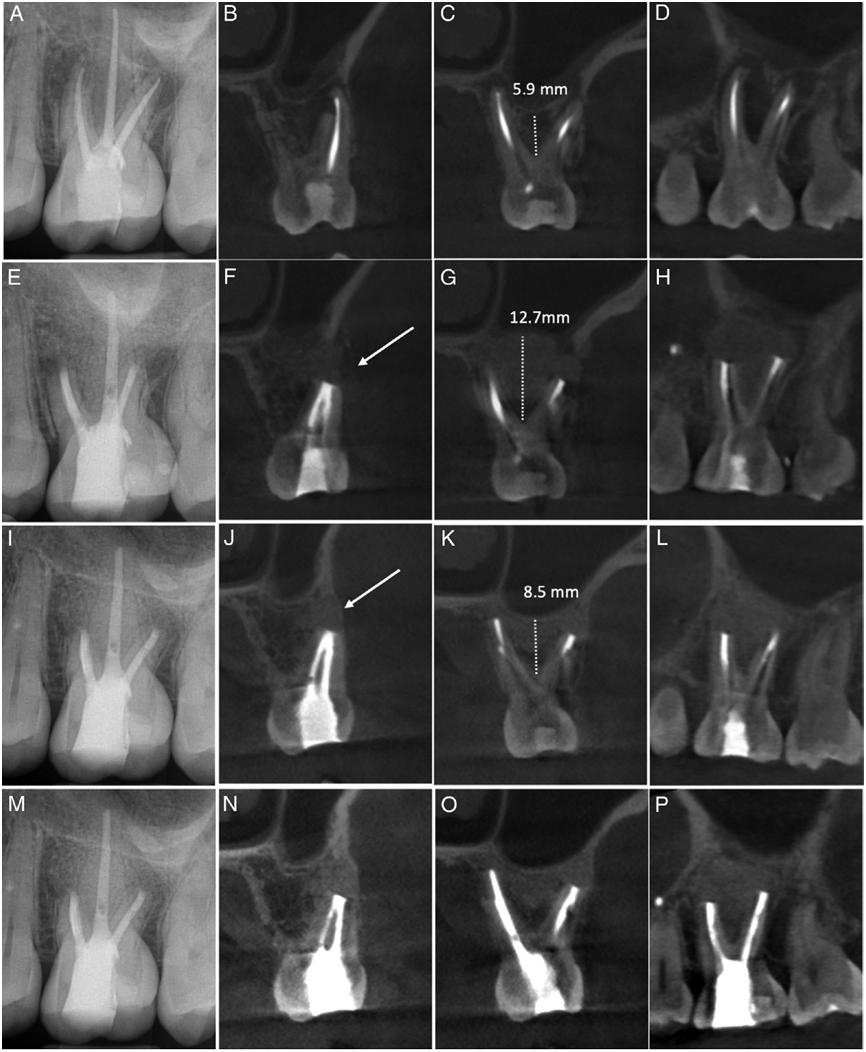
Fig.5 (A-D)术前,(E-H)术后即刻,(I-L)术后10个月,(M-P)术后14个月的根尖片(A,E,I,M)、矢状面CBCT(D,H,L,P)、MB根的冠状面CBCT(B,F,J,N)、DB根和腭根的冠状面CBCT(C,G,K,O)。F中箭头所指的颗粒状图像为术后即刻的骨移植材料。这些骨移植材料在术后10个月复查图像中已改建,J中箭头所指为新建立的骨皮质。上颌窦位置的变化和从MSF到牙槽嵴顶的骨高度展示在C、G和K中。
讨论
这些临床病例提供了一种可供选择的技术以完成上颌磨牙腭根的根尖手术,即用上颌窦提升以创造到达腭根的入路。此外,它还证明了一种概念的有效性,即对于单根管的牙根,术前使用根管修补材料充填,随后仅进行根尖切除而不进行倒预备和倒充填。这项技术安全、有效且高效的恢复了所有经治疗牙根的根尖周健康。根据AAE和AAOMR建议,如果使用了小视野CBCT进行术前评估,则其也是评估牙髓治疗结果最合适的影像学工具。CBCT可以在术后即刻及多次复查时拍摄以更好地理解骨改建的过程。在术后即刻CBCT中排列不规则的移植材料在复查时进一步改建并重建一个新的颊侧骨壁(Figs. 2J and 5J)。MSF的位置似乎也向根方或冠方重新定位。尽管只有组织学检查可以评估成骨的质量,既往的研究已经表明冻干同种异体骨改建需要6个月时间,且成骨能力与自体移植骨相比没有差异。
在展示的2个病例中,手术被视作处理根尖周病变的最佳方法。第一个病例已进行过初次根管治疗以及有牙髓专科医生进行的非手术再治疗,并且冠部修复良好。第二个病例尽管遗漏了MB2,但是病变不仅局限于MB牙根,而是涉及所有牙根。颊侧牙根还有根尖吸收,这因素使得非手术再治疗的成功率较低。此外,还有窦道存在,提示很可能存在根外细菌生物膜。综合上述所有因素进行决策,我们认为手术能获得更加可预测的结果。
我们的治疗计划包括对腭根进行选择性再治疗并使用根管修补材料对其密封,从而减少对腭根的手术操作,仅对腭根进行根尖切除。这是为了尽可能缩减手术的时间并降低手术的技术难度,这两项指标都与腭根的倒预备倒充填密切相关。尽管这种方法可以被视作“不符合显微根尖外科手术技术标准”,但是我们相信它对于这些病例是适合的,原因如下:
1、使用的正向充填材料的类型:对根尖手术的短期和长期预后的研究表明,仅削去根尖而不进行倒预备和倒充填的手术,成功率低。但是,这种方法中,根充材料是牙胶和糊剂。在潮湿环境下,牙胶不能提供良好的封闭。在手术中暴露于血液会导致渗漏和不良预后。另一方面,硅酸三钙材料,如BC RRM Putty,已经在临床中被用于穿孔修补、直接盖髓、作为倒充填材料及治疗根尖未闭合牙根。它们是亲水材料,可以很好的耐受潮湿环境,因此在手术中不会出现与牙胶相同的问题。
2、根管解剖:几乎所有的腭根都是单根管,在根尖1/3根管呈圆或椭圆形。曾有腭根根管变异的报道,但是本文展示的病例,通CBCT评估可知腭根都是单根管,没有鳍状或峡部,这也在非手术再治疗和手术中确认了。因此,正向放置根管修补材料不会导致任何解剖间隙的遗漏,因此不需要倒预备。
据我们所知,还没有在根尖手术中采用这种方法(使用根管修补材料正向充填+根尖切除)的相关临床研究。但是,对材料的特性和根管的形态的理解,是我们尝试这一方法进行上颌磨牙腭根手术的原因。尽管缺乏证据,作者仍相信使用合适的根管修补材料如BC RRM Putty充填根管而后进行根尖切除不会导致根尖微渗漏:(1)如果材料完全封闭了根尖1/3;(2)如果材料在根尖切除时没有被严重破坏;(3)当没有临床或影像学证据表明有解剖结构的遗漏或有未充填的空间。
在根尖切除后,我们染色并检查根充材料,根充材料充分占据根管空间,没有发现材料破坏或解剖结构遗漏。我们认为这项技术不适用于根管解剖形态复杂的牙根,包括:多根管、根管峡区、根管鳍状等,如果没有处理这些空间,会影响根尖封闭。基于上述原因,所有病例中的MB和DB牙根都进行了倒预备和倒充填。需要注意的是,在上颌窦提升后,从颊侧入路对腭根进行倒预备和倒充填是可行的,但是,在手术前正向充填会使得手术更加高效、轻松。若正向再治疗不可行,如有根管桩的存在,而且去除根管桩可能会影响患牙或修复体的完整性,那么倒预备和倒充填是可以选择的。
在定位上颌磨牙腭根时,使用超声骨刀进行上颌窦提升展现出多种优势。临床医生得以从颊侧入路直视腭根,而不会损伤上颌窦膜。而且,在提升上颌窦后,手术空间变大,使得视野更好,操作更加便利。此外,长且有角度的超声工作尖使得根尖切除时有良好的视野。上颌窦提升的方法还可以增加上颌牙槽嵴到MSF间的骨高度,如果治疗失败或者患牙在长期使用后脱落,便可进行即刻种植,否则进行上颌窦外提升后尚需要等待6个月时间。在这两个病例中,我们使用了骨移植材料以维持MSF于一个更根方的位置,骨高度分别增加了5.5mm和2.5mm。
Wallace提出经上颌窦入路进行腭根手术的方法。但是,这个方法存在诸多困难,如出血多、视野差。还可能发生一些术后并发症,如上颌窦炎、口上颌窦交通,这可能需要5个月的时间愈合。相应的,如果手术失败,这个位点也无法进行即刻种植。一种替代颊侧入路的方法是从腭侧翻瓣,以腭侧入路进行手术。然而这种方法也有几种潜在的并发症,且视野不佳、操作困难。如果颊侧牙根也需要治疗,那么需要翻两个瓣,在翻瓣和缝合的时候,有损伤腭大神经、血管的风险。Lee等报道从腭侧入路进行腭根根尖手术成功率高、并发症少。但是,其研究的样本量少,且没有提供该技术的临床便利性的信息。腭侧入路可能只在仅有腭根需要手术或腭侧骨板穿孔的病例中更加便利,但是,本文所呈现的两个病例不属于该种情况。上颌窦提升的方法主要受限于需要特殊的器械和耗费额外的时间。但是,翻两个瓣,在所有的3个牙根上进行根尖切除、倒预备和倒充填更加耗费时间。
本报道的一个缺陷是随访时间相对较短。但是,可能存在的问题是患牙的长期存活能力,而CBCT显示病变愈合且患牙没有临床症状,表明治疗本身是成功的。我们可以从这些病例中得出结论,当窦底位于颊、腭根之间时,采用颊侧入路,使用超声器械进行上颌窦提升,而后到达腭根进行手术,是一项有效的技术。当治疗的牙根为原型或椭圆形单根管,且没有复杂解剖结构时,手术前用根管修补材料正向充填根管,在随后的手术中切除根尖,似乎是一个合适的方法。