
临床中,对于前牙缺失的患者,最希望的就是当天就可以修复,恢复前牙美观,但是,前牙在拔除后常常因为牙槽骨的破坏和牙龈的损伤,造成种植和美学的双重难题,本文就前牙即刻种植的时机和术式选择、需要注意的手术要点进行总结,帮助临床医生对前牙区即刻种植有一个大概的了解和判断。
即刻种植术的临床意义
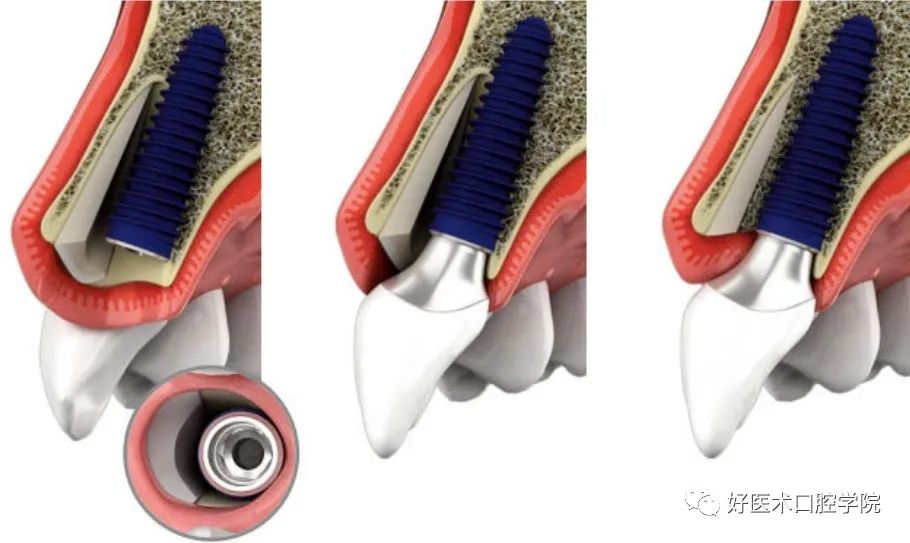
即刻种植是指在牙齿拔除的同时将种植体立即植入新鲜拔牙窝的种植方式。
即刻种植具有减少手术次数、降低手术创伤、保存硬组织、具有理想的美学效果等优点。一项对微创拔牙后即刻种植修复治疗对上颌中切牙的临床疗效的实验研究结果显示:与延期种植相比,微创拔牙即刻种植修复治疗对上颌中切牙的临床疗效更显著,患者牙槽骨吸收和美学效果改善更为显著,值得在临床推广使用。
即刻种植的成功率同延期种植相似,一项国内研究显示:即刻种植的5年成功率高于95%但是前提是:拔牙窝完整;唇侧骨壁厚度至少为1 mm;厚龈生物型;种植位点无急性感染;根尖区足够骨量以提供良好初期稳定性。
然而,即刻种植同样存在本身固有的缺点:包括种植体植入位置不佳,牙龈退缩造成美学效果欠佳,由于拔牙窝的存在,创口的关闭较困难;由于种植体的尺寸与拔牙窝不匹配,较难达到良好的初期稳定性;对植体质量和型号多样性要求较高;即刻种植术后可能存在软组织退缩的风险等。

43即刻种植术后13d,植体颈部折裂导致微生物渗入导致即刻种植失败。
另外关于即刻种植长期稳定性,尚存不同的看法,需要更多的临床调查数据进行研究。
即刻种植的组织学依据
1)拔牙后种植体植入时机可分为四型:
Ⅰ型:即刻种植
Ⅱ型:早期种植(4-8周软组织愈合)
Ⅲ型:早期种植(12-16周骨组织初步愈合)
Ⅳ:延期种植(大于6个月拔牙位点完全愈合)
牙拔除后大部分的牙槽骨吸收发生在拔牙后3个月以内,12-16周吸收速度最快,而4-8周,吸收速度相对缓慢;6到12个月牙槽骨发生50%的吸收,半年内垂直吸收11%~22%,水平吸收29%~63%,一年内垂直吸收32%,水平吸收50%。
即刻种植(immediate implant placement)指的是在拔牙后,即刻植入人工种植体。
3)种植后负荷时机分为三类
即刻负重(0-1周) 早期负重(1周-2月) 常规负重(大于2月)
4)支撑即刻种植的组织学依据
① 半年内牙齿拔除之后无论是否即刻种植,拔牙窝颊侧、舌侧骨板都会发生大量的骨改建。
② 拔牙后还会出现一系列生物学改变如龈缘和龈乳头萎缩。
③ 拔牙后邻牙向拔牙间隙倾斜。
④ 拔牙后由于骨改建导致骨密度的变化等。这种改变会明显影响后期植入种植体的方向、种植区软硬组织的美观以及长期效果。
⑤ 拔牙后立即植入植骨材料或人工牙根能有效地预防牙槽嵴嵴吸收,使骨丧失达到最小程度,尤其对难治性牙周病患者,常规种植时可能存在的重建骨缺损的难度。
5)即刻种植后该不该即刻负重
对于即刻和负重的选择一般分为以下几类:即刻种植+即刻负重、即刻种植+早期负重、即刻种植+常规负重。
通常我们了解的即刻负重常规的条件必须满足几点:
①骨的质量属于Ⅰ、Ⅱ、Ⅲ类骨质者;
②种植体周围必须有一定厚度的皮质骨;
③种植体周围有足够的健康附着龈;
④种植区有足够的骨量,种植体植入后不会出现骨缺损,无需应用骨移植技术。种植体植入后具备理想的初期稳定性,植入扭矩需大于25Ncm;
⑤采用经过表面处理的(喷砂、酸蚀、等离子、喷涂等)粗糙的螺旋体或阶梯状种植体;
⑥种植体长度大于10mm,直径大于3.5mm。
而前牙的即刻种植+即刻负重,仅是被临床证实的方案,循证等级中等,建议小心谨慎使用,建议临床适应证需满足:厚龈生物型;完整颊侧骨板;厚颊侧骨板;足够初期稳定型;良好的咬合。在临床操作时还需要严格控制植入深度,颊侧骨间隙植骨,牙槽嵴以上软组织增厚技术,临时修复体以支撑软组织。
当即刻负重条件满足时,通常重椅旁制作的修复体强度不够,建议最好是将修复体送加工厂由专业技师的制作后再进行即刻负重的佩戴。
前牙即刻种植
前牙即刻种植手术对于临床医生的挑战难点有以下三种:
①植体刚植入时需要具备良好的初期稳定性;
②植体长久稳固在牙槽窝并形成骨结合的长久稳定性;
③ 前牙区美学性的呈现。
实现这三个要素,需要进行综合考虑,术前充分准备、美学分析、术中操作要点精准把握、骨缺损术式的选择以及修复等。
1)术前准备
种植术前需要完善的检查和诊断,全面了解患者情况,并且详细的判断和分析,才能指导下一步种植方案的设计。
术前常规血液检查(血常规、血糖、肝肾功能、病毒全套),全口洁牙并治疗邻牙的牙体、牙髓和牙周等疾病,微创拔除不能保留的病牙和残根。严格筛选适应证,如患者的全身健康状况文化程度、职业、对医嘱依从性,行CBCT检查,了解牙槽嵴弧度、量、邻牙情况、测量可用骨的高度、宽度和长度,制做石膏模型,选取适当种植体。治疗前医患沟通,充分讲解上倾前牙美学区种植修复的过程以及并发症,签署手术同意书。
2)美学分析
术前全面分析美学要点:包括面部,口内牙龈颜色、质地、高度、龈缘形态、牙槽嵴缺损等全面考虑,术式的设计,尽量选择最有利于美学保存和修复的手术方案。
3)对于植体初、长期稳定性和美观呈现的影响因素和解决方式
①种植体的选择:种植体植入时对于骨质的挤压可以获得良好的初期稳定性,根据拔牙创的大小周径选择适合的种植体能有效增加种植体植入的初期稳定性。
a 选择种植体时应该尽量选择,对骨组织的切割量少的种植体,选择切入而非切割的植体,以便获得更高的初期稳定性。
b 选择种植体颈部的设计为反椎形设计的种植体,尽量减少种植体颈部对周围骨质的挤压,以免造成颈部边缘骨质吸收。
c 选用不利用粘接剂粘结,而是螺丝固位的种植体,可以有效保护牙周组织。
②种植体植入的位置和角度
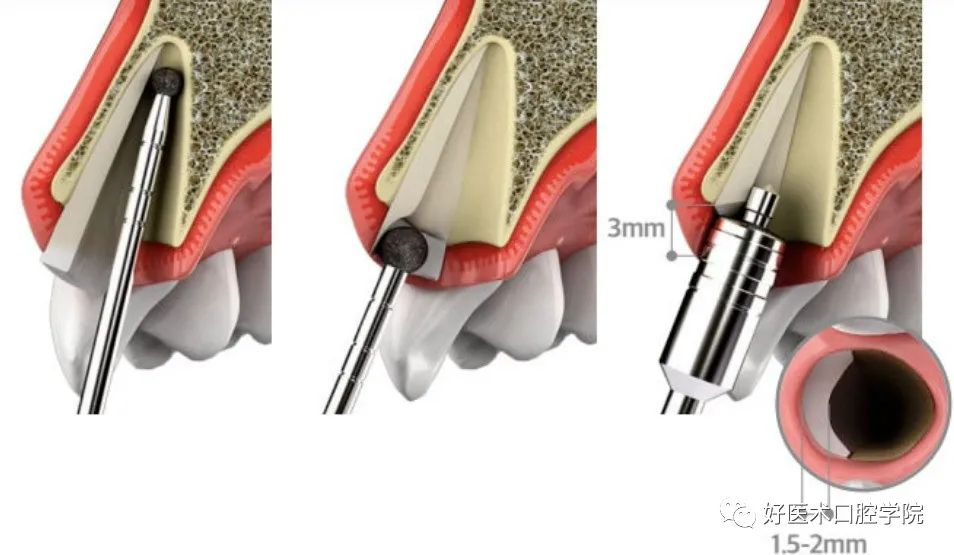
a 植入的种植体应距离唇舌侧骨板1.5-2mm;近远中距离邻牙1.5-2mm;牙槽窝颊舌径大于种植体直径+2mm。
b 种植深度:对侧同名牙牙釉质-牙骨质界根方1mm;植体上缘与牙槽嵴顶平齐或低0.5-1mm;唇侧牙龈中点根方2mm;预期牙龈缘下3-5mm,当牙槽骨吸收5mm以上时,必须行垂直骨增量技术。
c 种植体尽量偏颊侧种植。
d 种植体植入长轴应该与修复体长轴一致,尽量沿着合力方向植入。
e 种植术者对于种植体三维空间的把控对初期稳定性和长期稳定性的实现至关重要,稍微一点的偏移对于前牙区种植的效果都有很大影响。
④充分利用拔牙窝:即刻种植时,使种植体尽可能占据拔牙窝。
a 一般前牙区种植体植入位置应在拔牙窝根尖1/3处的腭侧壁,植入方向偏腭侧以补偿牙槽嵴的唇侧倾斜,避免软硬组织吸收。
b 下颌前牙区的植入位置根据咬合决定,正常咬合时,应参照上颌前牙腭侧面切1/3处。
⑤骨量不足的处理
前牙区唇侧骨厚度通常比较薄,一般不足2mm。Brant V等的一项关于上颌前牙区唇侧骨板厚度的回顾性研究也表明:上颌中切牙唇侧骨板厚度大于1 mm的仅占4.6%。对于常规的种植术来说是很大的挑战。
a 引导骨再生技术( Guided bone regeneration,GBR)可以有效减少牙槽嵴唇侧水平向和垂直向的骨质吸收,已成为一种疗效较为肯定的方法。
引导骨再生的原则
◆空间维持:利用空间维持能力强的生物膜或生物膜+骨材料。
◆血凝块的稳定保证膜的良好固位,减少膜的移动,从而维持血凝块的稳定。
◆ 血管化
◆阻止软组织长入。
◆软组织创口的完全关闭
◆生物膜的稳定性:良好的固定、生物相容性及降解时间
b 前牙牙根屏障即刻种植术(SST)可以有效保留前牙唇侧骨板,实现唇侧美学效果。牙屏障技术是在植体唇侧保留部分牙片,牙片的存在可以维持牙骨质、牙周膜和牙槽骨三者复合的生理作用,有效保护前牙牙槽窝的唇侧骨板,使其不发生生理性的吸收、改建,同时防止牙拔除过程中的对唇侧牙槽骨和软组织的创伤,实现唇侧软组织美学效果。关于SST的手术方式简单介绍如下:
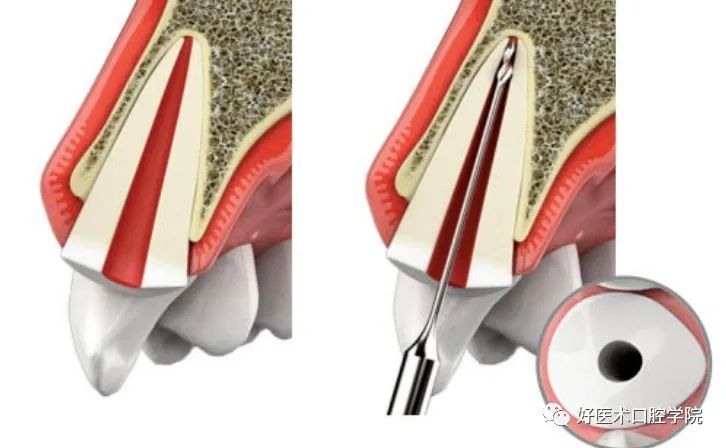
◆清理根管、分离牙根。
◆去除腭侧部分。
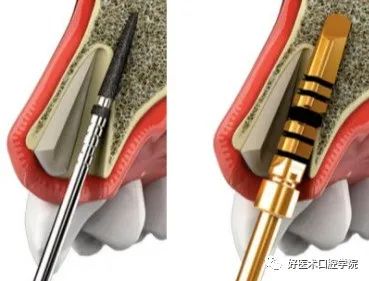
◆修整唇侧牙根,使其平齐牙槽嵴或位于牙槽嵴下1.5-2mm,厚度1mm,去除根尖1/3,保留根中部分,常规备洞种植。
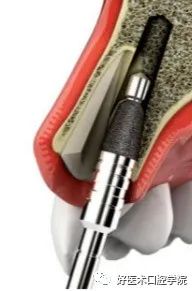
◆保留牙片与种植体应有一定距离,其间同期填充Bio0ss骨粉,研究发现,当植体与牙片之间有0.5~2m的距离,便可获得良好的初期稳定性。
SST技术对剩余牙根要求较多,如种植区有以下情况,应视为禁忌症:绝对禁忌症:牙齿或余留牙根松动明显(牙周膜已破坏);现存牙周病或有牙周病史(感染风险大)。相对禁忌证:颊侧垂直向牙根折裂、牙水平向折裂达骨面或骨面下、牙根存在内或外吸收。
⑥其他
拔牙后拔牙创周径与种植体不符的情况,可以采用种植间隙植骨粉,不即刻修复的方式,可以减少了拔牙后愈合期牙槽骨的吸收,保存了牙槽骨及牙龈的丰满度,降低了前牙区后期种植的难度,提高了种植成功率,满足了前牙美观的要求。
⑦软组织的处理
a局部软组织瓣的处理
b自体结缔组织游离瓣移植
c自体粘膜游离瓣移植
d软组织代替品植入
END
参考文献:
秦菁; 陈军; 山雯婷; 郁丽 临床口腔医学杂志.2019(035)009
声明:本文为好医术口腔学院作者整理,仅用于学习交流,转载需授权。
















