节段性室壁运动异常是否等同冠心病
节段性室壁运动异常是心肌缺血和心肌梗塞的特征性超声心动图表现,尽管普遍认为这一特征的特异性较高,但是在潜在的冠心病患者中敏感性不高。此外,还必须认识到,室壁运动异常不是冠心病的特有表现,左束支阻滞、胸廓异常、肺部疾病、右室压力和容量负荷过重、右室起搏、开胸心脏手术也能出现异常的室间隔运动,局限性包裹性心包粘连等均可以引起节段性室壁运动异常。
如何看待三尖瓣反流与肺动脉压
三尖瓣反流可分为原发性和继发性两种;接近90%的有临床意义的三尖瓣反流继发于固有的右室病变或者右室的压力和/或容量负荷过重,10%的病例由原发性三尖瓣损害所致;任何固有的瓣膜性病变所致的称为原发性三尖瓣反流,包括先天性、风湿性、感染性心内膜炎、类癌心脏病、有毒化学物质的影响、肿瘤、顿挫伤、心内膜心肌纤维化和粘液性退变。继发性三尖瓣疾病不涉及瓣膜装置的解剖异常,除三尖瓣环扩张外,也继发于右室扩张和功能不全。三尖瓣反流最常见的原因是继发于左心的疾病,可能是心肌和瓣膜性疾病,或者是两个因素的影响。
如果患者存在三尖瓣反流,超声心动图通过三尖瓣反流测得的反流压差即是右室收缩压,此时如果不合并右室流出道梗阻,三尖瓣反流压差加上右房压,近似于肺动脉收缩压。尽管超声心动图有多种方法可探查肺动脉压,但是三尖瓣反流是最常使用的方法。使用这种方法与心导管测量的肺动脉收缩压相关性良好(r = 0.93)。有几种方法可估计右房平均压,Janda等通过荟萃分析发现,在轻至中度肺高压的患者,超声心动图估测的肺动脉收缩压与心导管的测量值仅中度相关,超声心动图诊断肺高压的阈值确定为40mmHg相对适中。超声心动图通过三尖瓣反流测量肺动脉收缩压的主要局限性可能在一些患者中不能获得估计的肺动脉收缩压(如慢性阻塞性肺气肿),当三尖瓣反流的射流图像质量不好的情况下,低估肺动脉收缩压。
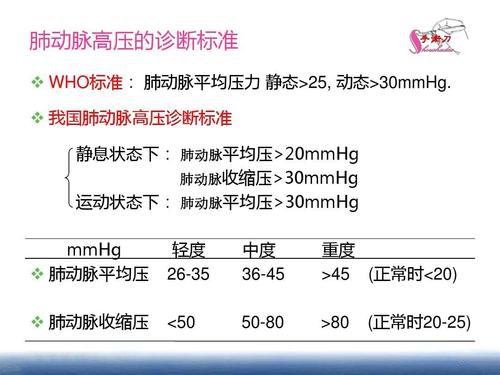
特别需要强调的是不能以反流量的大小估测肺动脉收缩压,三尖瓣反流量与三尖瓣反流压差不成正比,也就是少量反流,可能反流压差很大,大量反流,可能反流压差很小。
如何诊断左室肥厚与肥厚梗阻型心肌病
左室壁厚度的测量位于舒张晚期,正常的左室壁厚度为6-11mm。肥厚型心肌病是一种常见的常染色体显性遗传性心脏病(人群中超声心动图的表型1/500),除肥厚型心肌病心肌肥厚外,还有高血压病、运动员心脏、先天性主动脉瓣狭窄、主动脉缩窄、心脏淀粉样变性和Fabry's病等很多原因能够导致左室壁的肥厚。最新的中国指南指出二维超声心动图测量的室间隔或左心室壁厚度≥15mm,或者有明确家族史者厚度≥13mm。即可诊断肥厚型心肌病。
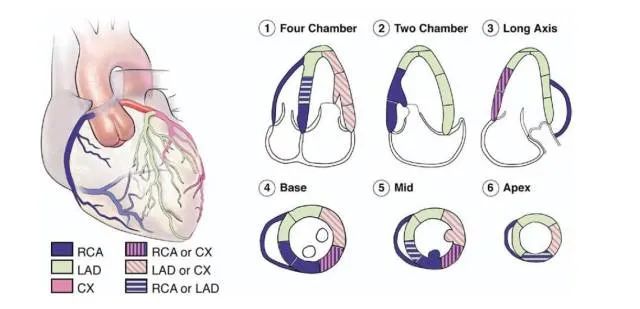
肥厚型心肌病由于肥厚心肌的部位不同,而表现的临床症状与体征差异很大,Otto等将不同部位肥厚心肌分为(1)弥漫型(2)室间隔肥厚型(3)心尖肥厚型(4)乳头肌肥厚型(5)下后壁肥厚型(6)肥厚梗阻型(7)右室肥厚型等七型。
左室流出道是否梗阻对临床治疗决策有非常重要的意义,无论是静息或诱发试验,左室流出道峰压差>30 mmHg即定义为左室流出道梗阻,如果左室流出道平均压差超过50mmHg,是外科手术治疗,或选择性化学消融治疗,起搏器植入非同步治疗的指证。
如何理解主动脉跨瓣平均压差与瓣膜狭窄

如何理解左室射血分数与心脏功能
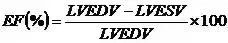
本文为好医术心学院作者综合整理,仅用于学习交流,转载需授权
年终钜惠