
 冠状动脉慢性完全闭塞(Chronic TotalOcclusion,CTO)病变是指血管完全闭塞,正向TIMI 血流0 级且闭塞时间超过3 个月的冠状动脉病变,或存在同侧侧支血管,尽管闭塞远端血管TIMI 血流> 0 级,仍视为CTO病变[1]。
冠状动脉慢性完全闭塞(Chronic TotalOcclusion,CTO)病变是指血管完全闭塞,正向TIMI 血流0 级且闭塞时间超过3 个月的冠状动脉病变,或存在同侧侧支血管,尽管闭塞远端血管TIMI 血流> 0 级,仍视为CTO病变[1]。
CTO病变在冠脉造影中可达16.1%~20%[2][3]。CTO 病变成功行血运重建可有效地缓解患者心绞痛症状、改善心肌缺血和左心室功能,提高患者的运动耐量,避免冠状动脉旁路移植术,并可改善临床预后[4]。
然而,相较于其他病变,CTO病变的手术成功率较低、并发症发生率较高[5],因此对于介入治疗策略的选择十分重要。CTO介入治疗策略选择依托于一个完善的CTO团队,对患者进行详尽的术前评估并制定初始治疗策略,如在术中出现困难,还需及时调整治疗策略,以便提高CTO开通率。
STEP1
详尽的术前评估
是否对CTO病变行PCI治疗,需要权衡开通后的获益与潜在的短期、长期风险。短期风险包括紧急搭桥、冠脉穿孔、围术期心肌梗死、急性肾衰竭、血管入路相关并发症和卒中等。长期风险包括支架内再狭窄、支架血栓、射线暴露时间过长导致的皮肤损伤等。只有在获益大于风险时,才有开通CTO的必要。
CTO评分系统众多,包括J-CTO评分等,这些评分有助于帮助术者判断是否需行PCI治疗以及选择合适的介入策略,这对于缺乏足够经验的术者更加重要。
在对CTO行PCI治疗前,对冠状动脉造影进行详细的评估是基础。需要特别关注以下内容,包括CTO病变近端纤维帽形态、是否存在较大分支血管,CTO病变体部有无钙化、迂曲、闭塞段长度,CTO病变远端纤维帽形态、闭塞远端是否存在较大分支血管或闭塞远端是否终止于分叉病变处、闭塞段以远血管是否存在弥漫性病变等。
在对侧支血管进行评估时,需确定侧支血管的来源、管腔直径、迂曲程度、侧支血管与供/受体血管角度,以及侧支血管汇入受体血管后与闭塞远端的距离等。必要时完善冠状动脉CT等检查,明确闭塞血管形态、存活心肌状况。除此之外,我们还应综合评估患者的全身状态和器官功能,避免顾此失彼,发生“救心伤肾”等并发症。
在充分评估CTO开通的获益与风险,详细阅读冠脉造影后,便可制定手术策略。2018年发布的中国冠状动脉慢性完全闭塞病变介入治疗推荐路径专家共识便对CTO-PCI的推荐路径制定了详尽的流程图,该流程在倡导规范的同时,注重实践,值得广大CTO术者参考。
STEP2
初始策略的制定
对于CTO病变初始策略的制定主要包括三种,正向介入治疗策略,正向夹层再进入(antegradedissection re-entry,ADR)策略,逆向介入治疗策略。
(1)正向介入治疗策略:
对于有锥形残端的CTO 病变,初始策略推荐正向介入治疗。
对于无锥形残端,闭塞前有侧支,且闭塞段约20mm,并有自身桥侧支形成,闭塞远端血管无弥漫性病变,正向策略难度较大,但仍可先尝试正向开通,如有可能,可在IVUS的指引下进行正向介入治疗。约1/3的CTO病变可通过正向介入治疗由闭塞近端血管真腔到达闭塞远端血管真腔,而当导丝进入血管内膜下时,可通过以下技术重新进入真腔,包括退出重新定向、平行导丝技术、导丝互为参照技术、边支技术、内膜下寻径及重入真腔技术、IVUS指导导丝技术等,若仍不能到达真腔,可考虑采用逆向技术。
在使用平行导丝技术时,应确保远端管腔显影良好,同时避免两条导丝缠绕,建议使用头部性能好的导丝,也可尝试双腔微导管辅助的平行导丝技术。当导丝进入内膜下造成假腔后,保留导丝于假腔中作为路标,另插入的导丝以假腔中的导丝为标志,尝试从其它方向进入真腔,以免再次进入假腔。
(2)正向夹层再进入技术(Antegrade Dissection Re-entry,ADR)策略:
用于既往正向介入治疗尝试失败、侧支血管条件不佳或既往逆向介入治疗失败,且闭塞段以远血管无严重弥漫性病变、着陆区(landing zone)不累及较大分支血管、闭塞段长度大于20 mm 的情况。包括Stingray和CrossBoss系统,在进行ADR技术时,应注意以下几点:
ADR技术须从假腔进入再回到真腔,因此在操作时不应让假腔横向或者纵向延伸过多,以免血肿过大,导致难以重回真腔,如此则器械的稳定性就至关重要了。
当假腔出现血肿时,医生须进行一定的处理,如可用Stingray球囊和导丝形成负压,使内膜下空间缩小,因为球囊紧贴内膜更利于回到真腔。此外,也可利用8F指引导管嵌顿开口之后再抽吸形成负压,或采取专用的内膜下血肿抽吸装置。
在ADR过程中,穿刺需要用些“暴力”,而非旋转着穿刺,这要求使用专用的导丝在定点位置进行穿刺。
当穿刺成功且逆向造影显示球囊已进入真腔后,往往需要更换导丝,因为穿刺导丝的头部比较尖锐,容易损伤血管或造成新的假腔。
(3)逆向介入治疗策略:
对于不适合正向介入治疗的CTO 病变,如果存在可利用的侧支血管,可采用直接逆向介入治疗策略。如右冠有可利用的侧枝血管,因正向开通难度较大,应尽快启用逆向策略。
逆向血管的选择主要有间隔支、心外膜侧枝和桥血管。
间隔支是目前最常用的侧支血管,其优势主要有以下几点:
血管多较直,极少有螺旋形走行;
-
血管弹性较好,尽管初始直径多较细,但可耐受小球囊低压力扩张,从而可获得较大的血管内径,便于球囊及微导管通过;
-
逆向路径距离较短,利于器械选择和操作;
-
即使血管破裂或穿孔,亦不至引起危及生命的心包填塞。
-
通常选择间隔支作为逆向路径时,血流只需达到1级以上即可,血管粗细及是否存在狭窄并不是很重要的因素。
心外膜侧支的优点是较易进入供血分支和CTO病变远端血管,但缺点是血管多较迂曲,呈螺旋状且走行距离多较长。此种侧支几乎无弹性,不能行球囊扩张。
作为逆向路径时要注意不能选择过于迂曲的侧支,血管直径应至少1mm以便于微导管和球囊通过,血流至少2级以上且不能存在较严重的狭窄。操作时要轻柔,避免勉强插入器械或行球囊扩张,否则易致心包填塞。
桥血管则多是在以上两种血管不适宜做逆向的情况下作为选择。
需要注意的是,以下情况不宜采取逆向技术:
-
双侧外周血管(尤其是股动脉)严重病变,不能完成两条6F以上导管的送入;
-
CTO解剖形态相对简单,预计前向技术成功率较高;
-
缺乏理想的侧支通道;
-
无必备器械(强支持力的短指引导管、外型较小的微导管和球囊、Fielder等亲水导丝 );
-
缺乏前向开通CTO病变的经验。
需慎重采用的情况:中度以上心、肾功能不全、存在多支未开通的CTO病变且互为供血血管、供血血管侧支发出前(尤其左主干或右冠口部)存在严重狭窄等。
STEP3
术中策略的调整
CTO-PCI 进程中策略调整的关键在于及时转换策略。
-
如果正向导丝未能成功通过闭塞段,可考虑ADR 技术或平行导丝技术。
-
为提高平行导丝技术的成功率,可考虑使用双腔微导管介导的平行导丝技术。
-
但如果闭塞段以远血管存在严重弥漫性病变,平行导丝技术、ADR 技术成功率往往都不高,ADR技术及平行导丝失败后如存在可利用的侧支血管,建议早期启动逆向开通策略;
-
对于复杂CTO 病变,单纯正向、单纯逆向策略有时很难成功,提倡正向尝试失败后早期启动逆向技术,或直接进行逆向介入治疗,可联合使用ADR技术。
总结
对于CTO病变而言,完善的CTO团队,详尽的术前评估,合适的策略选择,以及术中及时的策略调整,对于成功开通都至关重要,除此之外,导丝的选择和使用也是决定其能否成功开通的另一大因素,受篇幅影响本文并未详细讨论。CTO团队只有认真做好每一步才能最大程度的提高CTO病变开通的成功率,在实际临床工作中,既要遵循CTO介入治疗的标准流程,也要根据实际情况随时调整治疗策略,做到真正的CTO病变个体化介入治疗,最终在确保手术安全性的前提下,使患者的获益最大化。
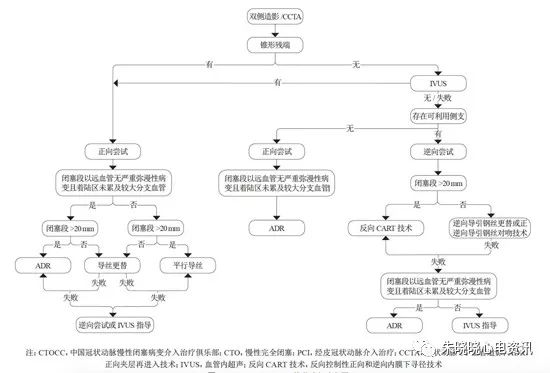
CTO-PCI 推荐路径流程图
本文作者:于一 王建龙 周玉杰 首都医科大学附属北京安贞医院
本文来源:朱晓晓心电资讯













