冠脉粥样硬化性心脏病
1. 病理:
早期冠状动脉内膜和中层细胞内出现脂质和含脂质的吞噬细胞浸润,内膜增厚呈现黄色斑点。
随着多种原因引起的内膜细胞损伤和渗透性增髙,脂质浸润增多,斑点也逐渐增多扩大,形成斑块或条纹。
内膜也出现局灶性致密的层状胶原,病变累及內膜全周即引致血管腔狭窄或梗阻。
导致心肌缺血梗塞、室壁瘤形成、心室破裂、室间隔穿孔以及乳头肌断裂等一系列改变。
2. 临床:无症状或有心绞痛、心梗及梗塞后并发症,心律紊乱,心衰及猝死。
3. 斑块性质判定
粥样硬化斑块按CT值可分为3类:
-
软斑块(脂质斑块):-42~47HU
-
中等斑块(纤维斑块):61~112HU
-
钙化斑块(钙化斑块):126~736HU
根据最新指南斑块分类,分为非钙化斑块、钙化斑块、混合斑块三种,其中除非钙化斑块内测得脂肪密度,才可以报脂质斑块(软斑块),否则都为非钙化斑块。混合斑块以钙化斑块为主时,CTA不刻意评估管腔狭窄程度。
4. 狭窄程度判定
狭窄程度=(狭窄部近心端正常血管直径一狭窄部血管直径)/狭窄部近心端正常血管直径×100%
-
极小狭窄:管径缩小≤25%
-
轻度狭窄:26%-50%
-
中度狭窄:51%-75%
-
重度狭窄:76%-99%
-
完全闭塞:99%以上
5. 病变长度
-
局限性:小于10mm
-
节段性:10-20mm
-
弥漫性:大于20mm
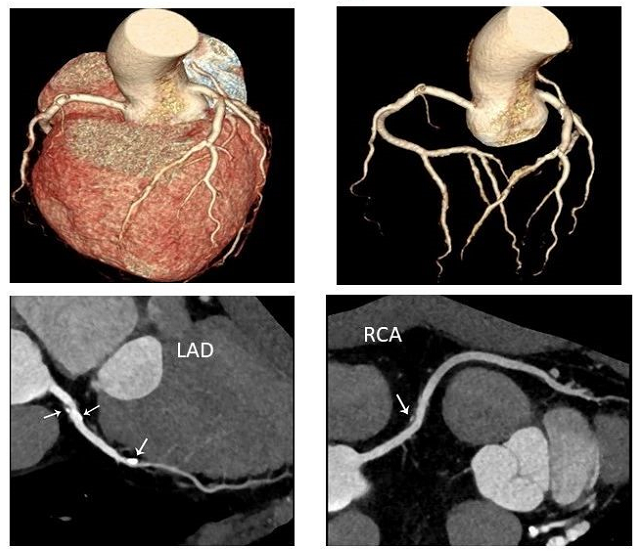
男性,48岁,心跳加快、胸闷2月,前降支钙化斑块及混合斑块,右冠混合斑块
冠状动脉先天变异
冠脉先天异常包括三个方面:
-
起源异常
-
走行异常
-
终止异常
1. 起源异常
1)多个开口:右冠状动脉和圆锥支独立开口于右冠状窦,或左冠状动脉前降支和回旋支独自起源于左冠状窦,有各自的开口;
左侧双开口,回旋支和前降支分别自左侧冠状窦发出,有各自开口
2)异常开口于主动脉窦外:冠状动脉可开口于右主动脉窦后侧、升主动脉、肺动脉、降主动脉等;
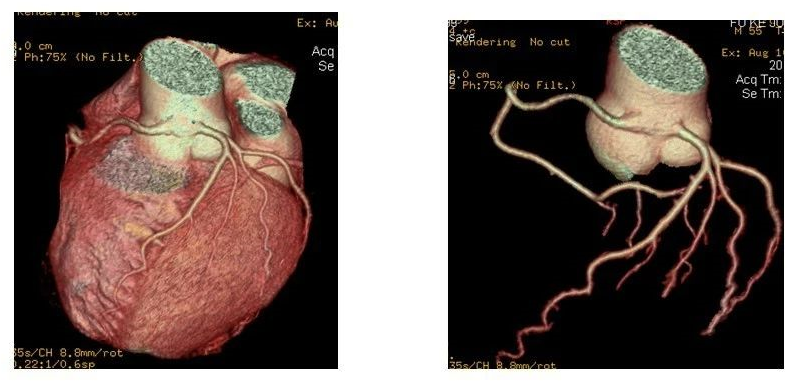
左右冠脉均异常开口于升主动脉壁(位于左、右冠状窦口间的上方)
3)异常开口于不适宜的冠窦:通常起源于对侧冠窦,走行于肺动脉前,主动脉后或主动脉和肺动脉间;
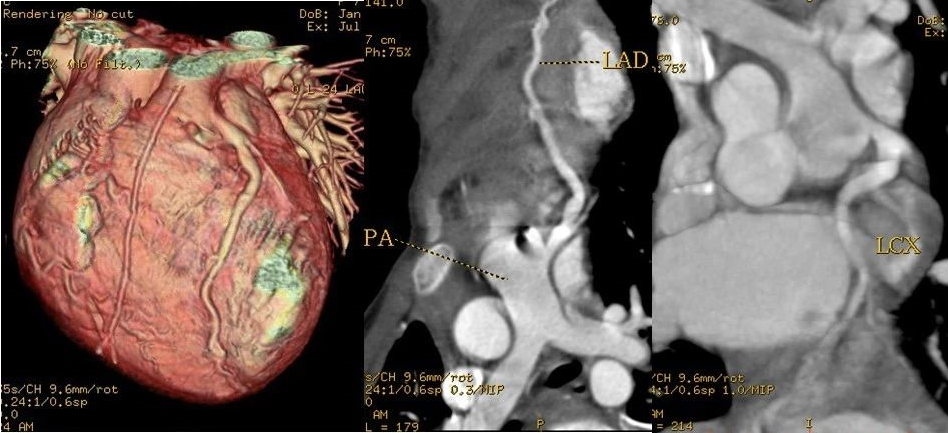
左侧冠状动脉起自肺动脉
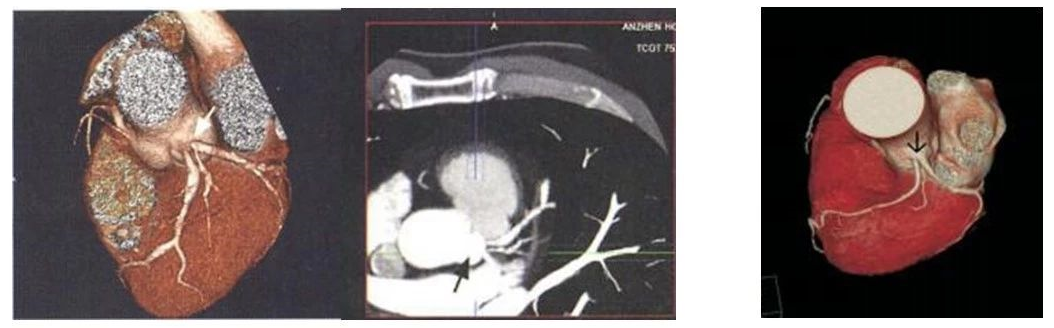
4)单一冠状动脉:指冠状动脉起自左或右单一冠状窦或单支起自冠状动脉并为整个心脏供血。
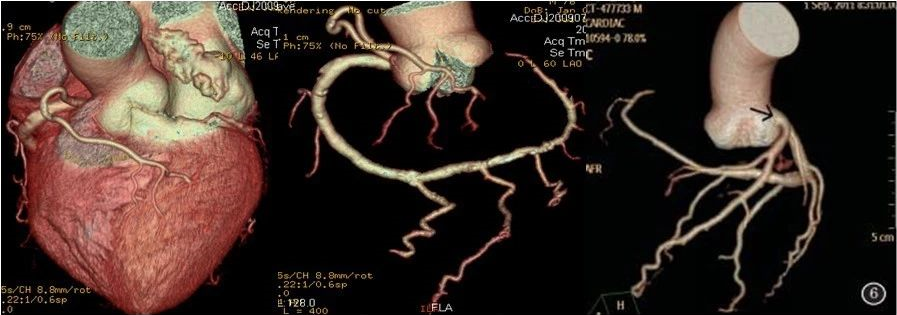
左图显示右侧单一冠状动脉,右图显示左侧单一冠状动脉
2. 走形异常
心肌桥/壁冠状动脉:冠状动脉及其分支通常走行于心包膜下方,但有时会以不同的深度在心肌纤维之间走行,然后重新出现在心脏表面,而在心肌纤维内走行的动脉被称为壁冠状动脉 mur alcoronaryartery,MCA),覆盖于冠状动脉上方的心肌称为心肌桥( myocardialbridging,MB)。
-
当心肌收缩时,壁冠状动脉将受心肌桥压迫,引起该段冠状动脉不同程度一过性变窄或闭塞,导致生理机制改变,可引起临床上类似心绞痛的相关症状,严重时可以并发心肌梗死、心律失常等;
-
最常见于前降支中段;
-
根据心肌包绕冠状动脉的深度不同,可将心肌桥分为不完全MB(冠状动脉没有完全被心肌包绕)及完全MB(冠状动脉完全被心肌包绕);
-
根据心肌桥的包绕冠状动脉以上的心肌厚度进行分类,可将心肌桥分为表浅型MB(心肌厚度小于2.0mm)和深在型MB(心肌厚度超过2.0mm)。
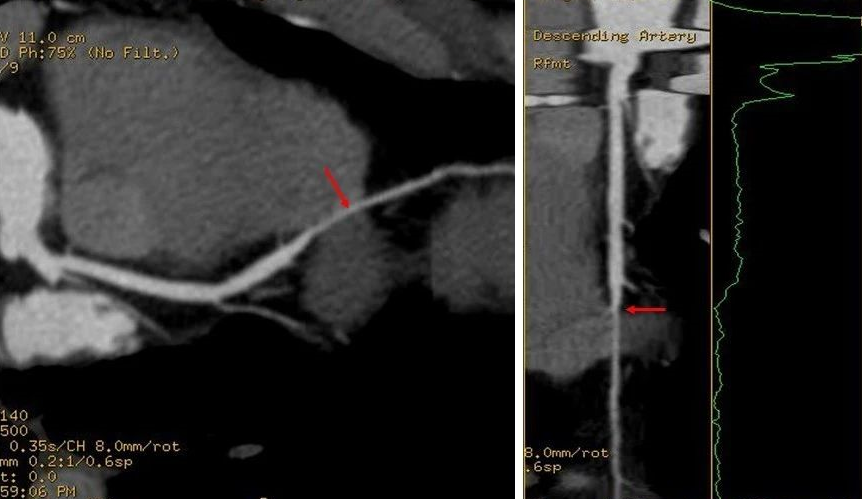
前降支中段心肌桥
3. 终止异常
冠状动脉瘘:冠状动脉主干或其分支与某一心腔或血管之间存在的异常通道。
-
最常见的类型是的冠状动脉-右心室瘘(45%),其次是冠状动脉-右心房瘘(25%)和冠状动脉-肺动脉瘘(20%),瘘口多为单个;
-
大多数患者无明显的临床表现,部分患者容易导致心肌缺血甚至猝死的现象。
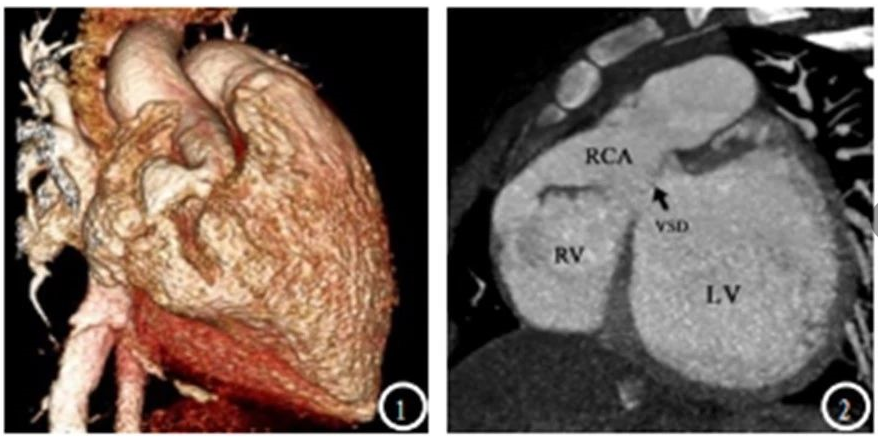
男,1岁半,右冠状动脉-右心室瘘。右冠状动脉全程不规则扩张迂曲,末端与右心室相同,同事合并室间隔缺损。
术后复查
1. 冠脉支架术后
冠脉CTA可用于PCI术后复查,评估支架及血管的情况。
-
评估支架:位置、形态、长度
-
评估血管:管壁是否有血栓、斑块、管腔有无再狭窄
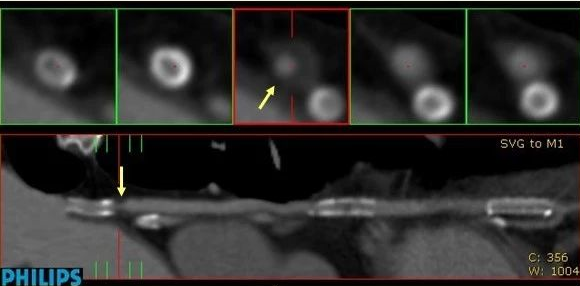
近侧支架远端明显狭窄
2. 冠脉旁路移植术后
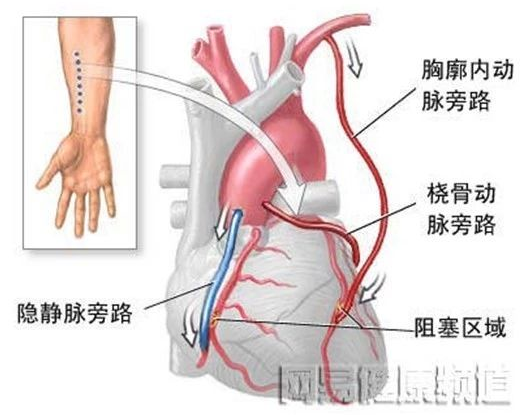
冠状动脉旁路移植术,俗称冠脉搭桥术(CABG),取病人自身血管,如胸廓内动脉、下肢大隐静脉,或人工血管,一端与冠状动脉狭窄远端吻合,一端与升主动脉吻合,使血液绕过梗阻部位,到达缺血部位,改善心肌血液供应,进而达到缓解心绞痛症状,改善心脏功能的目的。
同PCI术后复查相同,冠脉CTA同样用于评估桥血管的情况。
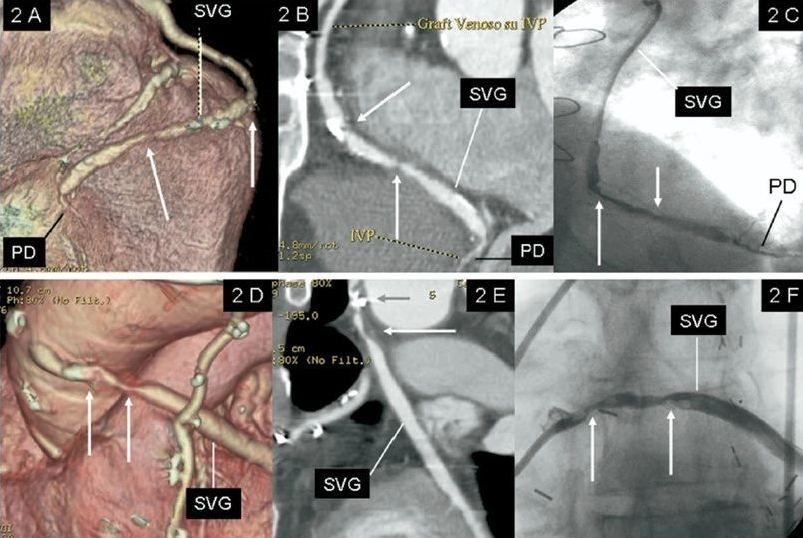
冠脉搭桥术后血管(大隐静脉,SVG)狭窄,与冠脉造影对照
小结
冠脉CTA检查技术日益成熟、稳定,非常适用于冠脉疾病的体检筛查。对于冠脉各类疾病的检查、冠脉搭桥或支架置入术前术后评估等具有重要的临床价值。冠脉CTA新技术的临床应用将会使冠脉疾病的诊治达到全新的高度,真正做到精细、全面诊断和更加合理的治疗。
本文根据网络课件整理,仅做学习交流!
课件作者:郑州大学第三附属医院 董晓美