由于人类寿命的延长,医疗条件的改善以及出生率下降等诸多因素,全球人口正经历着社会年龄分布的变化。年龄分布的不断上升已大大影响了人类肌肉骨骼疾病的患病率和经济负担。成人脊柱畸形在65岁以上的人群中非常普遍,影响了该人群的32%至68%。此类疾病对患者的身心健康具有极大的危害,患者的日常行为能力下降程度甚至与患有多种类型癌症的患者相当。鉴于该病在65岁以上的全球人口中不断增加,逐渐受到世界卫生保健组织的关注。

l Diebo BG, Shah NV, Boachie-Adjei O, et al. Adult spinal deformity. Lancet. 2019;394(10193):160–172. doi:10.1016/S0140-6736(19)31125-0
在刚刚过去的2019年,全球权威医学期刊《柳叶刀》(LANCET)发表了一篇关于成人脊柱畸形的综述文章。作者检索了自2008年1月1日至2019年4月12日之间发表的成人脊柱畸形相关文献。通过对过去几十年与成年人脊柱畸形有关的文献数据的演变进行总结,对目前有关成人脊柱畸形的评估与治疗进行论述。内容涵盖成人脊柱畸形的多学科评估、风险分层、治疗方法和各国的治疗差异、手术计划以及临床结果。而重点关注患者的术前风险分层,患者的个性化手术计划制定。
1.知己知彼·百战不殆
成人脊柱畸形由整个成年时期的腰椎或胸腰椎的异常病变所组成。这种畸形的原因包括成年时期的新发病变、既往存在的脊柱畸形或既往脊柱术后出现的进行性退变。此类疾病的形成常常与年龄相关的多种因素有关,包括骨密度降低,脊柱退变,活动和平衡能力降低以及神经退行性疾病。
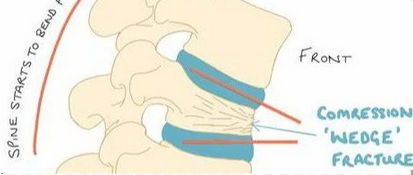
成年期进展性青少年特发性脊柱侧弯与新发成年退变性脊柱侧弯
成人脊柱畸形的范围包括新发成年退变性脊柱侧弯,成年期进展性青少年特发性脊柱侧弯,脊柱后凸畸形,医源性脊柱矢状面畸形以及创伤后脊柱畸形。尽管成年后的青少年脊柱畸形并不少见,但成人脊柱畸形的最常见原因之一仍然是新发退变性脊柱侧弯。新发性退变性脊柱侧弯是由于骨骼和软组织退变而导致的慢性疾病,通常最终导致不稳定(通过脊柱滑脱或旋转半脱位),椎管狭窄或神经根病变。
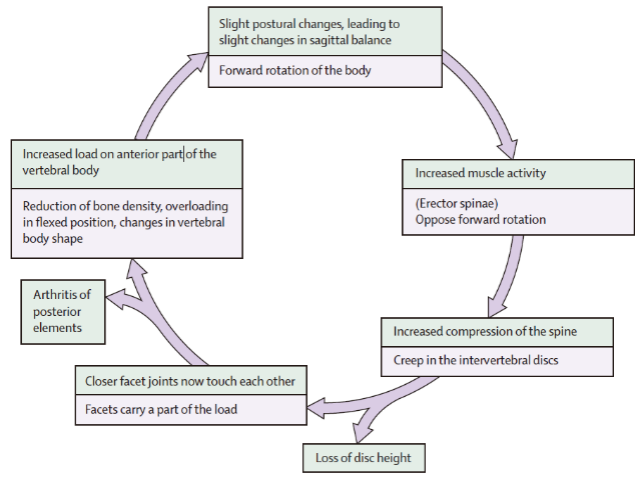
由椎间盘退变始动的脊柱退变恶性循环,最终导致脊柱畸形
值得注意的是,本文作者特别强调了近年来另一个常见的成人脊柱畸形原因——医源性矢状面畸形。这种快速增长的亚型通常出现在脊柱侧弯或不太复杂的脊柱退行性疾病手术治疗后的患者中。此类脊柱畸形出现的原因在于术后不能维持良好的生理性矢状面脊柱序列或出现医源性进展所导致的腰椎前凸丢失或矢状面序列变直。从历史上看,此类医源性脊柱畸形与广泛的脊柱融合手术有关,特别是在较短的融合手术之后更加普遍。
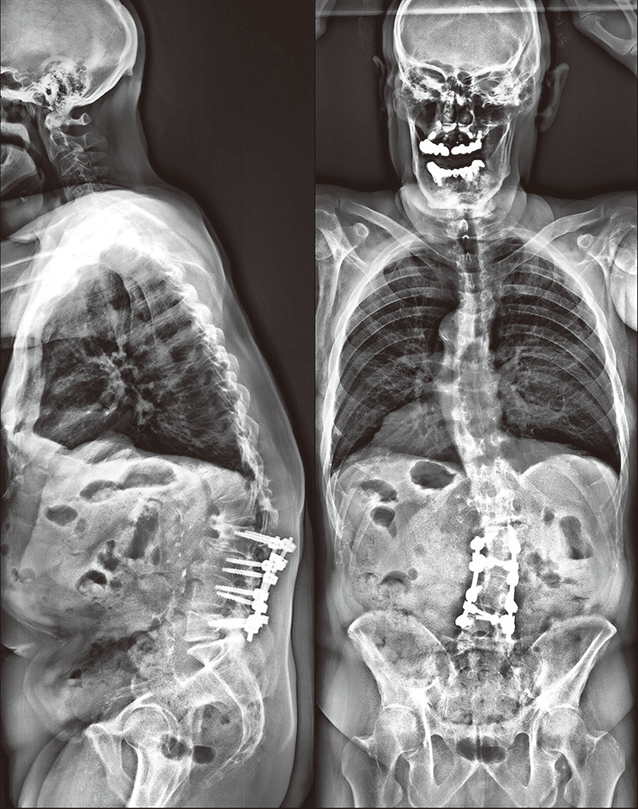
短节段融合术后出现医源性矢状面畸形
2.管中窥豹·可见一斑
除对成人脊柱畸形患者全面的病史采集和体格检查(包括对神经系统和肌肉骨骼系统的评估)外,姿势与步态的观察逐渐成为成人脊柱畸形评估的关键组成部分。既往脊柱手术医生仅仅关注患者脊柱的序列情况,而忽视了骨盆与下肢的情况,造成手术效果的不佳。姿势与步态能够为手术医生提供重要线索,有助于更全面的识别患者的整体畸形以及自身已经采取的代偿措施。作者在文中特别强调:在临床环境中,强烈建议观察包括全身姿势,水平注视情况,站立倾斜,后凸情况,肩部与髋部平衡情况,髋部伸展与屈曲情况,膝关节屈曲以及站立、前屈和步行过程中的踝背伸情况。脊柱失去其自然曲度(主要为腰椎前凸减少)后出现躯干向前倾斜,触发骨盆后旋,以使脊柱回到骨盆上方的垂直位置。脊柱骨盆代偿机制的复杂转变使得无需辅助装置即可维持直立姿势。

患者矢状面的整体性评估
影像学检查对成人脊柱畸形的检查起到不可或缺的作用。尽管历史上首先主要依靠冠状面评估,但矢状面分析的重要性在过去的几十年中逐渐被学界所重视。SRS-Schwab分类法便应运而生,成为诊断成人脊柱畸形的影像学资料的基石。它使成人脊柱畸形的分类从单纯的冠状面评估转至包含矢状面脊柱骨盆参数的评估。除了与健康相关生命质量(HRQoL)相关外,SRS-Schwab分类还具有指导手术和非手术治疗决策的能力,使盆腔形态,腰椎前凸以及脊柱的柔韧性等因素纳入到考虑范围内。
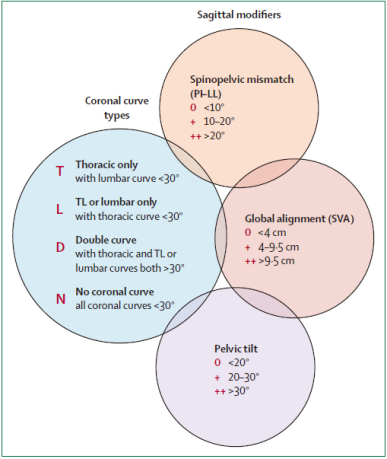
成人脊柱畸形SRS-Schwab分类
然而影像学评估的发展并未止步不前,全身成像的进一步工作已寻求确定畸形和代偿机制的关键驱动力,这些机制已从脊柱延伸到肌肉骨骼系统,以突出脊柱畸形对整体人体力学的影响。研究表明,通过后路骨盆移位或平移进行髋关节伸展,膝关节屈伸和踝背屈以代偿由于腰椎前凸丢失引起的矢状面畸形。目前已经有学者提出身体整体矢状轴这一影像学参数作为解释这些补偿机制的一种方式,并显示了其与HRQoL之间的密切相关性。并且目前这一参数已经与特定年龄的参考值结合,使这项参数朝着患者个性化评估的方向发展。HRQoL的使用同时增进了对脊柱畸形给患者带来的巨大负担的认识,而且使患者个体评估不再局限于既往仅以影像学评估为基准的评估模式。将诸如影像学评估所获得的客观测量结果与量化了的患者自我健康感知报告的测量结果相结合,可以为临床医生更全面地了解脊柱畸形对患者的影响程度提供更充分的证据。
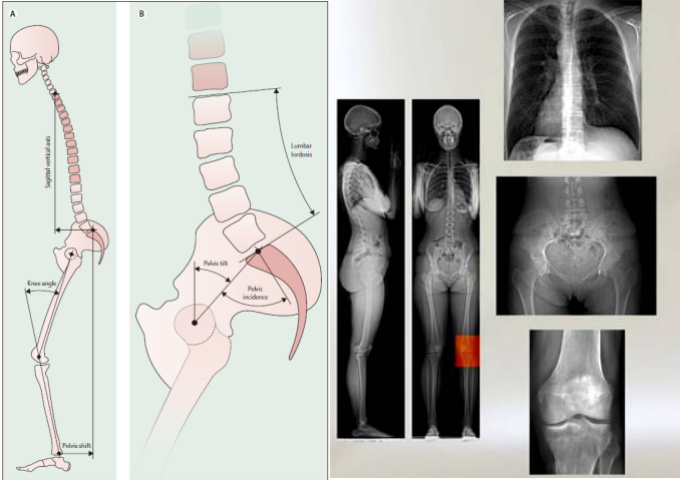
整体与骨盆参数,EOS全身成像系统(Illés T, Somoskeöy S. The EOS:tm: imaging system and its uses in daily orthopaedic practice. Int Orthop. 2012;36(7):1325–1331. doi: 10.1007/s00264-012-1512-y)
3.以人为本·循证诊疗
全球医疗行业始终努力合作并寻求协调国际上脊柱的诊疗差异,以创建一个全面的、全球适用的脊柱诊疗途径。2018年,由来自16个国家的46名专家组成,提出了一条以人为本、循证诊疗的全球脊柱诊疗倡议路径。此决议包括五个决策步骤:自我意识、初步分类、专业评估、干预和结果。该路径代表了全球脊柱畸形综合治疗的重要进展,但仍须评估该方法的可行性和应用。
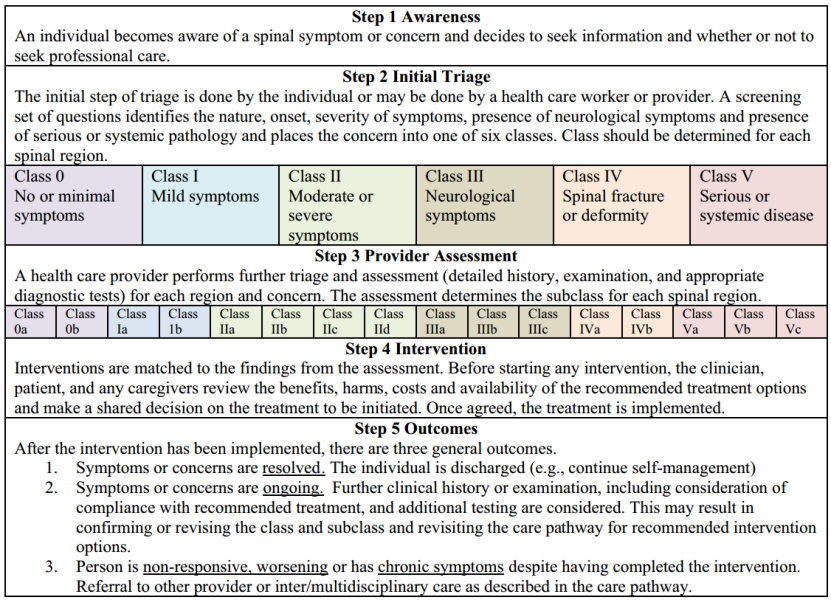
全球脊柱诊疗倡议路径The Global Spine Care Initiative: care pathway for people with spine -related concerns Haldeman S, Johnson CD, Chou R, Nordin M, Côté P, Green BN, Hurwitz, H,et al. Eur Spine J
尽管缺乏强有力的非手术治疗方法的支持证据,但非手术治疗仍被视为一线治疗方法,旨在控制疼痛和维持功能。尽管文献报道中非手术治疗不太可能使患者受益,但如果患者对当前的脊柱相关健康感到满意,则建议使用非手术治疗。但是,对于对脊柱相关健康不满意的患者,更倾向于采取手术治疗。大多数文献证据表明手术治疗在统计学上显着改善了患者功能、疼痛和HRQoL。尽管神经系统症状可以作为手术干预的普遍指征,但成人脊柱畸形的其他症状(例如疼痛和功能障碍)是因人而异的。值得注意的是,作者在文中并未对手术技术与方法进行过多的描述,而在手术决策的制定上运用了大量的篇幅。手术治疗方案的决策需要患者与外科医生共同参与,最佳的脊柱序列矫正目标与患者对术后功能、日常活动需要等治疗期望密切相关。
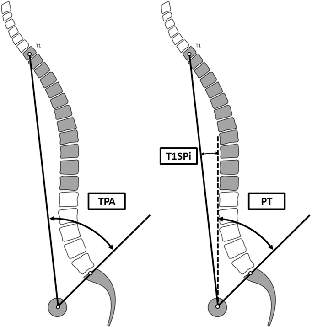
T1骨盆角T1 pelvic angle (TPA)
选择了手术治疗后,有效的手术方案需要制定个性化的手术计划,并考虑可能影响其术后病程的患者特定危险因素。部分影像学参数在其中起到了重要的复制作用,包括PI-LL、SVA及TPA等等,它们使外科医生能够识别可手术修改的参数以预测术后结果。但是某些特定因素也需要考虑在内,例如年龄,老年患者的脊柱序列调整目标可能并不需要过于完美。相反,过度的矫正没有带来任何好处,反而可能会增加近端交界性后凸畸形和其他并发症风险。
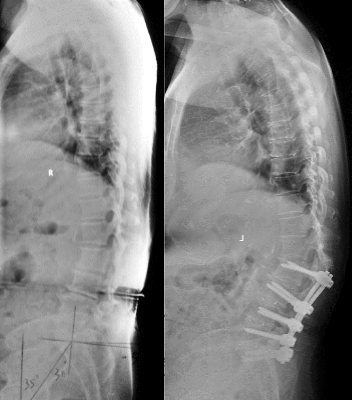
成人脊柱畸形术后的近端交界性后凸现象
在近年来针对成人脊柱畸形手术并发症的文献报道来看,假关节发生率降低的同时近端交界性疾病的发生率在不断升高,发生率在20%至40%之间。同时,对于成人脊柱畸形矫正手术的复杂性、术后功能改善与相关风险程度,近年来已陆陆续续出现一系列的评分与模型,包括成人畸形手术复杂性指数(adult deformity surgery complexity index,ADSCI),成人脊柱畸形脆弱指数(adult spinal deformity frailty index,ASD-FI),成人脊柱畸形术前预测模型等等。

4.大数据时代将带领我们去向何方……
脊柱畸形的驱动力与代偿机制的分离是成人脊柱畸形的个体化术前计划的重要组成部分。未来的评估和治疗将侧重于如何识别动态参数,而不是纯静态参数,以及识别与功能障碍的关系。同时迄今为止的努力还表明试图揭示肌肉和软组织参与成人脊柱畸形的作用。未来针对肌肉优化如何影响对齐方式保存的研究可能会改善术前风险分层。

同时,处于大数据时代与人工智能时代的我们,未来的成人脊柱畸形评估将与这两项技术相结合。随着一系列参数和模型的使用,对于成人脊柱畸形的全面评估对于大多数临床医生来说都是耗时的,但是人工智能学习和其他复杂算法的出现可以简化此过程。相信未来成人脊柱畸形评估的全面发展可以改善在各种医疗环境中的为广大患者提供标准的诊疗方案选择。
主要参考文献:
1. Fehlings MG, Tetreault L, Nater A, et al. The aging of the global population: the changing epidemiology of disease and spinal disorders. Neurosurgery 2015; 77 (suppl 4): S1–5.
2. Sparrey CJ, Bailey JF, Safaee M, et al. Etiology of lumbar lordosis and its pathophysiology: a review of the evolution of lumbar lordosis, and the mechanics and biology of lumbar degeneration. Neurosurg Focus 2014; 36: E1.
3. Diebo BG, Henry J, Lafage V, Berjano P. Sagittal deformities of the spine: factors influencing the outcomes and complications. Eur Spine J 2015; 24: S3–15.
4. Schwab FJ, Dubey A, Pagala M, Gamez L, Farcy JP. Adult scoliosis:a health assessment analysis by SF-36. Spine (Phila Pa 19Schwab F, Ungar B, Blondel B, et al. Scoliosis research
5. Schwab F, Ungar B, Blondel B, et al. Scoliosis research society-schwab adult spinal deformity classification: a validation study. Spine (Phila Pa 1976) 2012; 37: 1077–82.76) 2003; 28: 602–06.
6. Diebo BG, Ferrero E, Lafage R, et al. Recruitment of compensatory mechanisms in sagittal spinal malalignment is age and regional deformity dependent: a full-standing axis analysis of key radiographical parameters. Spine (Phila Pa 1976) 2015;40: 642–49.
7. Schwab F, Blondel B, Chay E, et al. The comprehensive anatomical spinal osteotomy classification. Neurosurgery 2014; 74: 112–20.
8. Protopsaltis T, Schwab F, Bronsard N, et al. The T1 pelvic angle, a novel radiographic measure of global sagittal deformity, accounts for both spinal inclination and pelvic tilt and correlates with health-related quality of life. J Bone Joint Surg Am 2014; 96: 1631–40.
9. Scheer JK, Lafage R, Schwab FJ, et al. Under correction of sagittal deformities based on age-adjusted alignment thresholds leads to worse health-related quality of life whereas over correction provides no additional benefit. Spine (Phila Pa 1976) 2018; 43: 388–93.
来源:本文由供稿单位提供,作者海涌老师、张扬璞老师(授权本平台发布),未经授权禁止转载!
作者介绍:

海涌
首都医科大学附属北京朝阳医院骨科主任、教授、主任医师
教授、主任医师、博士后导师,享受国务院津贴专家。首都医科大学骨外科学系主任、首都医科大学附属北京朝阳医院骨科主任。研究领域、擅长领域从医30年来从事骨科和脊柱外科的基础和临床研究,对脊柱的创伤、退变、畸形、肿瘤等疾患的诊断、治疗以及微创治疗有丰富的经验和心得,尤其擅长各种脊柱侧凸、后凸以及颈腰椎疾患非融合治疗,多种技术达到国际国内领先水平,先后成功完成5000余例脊柱外科手术。现为中华医学会骨科分会委员,中国康复医学会脊柱脊髓专业委员会副主任委员、中国腰椎研究学会主席、中国脊柱畸形研究学会副主席、中国医师学会骨科分会委员,中国医促会骨科分会常委,北京医学会骨科专业委员会副主任委员、脊柱学组副组长,华裔骨科学会理事、中欧骨科交流委员会理事,AOSpine亚太区理事、国际脊柱侧凸研究学会(SRS)、北美脊柱学会(NASS)、国际腰椎研究学会(ISSLS)常委,国际脊柱侧弯学会、国际脊柱非融合学会委员、北美脊柱外科学会国际教育委员会、非融合技术委员会委员、亚太人工关节学会会员,中华外科杂志、中华骨科杂志、中国脊柱脊髓杂志、中国矫形外科杂志、脊柱外科杂志、中国骨与关节杂志、实用骨科杂志等杂志(常务)编委,中华医学杂志、中华创伤杂志通讯编委、The Spine Journal顾问编委。作为主要研究人获得中华医学科技奖二等奖、解放军医疗成果奖一等奖多项国家和军队多项科技进步奖和医疗成果奖,先后承担国家自然科学基金、科技部十一五支撑计划、北京市自然科学基金、北京市科技攻关计划、首都医学发展基金等科研课题10余项,科研基金800万余元,并获得国家发明专利5项。先后发表了SCI论文40余篇、中华级以及核心期刊学术论文100余篇,主编或主译学术专著8部、参与编写12部专著,参加了多次国内外学术交流,曾应邀出访美国、澳大利亚、英国、瑞士、新加坡、德国、瑞士、印度等10余国进行学术访问。

张扬璞
首都医科大学附属北京朝阳医院骨科 博士研究生
张扬璞,在读博士,首都医科大学附属北京朝阳医院骨科,师从著名脊柱外科专家海涌教授。