骨折的常规的手术方法是根据骨折的程度和类型,还有病人的个体差异而决定的,比如开放性的骨折和闭合性的骨折,所采取的手术方法是不一样的,内固定手术和外固定手术所用材料也是不一样的,而且不断地有新的材料出现,外固定的方法也是越来越多,所以治疗方法还是要根据临床的具体情况而定。今天早读为大家详解骨折的治疗原则和方法,值得大家学习参考!
一
骨科创伤(骨折)的疾病基础
-
创伤(trauma)是外界致伤性刺激作用于人体,使人体组织或器官遭到解剖结构上的破坏和生理功能上的紊乱,随之而发生机体一系列的全身与局部反应所引起的疾病。
骨折定义
-
完整性丧失
-
连续性中断
骨折成因
-
直接暴力
-
间接暴力
-
积累性劳损
-
病理性
骨折分类
根据骨折处皮肤粘膜完整性
-
开放性骨折:骨折处皮肤或粘膜破裂,骨折端与外界相通(由内向外或由外向内)
-
闭合性骨折:骨折处皮肤或粘膜完整,骨折端不与外界相通
根据骨折的程度和形态
-
不全骨折 (裂缝、青枝)
-
完全骨折(横行、斜行、螺旋形、粉碎性、嵌插、压缩、凹陷、骨骺分离)
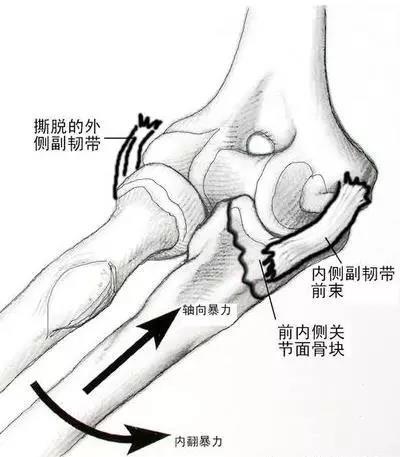
根据骨折端的稳定程度
-
稳定骨折(裂缝、青枝、横行、压缩、嵌插)
-
不稳定骨折(斜行、螺旋形、粉碎性)骨折端易移位或复位后易再移位
骨折移位
-
成角移位
-
侧方移位
-
缩短移位
-
分离移位
-
旋转移位
创伤的全身反应
-
神经应激反应
-
内分泌系统反应
-
代谢反应
-
血循环系统反应
-
脏器反应
-
免疫反应
-
骨折:休克(出血)、发热
骨折局部表现
-
一般表现:疼痛 肿胀 功能障碍 青紫等
-
特有体征:畸形、异常活动、骨擦音或骨擦感
-
注意:不应特意为了诊断故意制造骨擦音或骨擦感
骨折的X线表现
-
骨科中最常用,最基本,最重要的辅助检查手段
-
凡疑为骨折,常规进行X线射片检查
-
即使明确为骨折,也要射X线片检查
-
骨折的X线检查一般应拍摄包括邻近一个关节在内的正、侧位片,必要时应拍摄特殊位置的X线片。如掌骨和跖骨拍正位及斜位片,跟骨拍侧位和轴心位,腕舟状骨拍正位和蝶位。有时不易确定损伤情况时,尚需拍对侧肢体相应部位的X线片,以便进行对比。值得注意的是,有些轻微的裂缝骨折,急诊拍片未见明显骨折线,如临床症状较明显者、应于伤后2周拍片复查。此时,骨折端的吸收常可出现骨折线,如腕舟状骨骨折。
创伤的并发症
-
创伤性休克(traumatic shock)
-
脂肪栓塞综合征(FES)
-
急性呼吸窘迫综合征(ARDS)
-
弥散性血管内凝血(DIC)
-
感染
脂肪栓塞综合征(FES)
-
脂肪栓塞综合征是外伤、骨折及骨科手术后等严重伤的并发症。
-
病因:创伤骨折后骨髓内脂肪滴进入血液、机体的应激反应及交感神经-体液的应激反应。
-
临床表现:差异很大,主要为呼吸困难、意识障碍、皮下及内脏瘀血和进行性低氧血症等一组征候群。
筋膜间隙综合征(CS)
-
肢体创伤后发生在四肢特定的筋膜间隙内的进行性病变,即由于间隙内容物的增加,压力增高,致间隙内容物主要是肌肉与神经干发生进行性缺血坏死。
好发部位
-
前臂:掌侧浅室/掌侧深室/背侧
-
小腿:前侧/外侧/后侧浅室/后侧深室
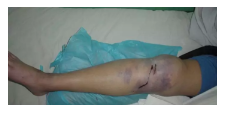
-
手部、足部
时间-病理变化
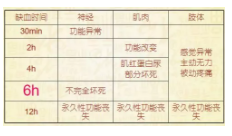
小腿筋膜间隙
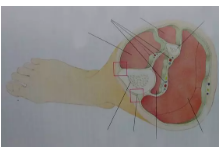
挤压综合征
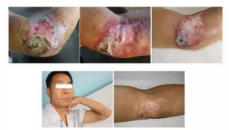
-
肢体、臀部等肌肉丰富部位,受到压砸或长时间重力压迫,致肌肉坏死并引起高血钾症、肌红蛋白尿、急性肾功能衰竭的综合征。
-
挤压综合征和筋膜间隙综合征既有区别,又有联系。筋膜间隙综合征进一步恶化可引起挤压综合征。
晚期并发症
-
坠积性肺炎
-
褥疮
-
下肢深静脉血栓形成
-
感染
-
损伤性骨化
-
创伤性关节炎
-
关节僵硬
-
急性骨萎缩
-
缺血性骨坏死
-
缺血性肌挛缩
骨折愈合过程
1.原发性骨痂反应
2.内、外骨痂的形成和链接
-
肉芽组织修复期
-
原始骨痂形成期
-
成熟骨板期
-
塑形期
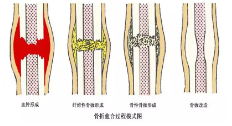
常用骨骼编码
-
1肱骨
-
2尺挠骨
-
3股骨
-
4胫腓骨
-
5脊柱
-
6-1骨盆环 6-2髋臼
-
7手
-
8足
-
9-1头面骨 9-2下颌骨
-
14肩胛骨 15锁骨
-
34髌骨
二
骨折的治疗原则和方法
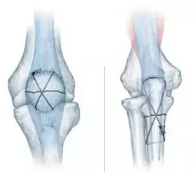
治疗骨折有三大原则,即复位、固定和功能锻炼
-
复位:复位是将移位的骨折段恢复正常或近乎正常的解剖关系,重建骨的支架作用。是治疗骨折的首要步骤,也是骨折固定和功能锻炼的基础。早期正确的复位,是骨折愈合过程顺利进行的必要条件。
-
固定:即将骨折维持在复位后的位置,使其在良好对位情况下达到牢固愈合,是骨折愈合的关键。
-
功能锻炼
复位的标准
-
解剖复位
-
功能复位
复位的方法
-
手法复位
-
切开复位
切开复位的指征
-
骨折端之间有肌或肌腱等软组织嵌入,手法复位失败者;
-
关节内骨折,手法复位后对位不良,将影响关节功能者:
-
手法复位未能达到功能复位的标准,将严重影响患肢功能者;
-
骨折并发主要血管、神经损伤,修复血管、神经的同时,宜行骨折切开复位;
-
多处骨折,为便于护理和治疗,防止并发症,可选择适当的部位行切开复位。
切开复位的优缺点
优点
-
切开复位的最大优点是可使手法复位不能复位的骨折达到解剖复位。有效的内固定,可使病人提前下床活动,减少肌萎缩和关节僵硬。还能方便护理,减少并发症。
缺点
-
切开复位时分离软组织和骨膜,减少骨折部位的血液供应,如加用髓内钉内固定,可损伤髓腔内血液供应,可能引起骨折延迟愈合或不愈合。
-
例如:胫骨干中、下1/3骨折采用切开复位法治疗时,切开和剥离骨膜后(虚线所示处),损伤了骨膜下的小血管网,以致进一步破坏了骨折部位原已受损的血液供应;胫骨干上、中1/3交界处骨折采用切开复位法治疗时,若操作粗暴,损伤了进入骨干内的滋养动脉,将更广泛地破坏胫骨骨干的血液供应。
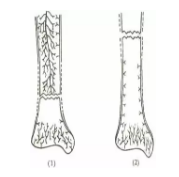
-
增加局部软组织损伤的程度,降低局部抵抗力,若无菌操作不严,易于发生感染,导致化脓性骨髓炎。
-
切开复位后所用的内固定器材如选择不当,术中可能发生困难或影响固定效果。质量不佳时,可因氧化和电解作用,发生无菌性炎症,使骨折延迟愈合或不愈合。内固定器材的拔除,大多需再一次手术。
固定
外固定
-
石膏绷带
-
小夹板
-
外展架
-
持续牵引
-
外固定器
内固定
-
接骨板,螺钉
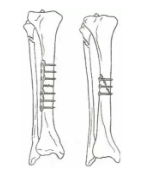
-
髓内钉,克氏针
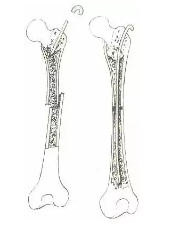
-
有些骨折,如股骨颈骨折,可于手法复位后,在X线监视下,从股骨大转子下方,向股骨颈穿入三刃钉或钢针作内固定。
功能锻炼
-
早期 1-2周 患肢肌主动舒缩活动
-
中期 2周后 骨折上下关节活动
-
晚期 临床愈合后 增大关节活动范围和肌力
我国骨折治疗进展
-
闭合复位,石膏固定
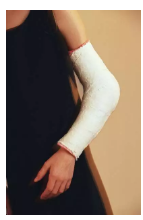
-
闭合复位,小夹板固定
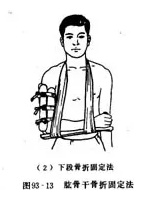
-
切开复位,钢板内固定
-
髓内固定
-
生物学接骨术(BO):①微创、保留骨折处血运,不剥离或少剥离骨外膜;②不扩髓;③髓腔内轴心内固定;④不固定骨折邻近关节,早期活动。
固定技术发展概况
内固定
-
加压接骨板
-
髓内钉
-
加压螺钉
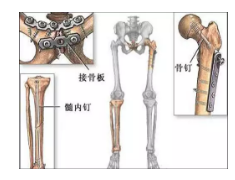
-
髌骨、尺骨鹰嘴骨折克氏针钢丝环扎固定
-
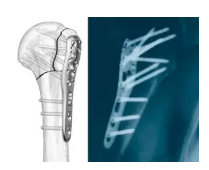
肱骨近端锁定钢板的应用
-
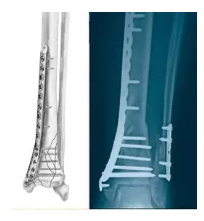
胫骨远端内侧锁定钢板
-
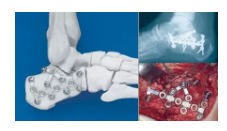
跟骨锁定钢板
-
弹性髓内钉系统
-
髓内钉治疗成人股骨干骨折
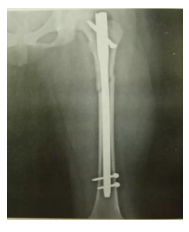
-
可调整桡骨远端固定器
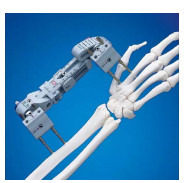
-
外固定架治疗严重开放粉碎性骨折伴皮肤缺损
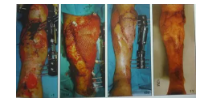
-
术后环形外固定架固定
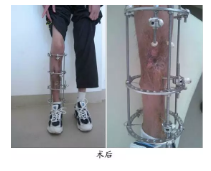
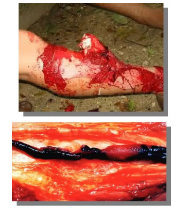
开放型骨折
-
Gustilo分型

开放性损伤的治疗
-
清洁伤口的处理
-
污染伤口的处理
-
清创术,争取6~8小时内清创
-
感染伤口的处理
清创术的步骤与要点
-
彻底清除
-
循序渐进
-
扩大范围
-
由浅入深
-
大量冲洗
-
皮肤、深筋膜、肌肉、肌腱、血管、神经、骨折端、异物及组织碎片等
伤口缝合
-
一般创口可分为污染和干净二大类,但二者之间并无明确界限。
-
目前一般认为,GustiloⅠ型和较清洁的Ⅱ型一期缝合;污染及损伤严重的Ⅱ型和Ⅲ型二期处理。
创伤性截肢
-
伤肢可否保留和保留后有无功能,是严重四肢创伤急诊处理首先考虑的问题。
-
一般主张如果主要血管损伤无法修复,或皮肤、肌肉、骨骼、神经等四种组织中,两种以上无法修复者,应果断截肢。
三
常见下肢骨折举例
-
下肢骨的构成(特点:干长,肌肉丰厚)
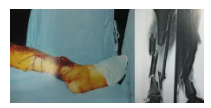
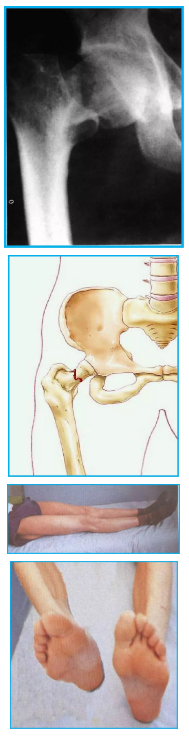
股骨颈骨折
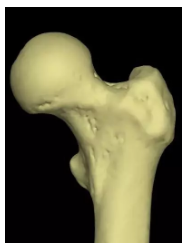
-
部位:松质骨与密质骨交界
-
占全身骨折6%~10%
-
多见60岁以上老人
-
近年发病率有所上升
诊断要点:髋部疼痛,髋关节功能丧失,畸形,X线片。
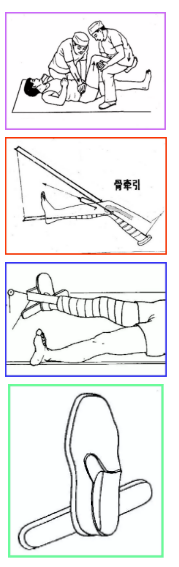
治疗方法——传统疗法
-
手法整复
-
穿丁字鞋
-
皮肤牵引
-
骨牵引
-
配合中药
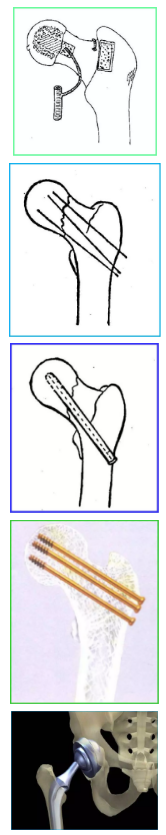
治疗方法——手术疗法
-
三翼钉
-
加压螺丝钉
-
多根克氏针
-
带血管植骨
-
人工髋关节
治疗上的两大难题
-
股骨头缺血性坏死(占20~40%) 骨折不愈合率高
-
并发症(年老体弱,伤前高BP、心脏病、糖尿病 ……骨折卧床后,引起肺炎、心衰、中 风、肾炎、泌感、褥疮……等)
股骨转子间骨折(股骨粗隆间骨折)
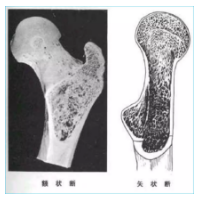
-
致密纵行骨板
-
颈干承重结构
-
血运丰富
-
骨折X线片
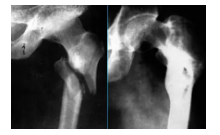
手术治疗
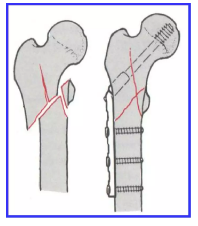
优点
-
早期下床负重
-
功能恢复快
-
减少并发症
缺点
-
手术创伤、麻醉风险
-
感染
股骨干骨折
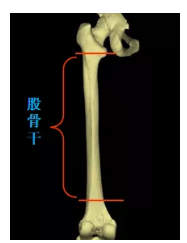
解剖特点
-
骨皮质坚固、厚(承受较大的应力)
-
肌肉附着点多(收缩移位,易生长)
-
血管丰富(易损伤A、V、N)
诊断要点
-
大腿肿胀、疼痛
-
异常活动
-
下肢功能丧失
-
畸形(缩短、旋转、成角)
-
X线片
手术方式
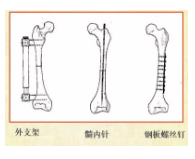
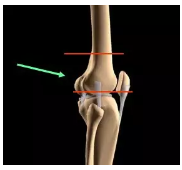
股骨髁间骨折
-
位置:在腓肠肌始点上2~4cm的范围
-
多发于青壮年
-
多由直接暴力引起
-
骨折易损伤动脉
治疗方法
-
抽吸关节瘀血
-
骨牵引(维持关节间隙)
-
切开复位内固定:使关节面平滑,防止创伤关节炎
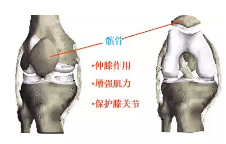
髌骨骨折
-
治疗要求:属于关节内骨折,关节面平滑,恢复膝关节屈伸功能。
-
无移位:抽吸瘀血,伸直位外固定
-
有移位:手术内固定
-
尽早练习股四头肌
-
药物配合:中药熏洗,通利关节
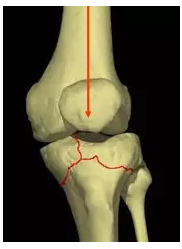
胫骨平台(胫骨髁)骨折
-
胫骨上端扩大部分
-
垂直传达暴力
-
多见青壮年
-
关节破坏严重
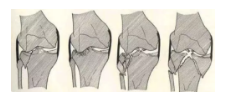
病理分型
-
骨折特点:关节面不平整,破坏严重,骨折不稳定,伴有关节结构(韧带、半月板)损伤
手术治疗为主
-
要求
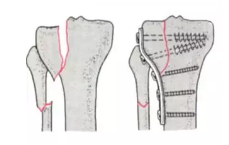
-
解剖对位
-
尽早练习膝关节
-
中后期配合中药熏洗练功
胫腓骨干骨折
胫骨解剖特点
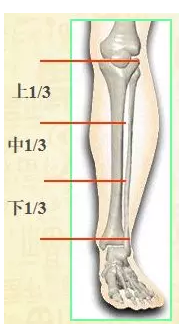
-
横截面----上1/3为“三角形” , 下1/3为“四方形”
-
胫骨薄弱点-----交界处中下1/3
-
下1/3处-----皮包骨(表浅)易开放性骨折
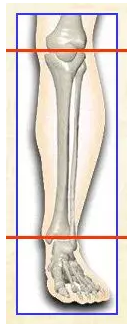
认识“膝——踝关节轴”的意义
-
生物力学上:胫骨是维持膝与踝关节面平行的生理轴
-
当胫骨骨折时,出现成角,旋转移位,则破坏关节轴的平行,而发生创伤性关节炎
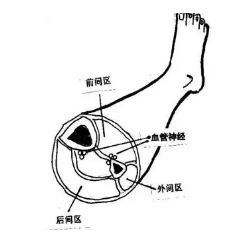
认识小腿肌肉筋膜分区的意义
-
互不相通
-
深筋膜包裹
-
当肌肉挫伤,肿胀,压力增高时无缓冲,压迫A、V、N----肌间隙综合征
诊断要点
-
小腿肿胀,疼痛,功能丧失
-
畸形:旋转、成角、缩短
-
检查:骨擦音、异常活动
-
X线片
-
并发症
手术治疗
适应症
-
合并血管神经损伤
-
胫骨多段骨折
-
手法复位不成功(软组织嵌入)
-
合并有膝关节与踝关节损伤
-
开放性骨折
手术方式
-
钢板螺丝钉内固定
-
外固定支架
-
安得氏钉内固定
-
交锁髓内针内固定
-
优点:可达满意功能和外形
-
缺点:并发感染、骨不愈合、骨髓炎、皮肤坏死
四
骨科创伤相关的抗凝治疗
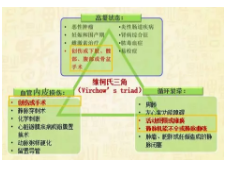
-
骨科大手术患者涵盖了血栓形成三大因素
-
骨科手术是VTE的主要危险因素

-
骨科创伤是VTE的高危因素之一
国外骨科创伤患者VTE发病率高
-
髋部骨折患者术后静脉造影诊断DVT率达46-60%
-
骨科大手术围手术期血栓风险最高,不接受药物预防的患者风险达40-60%
-
下肢、骨盆创伤后接受骨科大手术的患者发生VTE风险最高
ACCP9推荐低分子肝素用于骨科创伤患者VTE预防
-
对于接受髋部骨折手术的患者,推荐使用低分子肝素预防血栓至少10-14天,不推荐无预防措施(1B级)
-
对于接受TKA和THA的患者,推荐使用低分子肝素预防血栓至少10-14天,不推荐无预防措施(1B级)
ACCP 9 指南明确指出低分子肝素为骨科创伤后VTE首选预防药物
-
对行HFS术的患者(不考虑是否联用IPCD及疗程长短)

-
对行THA或TKA术的患者(不考虑是否联用IPCD及疗程长短)

ACCP 9 指南也明确指出优选低分子肝素的原因
其他VTE预防措施的局限之处
-
可能增加出血风险(磺达肝癸钠,利伐沙班,VKA)
-
可能疗效降低(小剂量普通肝素,VKA,阿司匹林,单用IPCD)
-
缺乏长期安全性数据(阿哌沙班,达比加群,利伐沙班)
中国专家共识:骨科创伤患者推荐使用低分子肝素预防VTE
-
2012年《中国骨科创伤患者围手术期静脉血栓栓塞症预防的专家共识》发布,共识指出
-
接受髋部骨折、骨盆骨折、股骨骨折、膝关节周围骨折和膝关节以远多发骨折手术治疗的患者建议术前、术后采用低分子肝素预防:住院后应用常规剂量至手术前12h,术后12h后继续应用。
-
接受膝关节以远单发骨折手术治疗患者,若不存在高龄、VTE病史等情况,术后预防方案与髋部骨折相同;若存在危险因素,术前术后均需药物预防,方案与髋部骨折相同。
EAST指南:推荐低分子肝素用于骨科创伤VTE预防
-
推荐低分子肝素用于以下创伤类型患者的VTE预防(II级推荐):
-
骨盆骨折需手术固定或长期卧床休息(>5天);
-
复杂性下肢骨折(定义为开放式骨折或单肢多处骨折)需手术固定或长期卧床休息(>5天);
-
脊髓损伤并完全或不完全运动麻痹。
-
创伤患者ISS>9且可接受抗凝剂治疗的,应接受低分子肝素作为VTE预防的首选预防方式。
本文为好医术原创整理自网络,未经授权禁止转载!
如果你想把你的临床诊断,治疗经验,与更多的骨科同道交流分享,让更多的人看见你,更多的人获益,欢迎投稿给我们!医无止境,我们的每一份付出都会以另一种方式被这个世界铭记。投稿邮箱:sherry.hu@haoyishu.org