
总所周知,脂肪液化严重影响切口愈合,增加感染风险,严重的会造成败血症,脓毒血症危及生命。那么骨科术后切口发生脂肪液化我们应该如何应对?今天早读就为大家详细讲解脂肪液化发生的原因及治疗策略,值得大家学习参考!
一
什么是脂肪液化?
脂肪液化是手术伤口愈合不良的主要原因之一。特别是切口处脂肪较多并采用电刀手术时,其发生机制可能是由于电刀所产生的高温造成皮下脂肪组织的浅表烧伤及部分脂肪细胞因热损伤发生变性, 同时脂肪组织内毛细血管由于凝固作用而栓塞, 使本身血运较差的肥厚脂肪组织血液供应进一步发生障碍, 术后脂肪组织发生无菌性坏死, 形成较多渗液, 影响切口愈合。
查阅文献发现,脂肪液化现在并无统一诊断标准,目前大多参考以下诊断标准:
1、多发生在术后 1 周以内,大部分患者除发现切口有较多渗液外,无其他自觉症状;部分患者可在常规检查切口时发现敷料上有黄色渗液,按压切口皮下有较多渗液;
2、切口愈合不良,皮下组织游离,渗液中可见飘浮的脂肪滴;
3、切口无红肿及压痛,切口边缘及皮下组织无坏死征象;
4、渗出液涂片镜检可见大量脂肪滴,连续 3 次培养无细菌生长。参照这个诊断标准,有一点要注意——切口的脂肪液化并无细菌感染,属于无菌性炎症反应,切不可将感染的切口误认为是脂肪液化,延误治疗时机。
二
脂肪液化后主要转归为
-
继发感染;
-
经治疗愈合;
-
长期流液,无法自愈。
对有内植物(假体、螺钉)后脂肪液化处理目前有如下几种方法:(1)定期换药;(2)取出内固定;(3)再次缝合伤口;(4)抗感染治疗。
三
骨科脂肪液化的主要原因
-
肥胖
-
高频电刀使用
-
糖尿病
-
手术切口保护不力
-
切口缝合欠佳
-
其他
四
术后切口脂肪液化的诊断原则
目前尚无统一诊断标准:
-
多发生于术后3—7天,切口有较多渗液,无其他自觉症状。
-
切口愈合不良,皮下组织游离,渗液中可见漂浮的脂肪滴。
-
切口边缘无红、肿、热、痛及皮下组织坏死征象。
-
渗出液涂片镜检可见大量脂肪滴,连续3次培养无细菌生长。
五
术后切口脂肪液化发生的原因
切口脂肪液化的病理机制尚未明确。术后切口脂肪液化的高危因素:肥胖、高频电刀的应用、糖尿病、切口保护欠妥、缝合技术等。
1、肥胖:肥胖患者术后易出现切口脂肪液化。

其原因可能与脂肪组织本身血运较差,手术切断与切口交叉的血管,使其血运更加减少。切口愈合过程中所需的营养成分有部分由皮肤层和前鞘层弥散提供,一旦本身血运提供和弥散而来的养料不足以满足需要,则脂肪细胞因缺乏营养坏死液化,发生无菌性炎症,使切口愈合延迟。
2、高频电刀的使用:高频电刀操作简单、止血效果优良,在临床应用日益增多。
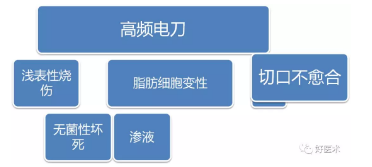
电刀工作时的高温会引起组织碳化和气化,加重了肥胖患者术后切口脂肪液化。高频电刀工作状态时的温度远超组织耐受温度,高温造成皮下脂肪组织不同程度碳化、变性、坏死,而且脂肪组织内的毛细血管也因热凝固栓塞,导致血运较差的脂肪组织血供进一步减少,脂肪组织无菌性坏死,形成渗液。电刀也会对切口切缘造成热性损伤,增加切口脂肪液化的风险。
3、糖尿病:糖尿病患者愈合能力受损,易出现切口愈合不良等术后并发症。
糖尿病患者机体免疫力差、血糖控制不理想、血液呈高凝状态及血管病变导致血液供应障碍有关。此外,糖尿病患者术后易发生血管并发症,影响血液循环,进一步降低切口区血供,白细胞及纤维细胞修复能力受损,使肉芽生长减少,同时高血糖可造成血管渗透压增高,抑制白细胞吞噬能力,降低机体抗感染愈合能力,从而造成手术切口脂肪液化。
4、手术切口保护欠妥
-
切口暴露时间较长
-
缝合不当形成死腔
-
机械作用(挤压、钳夹)
-
碘酊、乙醇接触脂肪
5、切口缝合欠佳
-
缝合错位
-
留有死腔
-
缝合过密
-
打结过紧
6、其他因素
-
操作粗糙
-
结扎大块组织
-
止血不彻底
-
贫血
-
低蛋白血症
-
长期使用免疫抑制剂
-
术前切口周围存在软组织损伤
六
治疗
-
血糖
-
贫血
-
低蛋白血症
-
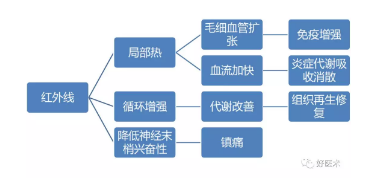
红外线照射来促进血液循环
-
时刻保持切口干燥
根据渗液多少治疗:
-
切口液比较少,液化的范围也不大,则不需要拆除缝线,通过挤压切口的方式来尽量排出渗液,换药3次后可以拆线;
-
切口渗液比较多,可以根据患者的实际情况来拆线2针;
-
使用红外线照射切口,置高渗盐或高渗糖纱布或中药膏剂条引流,换药1次/d,创面逐渐长出新鲜肉芽组织,用无菌蝶形胶布或创可贴使切口紧密对合后切口愈合;
-
换药到有大量新鲜肉芽组织生长后扩创直接缝合伤口愈合。
-
切口全部有脂肪液化,则需要把所有的缝线全部拆除,然后冲洗切口,清创,在切口旁边开一个小口,留置引流管并固定,接负压引流,在引流液减少之后就可以拔掉引流管。
-
根据患者的具体情况来使用抗生素。
红外线的作用
中药生肌纱条有如下优点:
-
生肌纱条具有一般油纱条的作用,有利于充分引流脂肪液化物和切口分泌物,减轻液化物和分泌物对切口的不良刺激,降低切口感染的机会,促进切口愈合;
-
生肌纱条具有祛腐生肌的作用,在充分引流的同时,无损伤地液化、祛除坏死组织,使失活组织与健康组织自然分离。生肌药物直接作用于切口内的健康组织,同步促进新生组织的再生,从切口底部向上逐渐填充,不留死腔,并刺激周围微血管重建,加速切口愈合,愈合后无明显瘢痕;
碘伏油纱条优点:
-
碘伏系表面活性剂与碘络合而成的不稳定结合物,其中80%~90%的结合碘可解聚成游离碘,浓度大、杀菌力强、无味、无刺激、无致敏性、毒性低,且不产生耐药性,具有广谱抗微生物用,对细菌、芽孢、真菌、衣原体、支原体及病毒均有效,其水溶液呈酸性,对黏膜无刺激性,无明显副作用,对病原微生物具有广谱的杀灭性,作用快,故能有效防止液化后再次被细菌等所感染影响伤口愈合。但需注意使用过程中出现碘过敏,所以,用之前需排除碘过敏。
庆大霉素盐水纱条:
-
日换药1~3次,每次换药用生理盐水充分冲洗伤口,彻底清除失活组织后,内置庆大霉素盐水纱条引流;待切口渗液消失,创面有新鲜肉芽组织生长,应用蝶形胶布封闭死腔或行二期缝和。
-
甲硝唑冲洗
-
因抗生素使用问题目前已无法应用。
高渗糖联合胰岛素
-
胰岛素4U加入50%葡萄糖注射液20ml中,先取15ml冲洗残腔,再取2~3ml做切口及空腔周围皮下浸润,余量喷洒在创内引流纱条上;每日更换切口敷料,并挤压切口1~2次将液化脂肪挤尽,3d后换药观察,如未完全愈合,重复上述治疗。直到切口渗液消失,创面有新鲜肉芽组织生长;
重点:
以上操作能够得以实行的重点是?
深筋膜的严密缝合,与外界无交通;
七
缝合-外科医生的基本功
缝合方法:
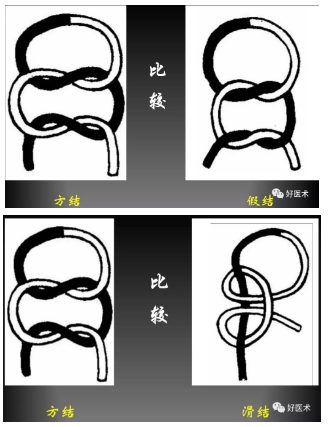
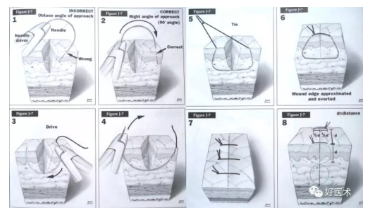
一、结扣的分类

单结:

外科结扣的基本 组成部分,仅绕一圈,易松脱,结扎时不宜单独使用。
方结:

由两个相反方向的单结扣重叠而成,适用于较少的组织或较小的血管以及各种缝合的结扎。
三叠结

就是在完成方结之后再重复第一个单结,使结扣更加牢固。适用于直径较大的动脉、张力较大组织的结扎或用于肠线和尼龙线打结。
外科结

在作第一个结时结扎线绕两次以增加线间的接触面和摩擦力,再作第二结时不易松动或滑脱,因打此种结扣比较费时,故仅适用于结扎大血管。
假结

由同一方向的两个单结组成,结扎后易于滑脱而不宜采用。
滑结

尽管其结扣的构成类似于方结,但是由于在打结拉线时用力不均,一紧一松甚或只拉紧一侧线头而用另外一侧线头打结,所以完成的结扣并非方结而是极易松脱的滑结,术中定要避免。
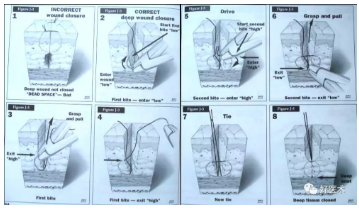
二、缝合常见问题
伤口双侧缝合组织深度不一致-皮缘重叠或者形成死腔
1、筋膜层缝合间隙大-深处积血积液渗出到皮下脂肪间隙-脂肪液化;
2、边距过宽-血运干扰大-脂肪液化;
3、止血钳钳夹组织力度控制差-脂肪机械损伤;
4、手术切口小:牵拉及摆放体位导致皮下缺血时间长;
5、逐层缝合之间盐水冲洗不到位;
6、引流不彻底,引流条数目不够;
7、止血不彻底;
三、缝合时注意事项:
1、缝合的前后用0.9%NaCl溶液来反复地冲洗伤口。
2、在缝合皮下组织的时候不能留下死腔,缝线不能够太密,这样会影响脂肪组织。
3、如果患者的切口张力比较大则可以选择使用预防性减张缝合或者是二期缝合的
方式来保护脂肪血运,避免造成切口裂开。
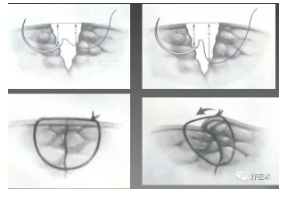
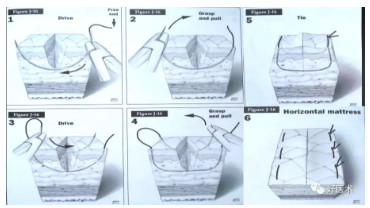
较深伤口的关闭----皮下缝合
较深伤口的关闭---皮下缝合 立8字缝合
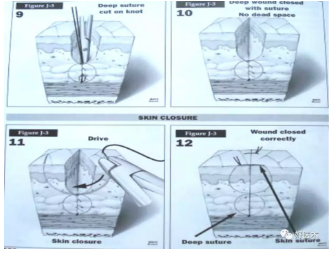
间断缝合
垂直褥式缝合
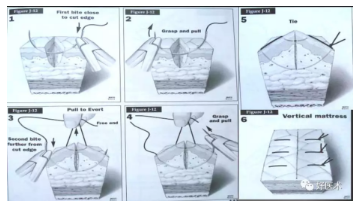
水平褥式缝合
八
正确使用电刀
1、电刀的强度调到最合适的程度,
2、不能使用电凝切割组织
3、还要尽量缩减电刀与脂肪组织接触的时间,
4、不应该在软组织过多的地方长时间使用电凝,以免造成组织坏死
九
如预防
对付脂肪液化,防患于未然,预防比治疗更重要,术前,术中,术后都需要注意。
-
术前要积极控制糖尿病、高血压、贫血、低蛋白血症等基础疾病。
-
对合并软组织损伤的患者,手术切口尽量避开软组织损伤处,若不能避开,缝合时可切除不健康的脂肪组织,
-
氯化钠溶液反复冲洗。
-
术中尽量少使用高频电刀,
-
手术操作应遵循无创原则,
-
切口暴露时间长,要定时用氯化钠溶液冲洗,保持伤口组织湿化。
-
术中应用消毒药物如碘酊、乙醇等尽量不要流入伤口,以免损伤切口周围组织。
-
手术切口缝合时不要错位、留有死腔,缝合不可过密,打结不要过紧。
-
术中止血要彻底。
-
对于皮下脂肪较厚的部位,可分层缝合,
-
修剪挫伤或因电刀而损伤的脂肪组织,常规皮下留置引流片,24~48 h内拔除。
十
建议
-
术区常规碘酊消毒2次,待干燥后酒精仔细脱碘;
-
术中电刀幅度控制在30-40W之间;
-
使用冲洗枪,分层多次冲洗;
-
手术切口尽可能不小;
-
术后每日换药一次严密观察;
-
敞开敷料,红外线照射,3/日;
-
必要时可挤压伤口,检查有无脂肪液化
-
努力提高缝合技术;
-
能置管就不放引流片;
-
及时更换敷料;
本文为好医术原创整理,未经授权禁止转载!
投稿邮箱:sherry.hu@haoyishu.org













