一
主要参考文献
(本文以HINTEGRA 假体置换为例)

二
手术指征
适应症
-
原发性及创伤后骨关节炎:虽然,原发性(退行性)和创伤后骨关节炎(OA)都是全踝关节置换术(total ankle replacement ,TAR)的指征,但实际上踝关节很少受到退行性关节炎的影响。临床和流行病学研究表明,以前的创伤是踝关节OA最常见的原因。虽然,踝关节旋转性骨折及其继发的软骨损伤被认为是创伤后OA最常见的原因,但反复的韧带损伤也可能起到关键的作用(ligamentous posttraumatic ankle OA)。
-
类风关及继发性OA:继发性OA包括血友病、遗传性血色素沉着、痛风、感染后关节炎和缺血性距骨坏死等基础疾病性关节炎。
-
双侧踝关节OA是最佳适应症:因为,双侧OA如进行关节融合,则患者行走会有困难。
-
踝关节融合后畸形愈合或不愈合。
-
翻修。
禁忌症
(1)绝对禁忌症
-
急、慢性感染。
-
距骨缺血性坏死超过1/3者。
-
神经肌肉疾病。
-
中足或后足的Charcot关节病
-
合并多发性神经病的糖尿病综合征。
-
难以处理的不稳或力线异常,无法通过额外的截骨矫形等解决者。
-
对活动的需求较高者(如接触性运动、跳等)也是禁忌症。
-
金属过敏/不耐受虽罕的,但是,这些患者应该被排除在外。
(2)相对禁忌症:
-
严重的骨质疏松症。
-
免疫抑制治疗者。
-
不伴有多发性周围神经病的糖尿病综合征。
-
有积累性运动需求者(例如,慢跑,网球,下坡滑雪):(应该告知可能的假体失败,因为累积磨损可导致无菌性松动。)
最佳的患者选择
-
中年及以上。
-
合理的运动者。
-
没有明显的合并症。
-
对体育活动的要求很低(例如,徒步,游泳,骑自行车,打高尔夫球)。
-
不肥胖/超重(正常或低体重指数者)。
-
很好的骨量。
-
具有良好力线和稳定的后足。
-
具有良好的软组织条件(例如,之前没有足/踝部手术)。
-
没有下肢神经、血管损伤。
三
术前计划
临床检查
首先,收集并仔细分析所有既往的医疗(手术)和影像资料。其次,仔细评估患者的病史,并进行具体地址有以下几个方面:疼痛,对日常活动的限制,体育运动,当前和以前的治疗。有任何禁忌症的患者应排除。必要时,在术前进行神经科或内科会诊。
常规体格检查包括仔细检查足和踝在走路和站立时有无明显的畸形、皮肤和软组织条件。患者坐位时徒手检查后足稳定性。患者站立位时评估踝部力线。
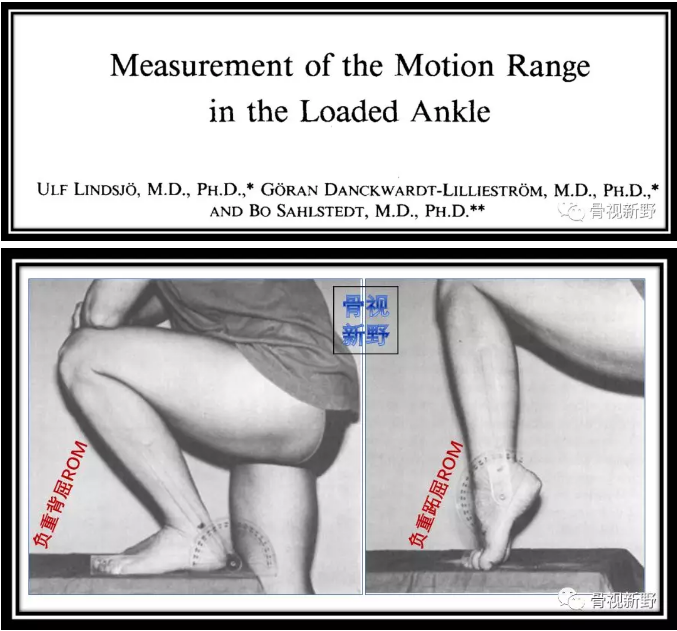
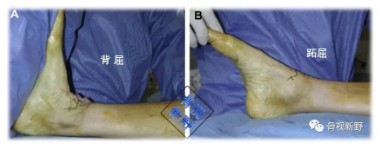
踝关节的活动范围(Range of motion,ROM)测量应在负重位下进行。将量角器沿小腿和足的外缘放置(如下图):
影像学检查
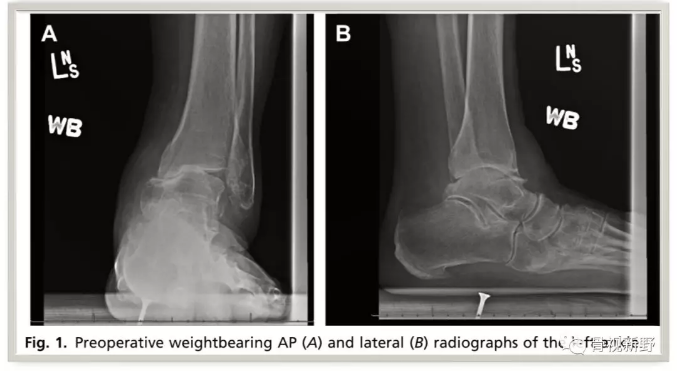
足踝部的影像学评估应使用负重位X线片,包括足部和踝部的前后位和侧视片。
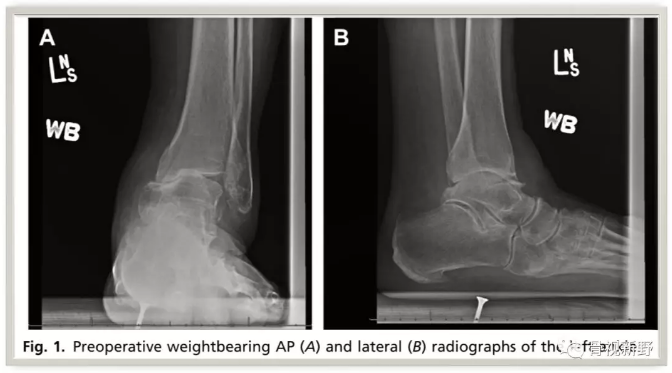
只有负重位X光片才能用于评估足、踝对线,而非承重照片经常会产生误导;此外,站立位照相技术较易标准化,术前和术后X线片的可比性较可强。
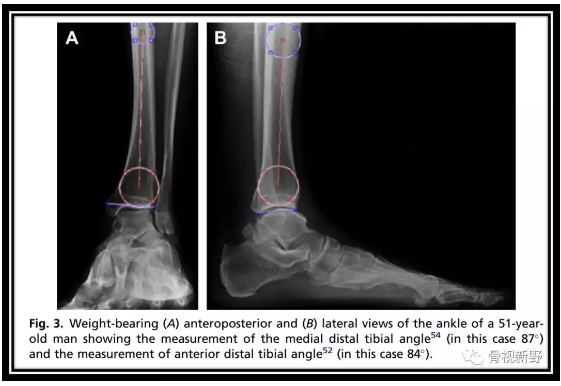
踝上对线应在冠状和矢状面上通过测量胫骨远端内侧角和胫骨远端前侧角来评估(如图):
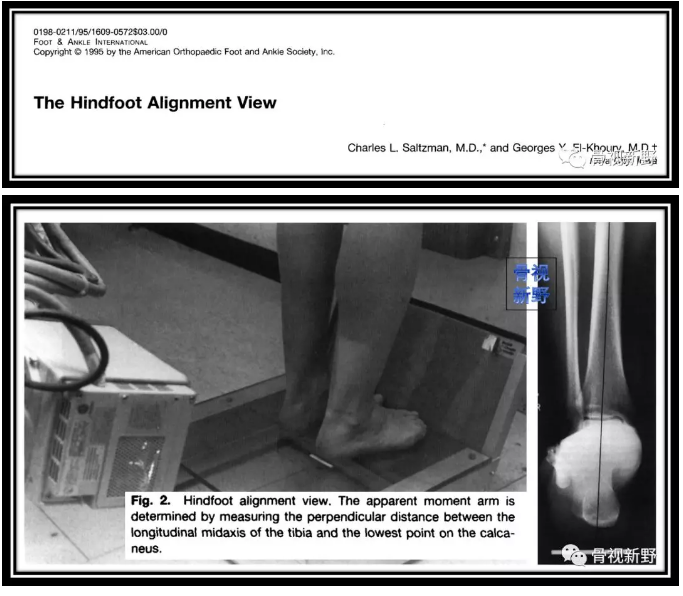
Saltzman位照片可用于评估踝下对线(如下图):
单光子CT(SPECT)可能有助于评估形态变化和生物力学活动;但不建议对踝关节OA患者进行常规MRI检查。但MRI可能有助于评估韧带和肌腱损伤或形态变化;并能评估距骨或胫骨缺血性坏死的定位和程度。
四
TAR假体
(以HINTEGRA 假体置换为例)
HINTEGRA假体
HINTEGRA:
HINTEGRA假体是一种非限制性、3组件系统。可提供高水平内/外翻稳定性。有Hintermann (Basel, Switzerland)于2000年设计研发(如下图):

◇HINTEGRA不同代次踞骨假体(A\B\C分别为第一、二、三代产品的下面观):

五
TAR手术流程
1、切口及显露
-
体位:仰卧,大腿止血带;髂托固定下肢于旋转中立位。
-
-
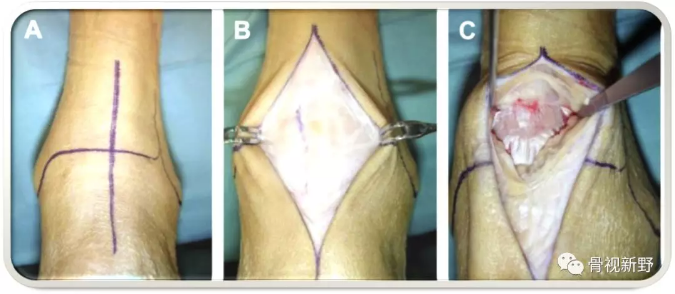
自踝关节上方约7cm处开始作标准的踝前纵行切口(10–14 cm) ,沿踇长伸肌腱(EHL)向下达距舟关节;沿EHL外侧缘纵行切开伸肌支持带。应注意保护足背内侧皮神经(可能由外向内跨越切口远端);
-
特别应注意识别并保护踝关节附近的血管神经束,一般在EHL肌腱的内侧深面;或在EHL与趾长伸肌腱之间!。
-
拉钩将血管神经束、连同EHL、趾长伸肌腱牵向外侧;胫前肌腱牵向内侧。
-
在胫前肌内侧进行所有的解剖分离,避免损伤胫前腱鞘,保持胫前肌腱始终在腱鞘中。
-
切开踝关节囊,从胫骨和距骨附着处作锐性解剖以充分暴露踝关节。
-
咬除骨赘,特别是胫骨前外侧及踞骨颈上方的骨赘,但注意不要破坏骨皮质。
-
首先,胫骨导向器按以下解剖标志对齐:
近端参照:胫骨结节或胫骨前嵴(下肢明显畸形者);
远端参照:胫距关节前缘中心。
-
要注意胫骨远端穹窿2°- 4°的天然坡度。
-
在最后的矢状面、冠状面调整完成后,胫骨截骨模块的近端部分应以2枚销钉固定。
-
然后,调整截骨高度,通常不超过胫骨穹窿顶的2-3mm。
-
有踝关节内翻畸形的,应适当多截;而踝关节有外翻畸形或韧带源性松弛者则应适当少截。
-
有明显的韧带松弛,建议骨切除较少。
-
旋转调整时,胫骨切骨模块的内侧面应平行于距骨的内侧面。 这可于避免术中摆距造成的踝关节骨折。
-
当胫骨截骨模块调整并固定好后,将胫骨切骨导向器放入截骨模块中。通过切骨槽进行切骨,注意避免摆锯对踝部的任何意外损伤。
-
( 据报道,医源性踝部olar骨折是术中常见的并发症,发生率高达10%。因此,建议截骨前预先钻孔)。
-
当胫骨摆锯截骨后,应使用往复锯完成最终的切骨,特别是内侧垂直切骨。
-
清理后关节囊,必要时切除骨化块。
-
标尺测量,确定胫骨侧假体尺寸。(如胫骨前缘介于两各刻度之间,应选择大号)。

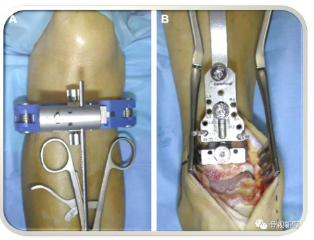
2、胫骨侧准备
-
首先,将距骨切骨模块插入胫骨切骨块中。
-
将距骨切骨模块尽可能地向远侧移动,以保持踝关节韧带的适当紧张度。
-
将足置于中立位时,用2枚销钉固定距骨截骨模块于踞骨上。
-
用摆锯通过截骨槽进行踞骨顶的截骨。
-
将胫骨和距骨截骨导向器全部取下;并使用Hintermann拉钩暴露关节。
-
为了达到生理活动范围(特别是背屈),进行后部清理,直到看见脂肪组织和肌腱结构为止。
-
将12毫米厚的垫片插入关节间隙。该测量值对应于胫骨、距骨假体和衬垫的总厚度(衬垫的最小厚度为5毫米)。
-
足、踝保持中立的情况下作如下几方面的检查:
-
当垫片无法插入时,应检查后关节囊残余的挛缩,必要时进行松解。否则,应进行额外的截骨(大多数情况时胫骨侧的再截)。
-
如果后足对线不合适,应分析畸形的原因。只有在可以排除相关畸形(例如,足跟处于外翻或内翻位置)的情况下,才应进行矫正性切骨。矫正性截骨可解决成角问题。
-
如存在明显的韧带性不稳定,可以使用较厚的衬垫来增加稳定性。当仍无法达到理想的稳定性时,松解对侧韧带或进行松弛侧的韧带重建。韧带重建术应在假体植入后进行(并且不稳定仍然存在的情况下)。
-
距骨内侧面用作确定距骨截骨模块尺寸的参照面,一般踞骨内侧切骨2mmm。
-
距骨组件的尺寸不应与先前确定的胫骨假体的尺寸相差超过1个尺寸。
-
最后的距骨切骨导向器由短钉固定。
-
用摆动锯进行距骨后部截骨,然后进行内侧和外侧截骨。通过前方截骨槽进行距骨前方的截骨。
-
当距骨几面经截骨槽切骨后,移除切骨模块,用骨刀完成最后的截骨。应使用咬骨钳清理内侧和外侧槽,如有必要,清除剩余的骨化块和后关节囊。
-
检查胫骨和距骨截骨表面是否有骨囊肿,如有,必须小心刮除,并用前述的截下的松质骨填充。
-
截骨面的硬化区域应使用2.0毫米钻头钻孔。试模用于最后处理距骨前表面;并用4.5毫米钻头经试模孔钻两个孔,用于距骨桩的最后插入。
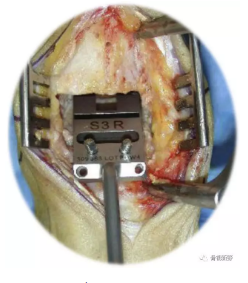
3、距骨侧准备
(1)截骨量是否合适?
(2)后足对线如何?
(3)稳定性如何?
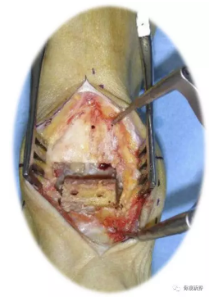
4、截骨面的处理
-
胫骨试模插入,应紧贴内踝和胫骨前面。必要时,用摆锯或咬骨钳进行胫骨前面的光滑处理。
-
当两个金属试模均插入后,则放置5毫米试模垫,并去掉拉钩等器械, 检查软组织张力,如果需要,可以使用较厚的试模垫(7或9毫米)。
-
在3个组件就位后,透视验证各组件位置和对位、线等。
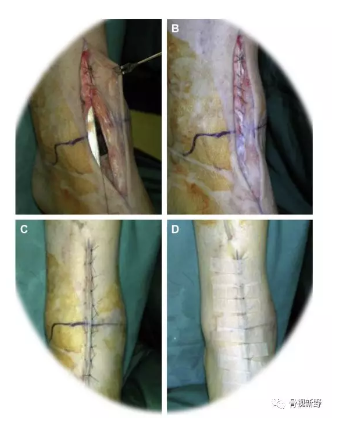
5、假体植入
踞骨组件是压配型假体,通过特殊的打压器和骨锤敲击崁入踞骨,再将2枚钉拧入踞骨预先钻孔内;胫骨组件沿内踝植入,假体罩应与胫骨下端前缘适当接触;插入与踞骨假体相同尺寸的衬垫。
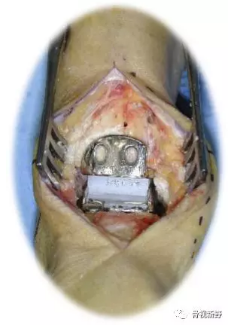
拿掉拉钩等器械,检查踝关节的稳定性和活动度。
如果假体的初始稳定性足够,通常不建议在胫骨或距骨侧假体进行螺钉固定。
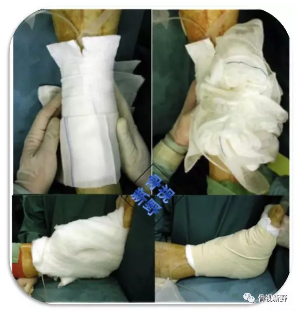
透视检查假体位置;如有剩余的骨碎片或骨赘,应取除,以避免将来疼痛或运动范围限制。伤口逐层缝合,放置引流(非负压吸引的普通引流)。
用柔软的敷料包扎伤口,避免任何压迫,以免影响伤口愈合。
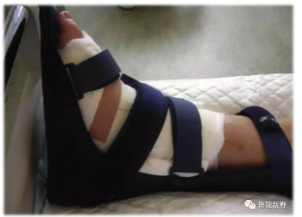
支具将足踝固定于中立位
六
TAR术后处理
术后随访和评估
1、随访
术后第一次随访:临床和放射学的随访是在6-8周,检查软组织的愈合,包括皮肤和骨/假肢的界面及假体位置。
其它临床和放射学随访时间分别是术后4月、1年,然后每年一次。
2、临床评估
为了对临床结果进行适当的分析,以下参数/评数可供量化分析:
(1)ROM(测量方法见前述)。
(2)疼痛缓解评分:术后疼痛缓解程度根据直观模拟尺度(VAS)的0分(无疼痛)到10分(最大疼痛)来评估。
(3)功能评估:根据美国骨科足踝协会(AOFAS)的后足评分进行评估[Pinsker E 2011];SF-36 问卷调查可评估TAR术后对日常生活的影响程度[Pinsker E 1990]。
(4)运动评分:根据 Valderrabano 评分系统的0、1、2、3、4级进行评分 [Valderrabano V 2006]。
(5)步态评分:参见[Horisberger M 2009]。
3、放射学评估
以负重位X光片进行放射学评估;用Saltzman位片评估术后后足对位线[Saltzman CL 1995;Frigg A 2010]。
-
假体位置:分别以以下角度值进行标准化评估:
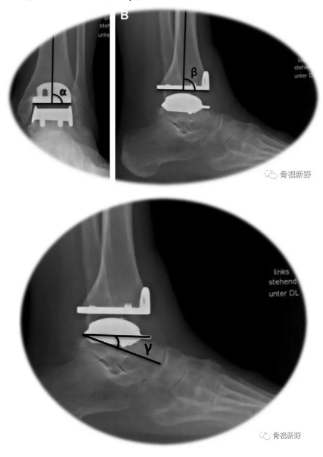
-
异位骨化:异位骨化跟据改良的Brooker分级 [Choi WJ 2011]:
0级:没有异位骨化;
I级:软组织内骨岛;
II级:来自胫骨或距骨的骨刺,使后关节间隙减小了50%以内;
III级:来自胫骨或距骨的骨刺,使后关节间隙减小50%以上;
Ⅳ级:胫骨和距骨之间骨桥形成。
-
松动:
(1)胫骨侧假体松动:胫骨侧假体位置相对于胫骨长轴有超过2°的改变,或在正、侧位X光片看到渐进性的超过2mm的透亮线,可判定松动。
(2)踞骨侧假体松动:踞骨侧假体下沉超过5mm,或假体位置相对于距舟关节顶至跟骨结节连线改变超过5°,可判定松动。
由于假体设计及位置改变判定的难度问题,对高度怀疑松动者可进行CT或单光子CT(SPECT)。
七
术后康复
1、早期康复:
术后第二天取下支具并更换敷料。开始进行促进血液回流和主动运动的物理治疗。足部气动静脉泵有利减轻肿胀。
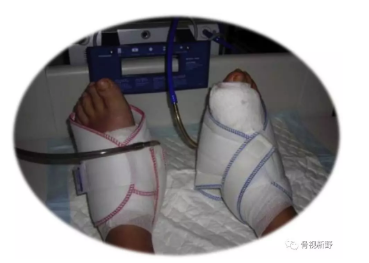
在最初的4周内应避免主动背伸,以确保伸肌支持带的适当愈合。第一跖趾关节的主动和被动动员可能会促进静脉血流,具有减轻水肿和预防血栓的作用。
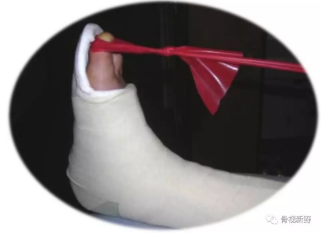
2、抗凝:
所有患者均接受皮下低分子量肝素注射以预防血栓,首发,术前12小时,术后每天持续6周。
3、制动及后期康复:
伤口条件允许的话(干燥伤口,无分泌物),足踝应用一个可行走支具或石膏继续制动6-8周;如同时进行了截骨矫形或邻近关节融合等手术,则制动时间更长。
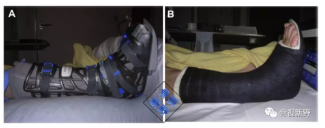
允许负重,额外截骨矫形术者除外。支具(石膏)拆除后,继续进行康复训练,包括主、被动踝关节运动,拉伸和加强肱三头肌和本体感受运动。对于持续肿胀的患者,还可使用弹力袜。
4、运动限制:
本文来源:骨视新野
如果你想把你的临床诊断,治疗经验,与更多的骨科同道交流分享,让更多的人看见你,更多的人获益,欢迎投稿给我们!医无止境,我们的每一份付出都会以另一种方式被这个世界铭记。投稿邮箱:sherry.hu@haoyishu.org