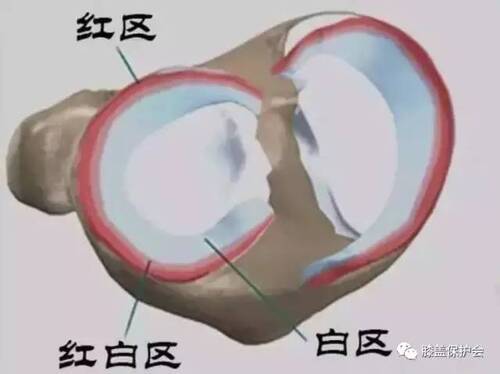
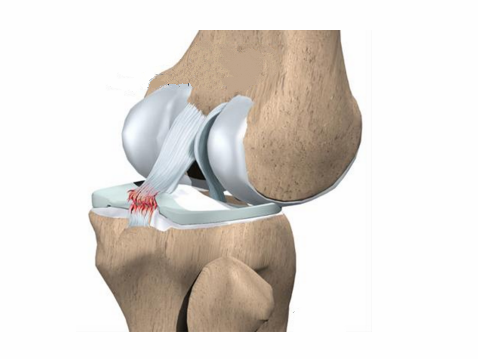
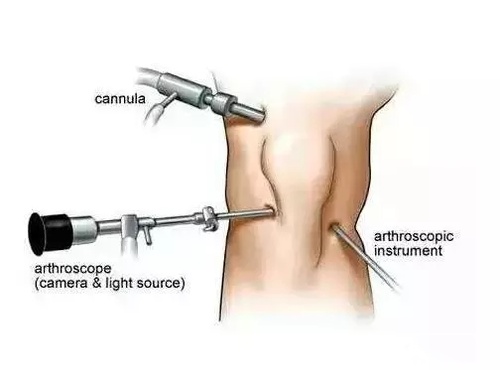
术式比较
既往多项研究已观察到,与单纯关节镜下Bankart修复术相比,增加remplissage术可降低复发性肩关节前向不稳的发生率,尤其在存在啮合性Hill-Sachs损伤的情况下。然而,关于关节镜下Bankart修复联合remplissage术对肩关节外旋功能的影响,并与单纯关节镜下Bankart修复术及Latarjet手术进行比较的研究报道较少。
一项包含27项研究的荟萃分析对这3种术式(Bankart修复+remplissage术组378例,单纯Bankart修复组824例,Latarjet组898例)进行了比较,结果发现,联合remplissage术组的外旋受限程度最大(平均,9.3°),单纯Bankart修复组居中(平均,6.8°),Latarjet组受限最小(平均,0.8°)。然而,与联合remplissage术组相比,单纯Bankart修复组再次脱位的风险更高(OR,6.67;p = 0.04);与联合remplissage术组相比,Latarjet组的再次手术风险更高(OR,6.25;p = 0.02)。
FBGT与Latarjet 疗效对比
盂肱关节不稳的争议点之一在于,何时处理关节盂骨缺损。关于是否需要植骨的骨缺损阈值上,目前仍缺乏共识。同时,在存在骨缺损的患者中,鲜有研究对游离骨块移植(FBGT)与开放性Latarjet手术的中长期疗效进行比较。
在一项前瞻性随机对照试验(RCT)中,纳入了60例关节盂骨缺损均 > 15% 的患者,按1:1比例随机分配至FBGT组与Latarjet组,并随访5年后发现,两组间WOSI评分无差异(p = 0.529):FBGT组为221分,Latarjet组为201分。次要临床结局(包括Rowe评分、主观肩关节值及VAS疼痛评分)亦无差异。FBGT与Latarjet术后复发性不稳的患者数量相似:FBGT有3例,Latarjet有1例。该研究还表明,术后5年时,FBGT组的内旋功能优于Latarjet组(FBGT组内旋可达T6 ± 2个椎体,而Latarjet组为T9 ± 3个椎体)(p = 0.004)。
预后
对于复发性前向不稳的高危群体,尤其是年轻运动员以及接触性水平的运动员,一直是关注的焦点。
近期一项荟萃分析比较了因肩关节前向不稳接受初次关节镜下Bankart修复术的年轻接触性运动员与非接触性运动员(平均年龄为23.3岁),术后随访发现,在平均55个月的随访中,接触性运动员的重返运动率(79%)与非接触性运动员(91%)相似(p = 0.079),重返伤前运动水平的比率(接触性运动员71%,非接触性运动员79%)亦相似(p = 0.201)。然而,接触性运动员在关节镜下Bankart修复术后再脱位的发生率(17%)显著高于非接触性运动员(8%)(p = 0.023)。该研究提示,对于接触性运动员,在关节镜下Bankart修复术联合remplissage术可能具有保护效应,以降低术后再脱位风险。
一项多中心、双盲RCT在中期随访时评估了remplissage术的保护效应,比较了单纯Bankart修复与Bankart修复联合remplissage术。纳入标准为存在肩关节前向不稳、啮合性Hill-Sachs损伤且关节盂缺损 < 15% 的患者。共计102例患者被随机分组,其中50例纳入单纯Bankart修复组,52例纳入Bankart修复联合remplissage术组。单纯Bankart修复组的失败率为22%(11/50),联合remplissage术组为8%(4/52)。因此,对于关节盂前缘骨缺损 < 15% 的患者,与单纯关节镜下Bankart修复术相比,增加remplissage术可降低失败率及再手术率。(扩展阅读:肩关节不稳中“on-track”和“off-track”是什么意思?)
尽管肩袖修补越来越微创化,但其术后疼痛仍然影响恢复及预后。氨甲环酸(TXA)与地塞米松的联合应用此前已在髋、膝关节置换术中显示出良好效果,该组合可改善患者恢复质量(以恢复质量15 [QoR-15] 问卷评估)。一项双盲RCT纳入了96例关节镜下肩袖修补患者,比较了对照组(生理盐水)、单纯静脉注射TXA组及TXA联合地塞米松组,术前及术后24小时的主观感受。研究发现,三组间QoR-15评分无显著差异:对照组127.0分,TXA组125.0分,TXA联合地塞米松组132.0分。各组间VAS疼痛评分无差异,提示TXA与地塞米松可能无法改善接受关节镜下肩袖修复术患者的术后恢复或疼痛。
术后僵硬是肩袖修复术后公认的风险。持续性僵硬对疼痛、功能及患者满意度均有不利影响。为评估预防性肩袖间隙松解的作用,一项随机单盲前瞻性试验纳入了83例患者,比较了单纯肩袖修复与肩袖修复联合肩袖间隙松解的患者。术后至少随访2年时,两组间在外旋(均数差,5.05°;p = 0.100)、前屈(均数差,-1.54°;p = 0.810)或内旋(p = 0.990)方面均无差异。此外,两组间在疼痛VAS、ASES评分或并发症发生率方面亦无差异。然而,需注意该研究可能因12例患者失访而检验效能不足。(扩展阅读:手术理念|肩袖间隙的妙用)
改善肩袖修复术后愈合率的策略仍是研究热点,生物增强技术是其中一种手段。
由于涉及确定正确的生物增强物、确保充足血供、宿主细胞反应性以及生物增强物的递送方法等多种因素,优化肩袖修复术后的生物环境仍是一项挑战。在一项随机双盲临床试验中,120例接受标准化关节镜下肩袖修复术的患者被分配为:骨髓刺激(BMS)组、足印区去皮质组。术后至少随访2年时,两组间ASES评分无差异(p = 0.498):BMS组为89.2分,去皮质组为87.8分。与去皮质组相比,BMS组在术后24个月时,通过磁共振成像(MRI)评估的肩袖完整性更优(不完全愈合率,33.9% vs 54.7%;p = 0.029),外展肌力亦更强(8.7 ± 3.2 kg vs 7.4 ± 3.3 kg;p = 0.031)。
在动物模型中,真皮成纤维细胞在肩袖修复愈合的骨-腱界面显示出与肌腱细胞相似的胶原合成能力。一项前瞻性RCT纳入了86例患者,旨在比较两组结局:一组在关节镜下肩袖修复术后于骨-腱界面注射自体真皮成纤维细胞,另一组仅行修复术。肩袖修复技术为标准化操作,术后6个月时,MRI显示自体真皮成纤维细胞组的再撕裂率(5.6%)显著低于无成纤维细胞组(24.3%)(p = 0.025)。然而,在术后6个月及12个月时,其他患者报告结局评分在两组间未显示差异。
-END-
声明:本文转载自<Arthroscopy>,部分内容整理自网络,版权归原作者所有,仅用于学习交流,如有侵权请联系删除