心房颤动(AF)与急性冠脉综合征(ACS)是常见的心血管疾病,二者都可导致血栓形成而引发严重的临床后果。所以,在AF合并ACS的患者中,抗凝治疗是重要的一环。
研究发现,25%~35%的AF患者合并冠状动脉疾病,而近期接受经皮冠状动脉介入治疗(PCI)的患者中约有10%合并AF。正是因为两种疾病的合并存在,其抗凝治疗策略的制定会更为复杂,对于患者的治疗和管理也需要更加谨慎。一方面,需要防止由于AF引起的血栓栓塞和卒中;另一方面,又需要预防冠脉病变引起的血栓形成和心肌梗死。
因此,抗凝和抗血小板治疗的选择和策略需要综合考虑患者的卒中风险、出血风险、冠脉病变情况、是否需要冠脉介入治疗等多种因素。一般而言,AF合并ACS的抗栓治疗有常见的四种方案(抗血小板药物或抗凝药物单药方案、抗血小板药物+抗凝药物双联方案、抗血小板药物双联方案、三联抗栓方案),但具体的选择需要进行详细的病情和个体化评估。
在选择治疗药物时,需要综合考虑患者的卒中(CHA2DS2-VASc评分)和出血(HAS-BLED评分)风险,并根据ACS的具体疾病病情和PCI的实施情况选择抗栓治疗方案,药物选用流程详见图1。
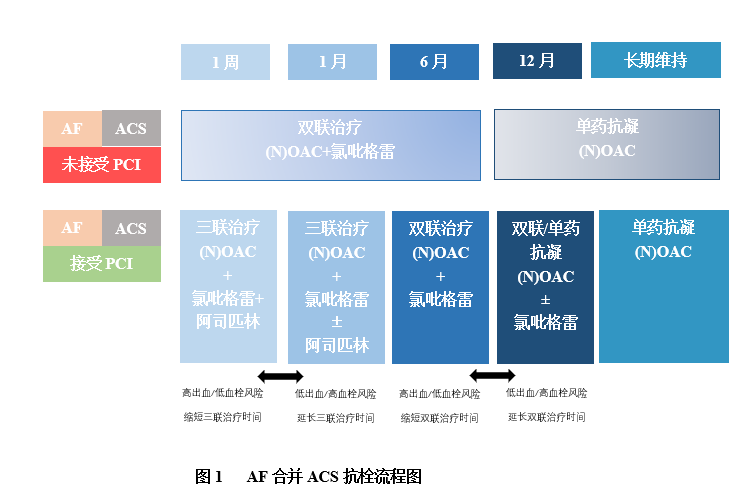
AF:心房颤动,ACS:急性冠脉综合征,PCI:经皮冠状动脉介入术,(N)OAC:(新型)口服抗凝药
需要注意的是,一般情况下对于AF合并ACS的患者建议使用全剂量口服抗凝药。此外,适合使用NOAC的AF患者联合抗板治疗时优先选用NOAC而不是华法林。而对于需要接受PCI治疗的患者来说,如果支架内血栓风险低,或出血风险相对更高,则无论支架类型,推荐早期(一周内)停用阿司匹林,联合口服抗凝药物和P2Y12抑制剂(优选氯吡格雷)抗栓治疗一年。
还需要注意的是,目前的证据表明,以华法林为基础的双联方案(VKA+P2Y12抑制剂)与三联方案(VKA+P2Y12抑制剂+阿司匹林)相比,可显著减少大出血发生而不增加血栓栓塞事件,但对血栓风险高而出血风险低的PCI术后AF患者,短期(1周<用药时长<1个月)的三联方案也是合理的。
此外,双联方案[NOAC+P2Y12抑制剂]安全性优于、疗效不逊于三联方案[NOAC+P2Y12抑制剂+阿司匹林],但对血栓风险高而出血风险低的PCI术后AF患者,短期(1周<用药时长<1个月)的三联方案也是合理的。联合方案中,抗凝药优选NOAC,而抗血小板药物替格瑞洛和普拉格雷可能会增加大出血的风险,故优选氯吡格雷。而对胃肠道出血风险高的患者,联合质子泵抑制剂(PPI)治疗是合理的。
1. 明确房颤和急性冠脉综合征同时存在时,抗凝治疗的复杂性。这两种病症都有血栓形成的风险,需要慎重考虑抗凝策略。
2. 掌握抗凝药物的选择,例如新型口服抗凝药(NOACs),它们有较低的出血风险和无需定期监测的优点。
3. 注意到对于接受P2Y12抑制剂抗血小板治疗的患者,“三联”治疗(抗凝药物、阿司匹林、P2Y12抑制剂)可以显著降低血栓事件的风险,但同时也会增加出血风险。
4. 把握抗凝治疗的时机,抗凝药物应在冠状动脉介入治疗(PCI)后尽早使用,以减少心肌梗死和死亡的风险。
作者:广东省人民医院 广东省心血管病研究所 代畅
审校:广东省人民医院 广东省心血管病研究所 刘洋
-END-
声明:本文转载于<中国医学论坛报今日循环>,仅用于学习交流,版权归原作者所有。