
肥厚型心肌病是临床上并不十分少见的一种疾病,但因病因及发病机制尚未完全阐明,因此在治疗方面十分棘手。最近,我在工作中遇到一位肥厚型心肌病患者,请您来帮我判断一下,她是否存在左室流出道梗阻?
病例简介
患者女性,58岁。
主诉:间断胸背痛1年。
现病史:患者于入院前1年,无明显诱因间断出现胸痛,伴背痛,无头痛、头晕、黑朦、晕厥,无胸闷、胸痛,症状持续约1小时缓解,至外院就诊,查心脏彩超示“室间隔厚度15mm,左室后壁厚度9mm,左室射血分数60%”,具体治疗不详。近期患者自觉上述症状较前加重,发作较前频繁,遂至我院门诊就诊,为进一步诊治收入院。
既往史:否认其他疾病史。
家族史:否认心血管疾病家族史。
查体:T 36.3℃,P 65次/分,R 14次/分,Bp 120/80mmHg,平卧位,神清,语利,双肺呼吸音清,未闻及干湿性啰音,心音有力,心律齐,心率65次/分,二尖瓣听诊区可闻及Ⅲ/6级收缩期杂音,腹平软,无压痛,双下肢无水肿。
心电图:窦性心律,完全性右束支传导阻滞,左室高电压,心率65次/分。
心脏彩超:LA 41mm,LV 45mm,LVEF 62%,PASP 30mmHg,左室壁非对称性增厚,室间隔中部心肌最厚达21mm,左室流出道流速略快2.1m/s,二尖瓣前叶收缩期前向运动,心尖段心肌最厚达17mm,E/A<0.8,室间隔侧e=3.7cm/s,左室侧壁侧e=4.2cm/s,平均E/e=17.4。肥厚型心肌病(轻度梗阻型),二尖瓣、三尖瓣轻度反流,左室舒张功能减低(图1)。
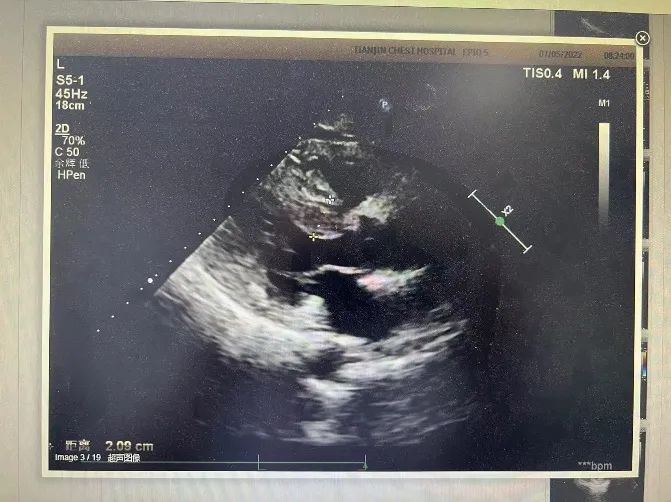
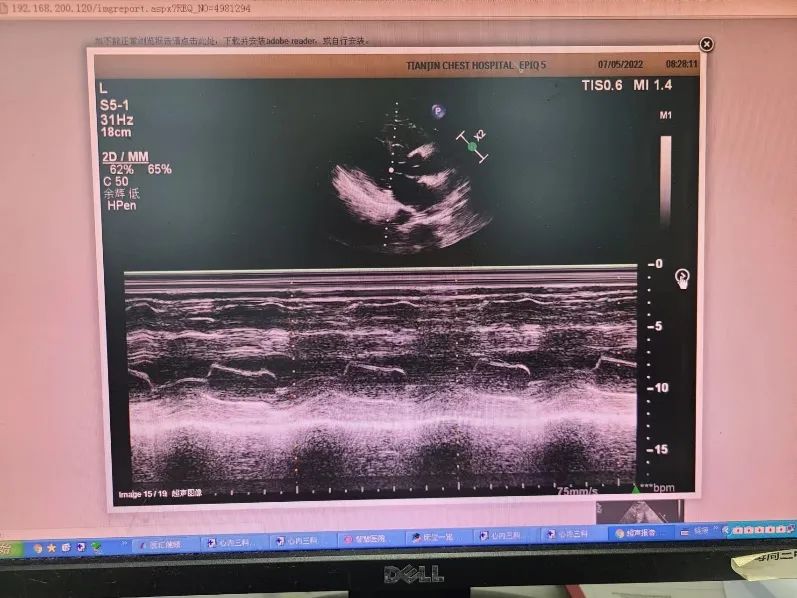
图1 室间隔最厚处21mm(左)
二尖瓣收缩期前向运动,SAM征(右)
实验室检查:血常规、凝血功能、电解质、肾功能、肝功能、血脂、血糖、心肌酶基本正常,超敏肌钙蛋白0.02ng/ml↑(正常值0~0.01ng/ml),BNP 900pg/ml↑(正常值0~100 pg/ml)。↓
初步诊断:
冠状动脉粥样硬化性心脏病?
急性冠脉综合征?
肥厚型梗阻性心肌病
舒张性心力衰竭
心功能Ⅱ-Ⅲ级(NYHA)
心律失常
完全性右束支传导阻滞
根据患者存在心肌肥厚及左室流出道梗阻,她起始接受了琥珀酸美托洛尔缓释片47.5mg/d治疗,但转天患者血压及心率明显下降,随后将药物滴定至琥珀酸美托洛尔11.875mg/d。入院查的holter结果如下(图2),holter未见恶性心律失常及心房颤动。
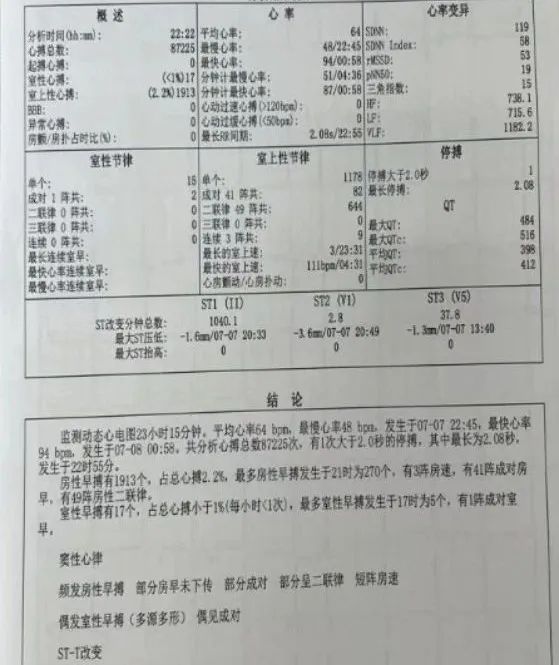
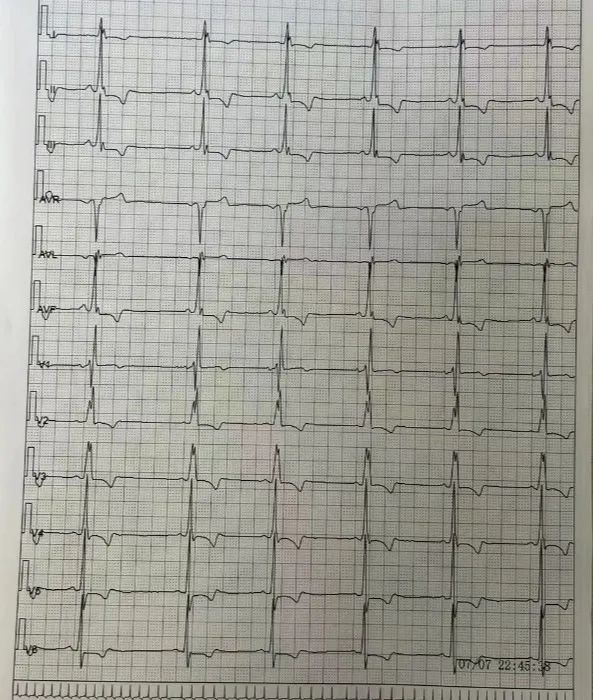
图2 入院holter
之后她接受了冠状动脉造影检查,显示为轻度动脉硬化,未见中至重度狭窄。至此,该患者的住院治疗过程结束了。您是不是觉得有点平淡无奇,实则不然,这其中有很多值得我们思考的地方。
01
患者存在心力衰竭吗?
2016年欧洲指南将心力衰竭分为射血分数减低、射血分数保留和射血分数中间值的心力衰竭,对应的左室射血分数分别为≤40%、≥50%和41~49%[1]。
射血分数减低的心力衰竭是我们在临床上最常见也是最关注的一种,也称为收缩性心力衰竭,而射血分数保留的心力衰竭是我们最容易忽视的一种,也称为舒张性心力衰竭[2]。
研究显示,超过90%的心力衰竭患者存在与左室分数无关的舒张功能障碍[3]。由此可见,舒张功能下降是在心力衰竭患者中是十分普遍的。这其实很好理解,心肌细胞在复极的最后一步是激活Na+-K+-ATP泵,将Na+离子转运到细胞外,将K+离子转运回细胞内,期间需要消耗能量,所以任何造成心肌能量供应不足或消耗过多的情况都会首先影响复极过程。
目前舒张性心力衰竭主要通过临床症状、超声心动图和BNP/NT-proBNP诊断[2]。我们根据该患者的临床表现逐一分析一下(黑体字表示舒张性心力衰竭诊断标准,红字为该患者实际情况):
(1)心力衰竭症状:呼吸困难和液体潴留(无)。
(2)二尖瓣E/A比值:E/A比值≤0.8,且E峰≤50cm/s(E/A比值<0.8,E峰=60cm/s)。
(3)e速度:组织多普勒显示室间隔侧和左室侧壁侧的二尖瓣环运动频谱,室间隔侧e<7cm/s或侧壁侧e<10cm/s提示异常(室间隔侧e=3.7cm/s↓,侧壁侧e=4.2cm/s↓)。
(4)*平均室间隔-侧壁E/e比值:分别测量室间隔侧和侧壁侧的e值,取平均值,然后计算E/e。E/e≥15表示异常(E/e=17.4↑)。
(5)NT-proBNP/BNP:窦性心律下,NT-proBNP>220pg/ml或BNP>80pg/ml(窦性心律,BNP 900pg/ml↑);心房颤动下,NT-proBNP>660pg/ml或BNP>240pg/ml。
由此可以诊断该患者存在舒张性心力衰竭,结合她的既往病史和相关检查,考虑心肌肥厚嫌疑最大。
02
患者存在肥厚型心肌病吗?
(黑体字表示肥厚型心肌病诊断标准,红字为该患者实际情况)
肥厚型心肌病是一种主要通过超声心动图诊断的心肌疾病,主要表现为室间隔或左心室壁厚度≥15mm(室间隔最厚21mm,心尖部最厚17mm),或者有明确家族史者厚度≥13mm(否认家族史),通常不伴有左心室腔的扩大(无扩大,左室舒末径45mm),但需排除负荷增加如高血压、主动脉瓣狭窄和先天性主动脉瓣下隔膜等引起的左心室壁增厚(无上述疾病)。
另外,肥厚心肌病者的心肌肥厚多为为非对称性(室间隔厚度/左室后壁厚度>1.3),但少部分患者为向心性肥厚(图3)[4-6]。由此可以诊断该患者为肥厚型心肌病。
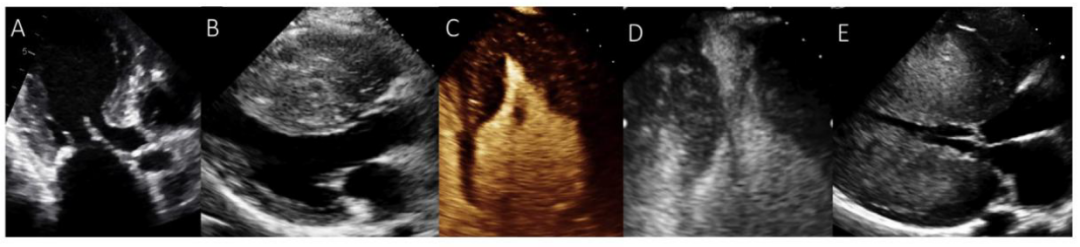
图3 肥厚型心肌病的不同表现
A 室间隔基底部肥厚,室间隔呈S型;B 室间隔整体肥厚,凸向心腔;C 心尖部肥厚;D 室间隔中部增厚;E 向心性肥厚,室间隔与左室游离壁均增厚
(黑体字表示肥厚型心肌病诊断标准,红字为该患者实际情况)
根据超声心动图时测定的左心室流出道与主动脉峰值压力阶差(LVOTG),可以将肥厚型心肌病分为梗阻性(占30~35%)、非梗阻性(占30%)和隐匿梗阻性(占30~35%)3种类型[4-6]。
(1)梗阻性:静息LVOTG≥30mmHg。
(2)隐匿梗阻性:静息LVOTG正常,负荷运动时LVOTG≥30mmHg(可能,根据左室流出道最快血流估测LVOTG=16mmHg)。
(3)非梗阻性:静息或负荷时LVOTG均<30mmHg(可能,根据左室流出道最快血流估测LVOTG=16mmHg)。
为了进一步评估是否存在左室流出道梗阻,患者在进行完冠脉造影后接受了左室压力阶差测定,发现压力阶差约10mmHg。
根据肥厚型心肌病分类,将近75%的患者存在左室流出道梗阻,因此进行运动或用药后的超声心动图检查尤为重要,而不能仅凭室间隔肥厚或SAM征判断。但遗憾地是,该患者未排除隐匿梗阻性可能。
03
左室流出道梗阻有何临床意义?
静息LVOTG≥30mmHg与增加心脏性猝死和进展为Ⅲ~Ⅳ级心力衰竭⻛险相关。而静息或负荷时LVOTG≥50mmHg作为行侵入性治疗(植入永久起搏器、经皮室间隔心肌消融术或外科室间隔心肌切除术)的阈值。另外,针对是否存在左室流出道梗阻,其药物治疗方案也是不同的[4-5]。
(1)无论是否存在左室流出道梗阻,β受体阻滞剂是首选药物,如β受体阻滞剂无效或不耐受,可选择非二氢吡啶类钙拮抗剂(I类推荐)。
(2)无左室流出道梗阻,如存在心力衰竭症状或体征,加用口服利尿剂是合理的(Ⅱa类推荐),但如果存在流出道梗阻,谨慎使用低剂量口服利尿剂(Ⅱb类推荐)。
(3)无左室流出道梗阻,如存在心力衰竭症状或体征,加用⾎管紧张素转换酶抑制剂和血管紧张素受体有效性尚未得到充分证实(Ⅱb类推荐),但如果存在流出道梗阻,停用血管扩张剂(⾎管紧张素转换酶抑制剂、血管紧张素受体、二氢吡啶类钙拮抗剂)或地高辛可能是合理的(美国为Ⅱb类推荐,我国为Ⅲ类推荐)。
只可惜这位患者血压不高,心率不快,仅能加的β受体阻滞剂量也不大,哎,可悲可叹啊!出院前,我建议患者3~6个月复查超声心动图,如果有条件可以到外院进行负荷超声心动图进一步明确是否存在左室流出道梗阻。
综上,虽然这个病例看似简单,但其中包含了很多知识,值得我们学习和思考。关于肥厚型心肌病的内容还有很多,由于篇幅原因不能全部列出,感兴趣的您可以查阅相关文献阅读。
声明:本文为原创内容,作者小可真,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有,转载需授权。













