
根分叉病变(furcation involvement,FI)是牙周炎发展到中晚期,病变波及多根牙的根分叉区,在该处出现牙周袋、附着丧失和牙槽骨破坏,可继发于牙周炎、牙髓炎和根尖周炎的病变。
多根牙的根分叉病变是牙齿脱落的风险因素,这种风险主要是由Ⅱ度至Ⅲ度根分叉病变引起的,在不改变根分叉区结构的前提下很难适当地进行根分叉区域的治疗,刮治和根面平整等基础治疗的效果并不理想。对于Ⅱ度和Ⅲ度根分叉病变,可以采用的治疗方法包括牙周非手术治疗、牙周再生治疗、根分叉改形联合隧道成形术、分根术、截根术或牙半切除术等。
牙周再生术和/或引导性组织再生术(guided tissue regenetation,GTR)对Ⅱ度根分叉病变,特别是下颌第一磨牙的Ⅱ度根分叉病变有一定的疗效,但对于Ⅲ度根分叉病变,牙周再生术的疗效欠佳,预后难以评估。因此,对于Ⅲ度根分叉病变必须使用外科手术恢复良好的解剖结构,以便可以良好自洁,否则最终必将导致牙齿的丧失。本病例是1例下颌磨牙根分叉病变经过一系列牙周治疗、维持咀嚼功能27年且牙周情况良好的病例,征得患者知情同意,并经南京大学医学院附属口腔医院伦理委员会审查通过[批准号2016NL-010(KS)],现报道如下。
1.病例报告
患者,女,63岁,2017年3月1日以“右侧后牙牙龈肿痛1周”为主诉就诊于南京大学医学院附属口腔医院牙周科。现病史:患者自述近1周右侧后牙牙龈肿痛,1周前有咬硬物史,疼痛逐渐加重,影响咀嚼,无冷热刺激痛、自发痛,未行治疗,现要求诊疗。
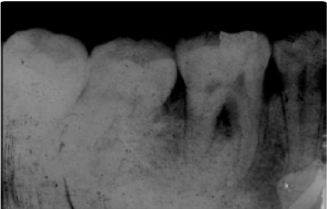
1993年因“右下后牙松动”曾于本院就诊,X线根尖片显示46牙根分叉处牙槽骨破坏,临床诊断为“46牙周炎”;经局部脓肿切开排脓,龈上洁治龈下刮治后,行44~47牙翻瓣术(图1);术后46牙恢复良好,每年维护治疗1次。20年来每天刷牙3次,使用牙线每天2次。否认夜磨牙、紧咬牙及偏侧咀嚼习惯。既往史:否认全身系统性疾病病史,否认血液病病史,否认口服抗凝血药物史,否认药物过敏史。
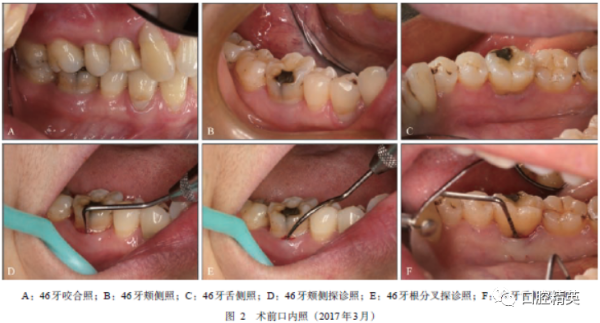
临床检查:牙列式18-28、38-48;口腔卫生状况一般,牙面可见少量色素,龈缘处可见菌斑软垢堆积,下前牙舌侧见少量龈上牙石。46牙牙合面见银汞充填物,牙合面磨耗至牙本质暴露,探诊无不适,颊侧颈部见充填物达龈下,探及悬突,颊侧牙龈暗红,肿胀呈半球形,扪及波动感,叩痛(+),松动Ⅰ度,根分叉区探诊颊侧探诊深度(periodontal depth,PD)12mm,舌侧PD8mm,根分叉表面仍有牙龈覆盖,探诊颊舌向穿通,溢脓,舌侧根分叉穹窿顶探及粗糙感,冷诊无明显不适;16牙体远中腭侧部分缺损,颊侧远中龈乳头及附着龈见椭圆形肿胀突起,扪及波动感,叩(+),松动Ⅱ度,近中颊侧PD5mm,远中颊侧PD7mm,探诊溢脓;余牙牙龈色粉红,质地坚韧,牙龈轻度退缩,探及浅牙周袋,PD1~3mm,袋内探及散在龈下结石,探诊出血(bleedingonprobing,BOP)(+)位点约10%(图2)。
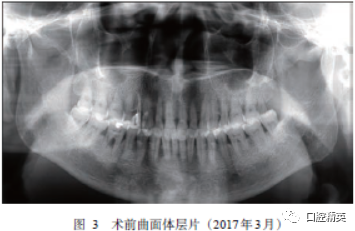
影像学检查:曲面体层片显示全口牙牙槽骨轻度水平吸收,46牙槽骨吸收达根长1/2,根分叉病变处可见大面积低密度影(患者拒绝拍摄局部X线根尖片),16牙周膜增宽至根长1/2(图3)。与24年前(1993年)影像学资料比较,46牙根分叉区域的骨组织密度降低。
诊断:1)16、46牙周脓肿;2)46牙Ⅲ度根分叉病变;3)慢性牙周炎(Ⅲ期B级)。诊断依据:1)16、46牙龈肿胀,肿胀区域靠近颊侧龈沟,可探及深牙周袋,袋内溢脓,牙齿无冷热刺激痛、自发痛,因此诊断为16、46牙周脓肿;2)46牙根分叉区探诊颊侧PD12mm,舌侧PD8mm,根分叉表面仍有牙龈覆盖,探诊颊舌向穿通,根据Hamp等对根分叉病变的分度,诊断为46牙Ⅲ度根分叉病变;3)根据2018年牙周病和植体周病国际新分类简介,PD≥6mm,垂直骨吸收≥3mm,根分叉病变Ⅱ度或Ⅲ度,可诊断为慢性牙周炎Ⅲ期;根据影像学骨丧失速度,5年丧失量小于2mm,诊断为牙周炎Ⅲ期B级。
预后判断:根分叉病变的愈合与机体其他部位伤口愈合一样,受全身及局部因素的影响;患者无全身系统性疾病及吸烟史,有强烈的治疗愿望、良好的行为控制能力、良好的教育水平及经济基础,依从性良好,以上因素对于预后都是有利条件;针对46牙局部而言,虽然46牙根柱(根柱是指牙根尚未分叉的部分,其长度为釉牙骨质界至两根分开处的距离)较短,颊面颈部有充填物,并存在悬突,舌侧根分叉穹窿处可疑龋坏,但不存在釉珠、釉突,根分叉宽度允许器械进入,评估术中能将颈部悬突去除,根分叉处龋坏可进行充填治疗。虽然局部不良因素对预后有一定影响,但通过牙周手术将不利因素去除,可建立一个便于患者自我清洁的通道,综上判断该患牙的预后良好。
治疗计划:1)16、46牙切开排脓,局部冲洗;2)急性炎症消退后,全口行系统、完善的牙周基础治疗,并评估是否存在咬合创伤;3)16牙基础治疗后评估是否需手术治疗;4)46牙评估是否行再生术或隧道成形术;5)牙周维护期治疗。
治疗过程如下。
1)基础治疗。初次治疗时,16、46牙阿替卡因局部麻醉后切开排脓,3%双氧水冲洗;2周后复诊行全口龈下刮治及根面平整术,并对患者进行口腔卫生指导;复查见口腔卫生较前明显好转,牙龈红肿逐渐减轻,临床检查见:46牙颊侧PD为10mm,舌侧PD为7mm,水平探诊颊舌向穿通,舌侧根分叉入口及穹窿顶探诊粗糙,能卡住探针疑似龋坏,叩(-),牙齿无松动。咬合检查未见明显早接触和咬合干扰。
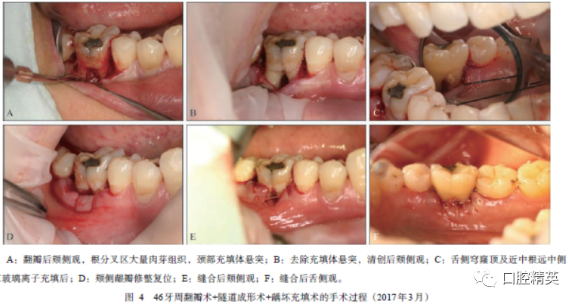
2)手术治疗。基础治疗后2周,因46牙舌侧根分叉穹窿顶探诊粗糙能卡住探针,且软组织持续炎症和探诊出血,根分叉区菌斑维护困难,于2017年3月30日行46牙周翻瓣术+46牙隧道成形术+46牙去龋充填术。术中距龈缘0.5mm做内斜切口,尽量多保留牙龈组织,翻瓣后彻底清除肉芽组织、菌斑和牙石,根面平整;因舌侧根分叉穹窿顶及近中根远中面龋坏达牙本质层,去龋后采用3M玻璃离子充填;将龈瓣根向复位,修剪颊侧组织瓣形态使其适合根分叉区,采用改良内置水平褥式缝合,将颊侧修剪的组织瓣穿过根分叉区与舌侧软组织对位缝合,其余切口做间断缝合,上牙周塞治剂(图4)。术后应用0.12%氯己定含漱液含漱2周,2周后去除牙周塞治剂并拆线,详细指导患者行严格的菌斑控制。
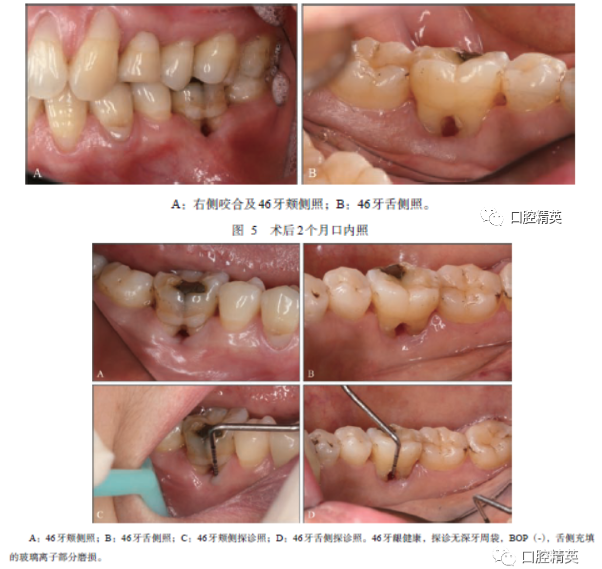
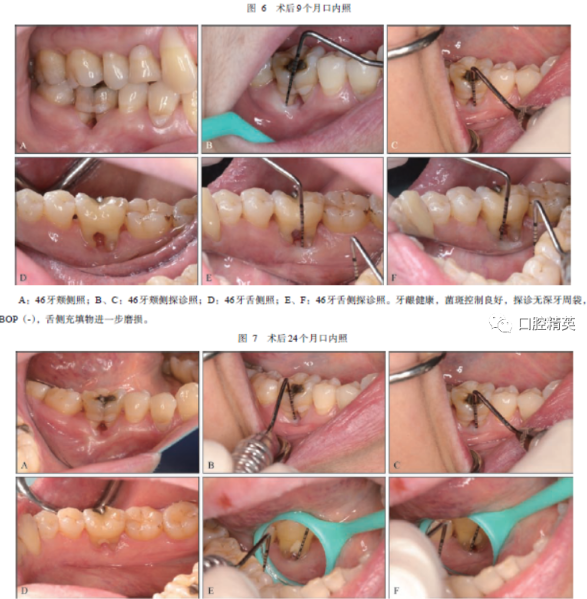
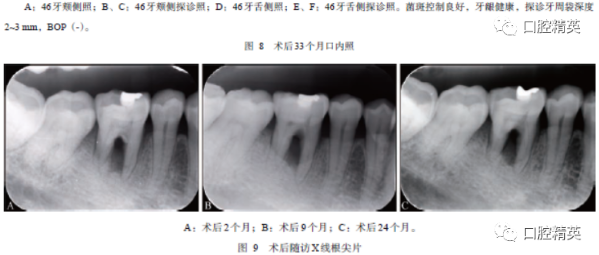
3)维护期治疗。牙周手术后2个月复诊,牙龈位置与术前相比明显退缩(图5);术后9个月(图6)、24个月(图7)、33个月(图8)复诊,牙龈退缩、探诊深度变浅及临床附着丧失无明显变化。影像学资料显示(图9),术后2年牙槽骨位置稳定,骨密度未见明显下降,疗效稳定。术后2年46牙根分叉穹窿处充填材料逐步磨损,后采用光固化树脂重新充填,维护期使用多乐氟进行防龋和预防牙本质敏感,患牙在维护期内均无冷热刺激不适,根分叉区在使用牙间隙刷进行清洁过程中无不适。
2.讨论
根分叉病变的诊治中,病因分析至关重要,发现病因并消除致病因素,才有可能获得相对肯定的疗效。本病例是1例典型的多根牙的根分叉病变,患者2017年就诊时,46牙为牙周脓肿;影像学资料可见46牙有水平型骨吸收及近中根的垂直型骨吸收,根分叉区低密度影。对比24年前的影像资料,46牙有进一步骨吸收,根分叉低密度影像范围变大,但进展速度相对较慢。
患者自1993年行44~47牙区翻瓣术后,坚持每年1次的牙周维护治疗,患者虽没有血液疾病、糖尿病、高血压等全身性疾病及吸烟、剔牙、偏侧咀嚼等不良行为影响因素,但局部促进因素的存在即可导致根分叉疾病的进展。早发现、早去除局部促进因素能获得更好的疗效,在诊疗过程中也应避免医源性局部促进因素的发生。
菌斑堆积是根分叉病变形成的主要原因,但各种解剖形态因素被认为是导致根分叉侵犯的危险因素,包括根柱长度、根分叉宽度、根面凹陷的存在、釉珠、釉突等;牙周治疗效果下降的另外的风险因素包括龋齿、充填体悬突、咬合应力集中以及副根管等。根柱较短者容易受到炎症侵犯,而根柱长者相对不易发生根分叉病变,根面凹陷或龋的存在促进了菌斑的堆积,并使治疗器械或牙齿清洁工具难以将菌斑彻底清除。
本病例中46牙根柱较短,颊面颈部有充填物,并存在悬突,翻瓣后发现46牙舌侧根分叉穹窿处有龋坏,分析这些原因会导致菌斑更易滞留于46牙根分叉区,同时增加牙周非手术治疗的难度,使得病变进一步进展。咬合应力集中,也是根分叉病变发展的一个重要促进因素。本病例临床检查未见明显的咬合高点和咬合干扰,但牙合面存在一定程度的磨耗,颊侧颈部楔状缺损充填体已达龈下,分析在疾病进展过程中,可能在某一个阶段存在应力集中的可能。
根分叉区域的探查和治疗技术敏感性较高,在一定程度上影响了根分叉病变的预后。本病例在病史追溯中获悉,患者在牙周维护阶段大多接受的是非牙周专科医生或仅仅是洁牙员进行的龈上洁治术,提示龈下的维护可能不充分,也未能早期发现舌侧穹窿顶的龋坏和颊侧充填体的悬突。因此患者虽定期进行牙周维护,但不排除根分叉处有菌斑牙石的残留,当清创不彻底时,深层牙石的残留易导致炎症进展,而龈缘区由于良好的自我菌斑控制及定期的专业维护,炎症相对较轻,组织质地较致密,牙周袋深部的感染不易排出,最终形成脓肿。
通过临床及影像学检查,根据Hamp等根分叉破坏的水平探诊程度分度,46牙根分叉区骨质已有“贯通性”破坏,探针可通畅,诊断为46牙Ⅲ度根分叉病变。根据现有研究,Ⅲ度根分叉病变尚无法通过GTR的方式来获得完全的再生。46牙难以达到根分叉区牙周组织的再生,因此在治疗方案上选择通过手术方式将根分叉区彻底清创,并创造一个可通过清洁工具如牙间刷的隧道,允许在根分叉区域内进行自我口腔卫生操作。
下颌第一磨牙具有较短的根柱长度和较大的根间宽度,在解剖学上是最适合做隧道成形术的磨牙。本病例自1993年牙周治疗至今,46牙槽骨吸收主要集中于根分叉区,综上,最终选择行46牙翻瓣术+隧道成形术。对于此类患牙,应注意术后牙齿松动及术后牙槽骨的进一步破坏,出现此类情况最可能的原因是炎症的持续存在或复发,或咬合创伤促进的松动度增加。
本病例在翻瓣术中检查46牙根分叉区骨吸收达根尖1/3,近远中骨吸收在根颈1/3,为骨上袋,46牙为双根,牙根粗壮,根周有足够的骨支撑,术中牙齿无明显松动;手术采用微创手法去除局部促进因素,且在彻底清创的前提下减少翻瓣区域,减少骨组织的损失。
术后患牙牙龈位置与术前相比明显退缩,牙龈颜色正常,BOP(-),探诊深度变浅,临床附着水平无明显变化,牙齿无明显松动,影像学资料显示术后2年牙槽骨位置稳定,骨密度未见明显下降,疗效稳定,功能行使正常。术中对局部促进因素进行评估和去除,并进行了彻底的清创,同时患者有良好的自我菌斑控制和依从性,减少了牙周炎复发的风险。
在隧道成形术后33个月的随访期间,患牙功能正常,无牙髓炎症状,无松动度增加,牙周袋逐渐变浅,无探诊出血,骨位置稳定,牙周炎症得到有效控制,临床评估无咬合创伤存在,这些均有利于46牙的长期疗效维持。提示即使是根分叉病变,若患者重视能坚持维护口腔卫生,在炎症复发的情况下及时发现病因并进行干预,也能获得有效的治疗。根分叉病变可能会诱发牙髓病变。
病例中46牙根分叉区骨吸收近根尖1/3,虽然术前患者没有明显的牙髓症状,但牙周袋内有大量的细菌、毒素,而根尖处还可能存在侧支根管、根尖分歧和管间吻合等通道,这些通道的存在增加了细菌、毒素逆行感染牙髓的概率,从而引起牙髓炎症。
牙周治疗如龈下刮治、局部药物的使用和牙周损伤可能会加速牙髓炎症并引发相关的疾病。因此对于重度牙周炎,治疗后必须定期复查,以检查是否有逆行性牙髓炎的发生。若发生牙髓症状,应根据牙髓状态采取对应的牙髓治疗。目前也有学者认为,当临床表现为牙髓活力减弱时,则应进行牙髓治疗,但有关这一方面仍有争议,尚需进一步研究。牙周来源的牙周牙髓联合病变患牙,预后一般较差,取决于牙周组织被破坏的程度。
牙周病变的严重程度及范围,患牙的咬合、功能,牙周病变的预后,患者是否适合接受漫长、昂贵及手术的治疗,患者的依从性等,这些都是需要考虑的因素;如果这些因素中的任何一个被认为是负面的,那么拔牙就是治疗的选择。若牙髓治疗无效且牙周状况较差,则患牙也无保留价值,建议拔除。
隧道成形术后常伴发根分叉区的龋坏,本病例术前探查发现穹窿顶粗糙,术中发现分叉穹窿处已龋坏,采用3M玻璃离子进行龋坏充填。玻璃离子的自粘接性使其操作敏感性较复合树脂大大降低,术中根分叉区很难保持绝对干燥,影响复合树脂的粘接;玻璃离子具有水性和氟铝硅酸盐玻璃填料,其独特的释氟性质可促进牙体硬组织再矿化,降低患牙的继发龋率,且对牙髓无明显刺激,可显著减少患者修复后的敏感反应,因此术中优选玻璃离子充填。在长期的临床研究中,修复材料的磨损是主要的问题。
玻璃离子的脆性大,容易导致断裂,耐磨性、尺寸稳定性等物理力学性能普遍低于复合树脂,使用一段时间后易磨损和脱落,导致龋复发。本病例术后2年复诊时,发现玻璃离子材料磨损,此时46牙根分叉区已经有良好的自洁通道,患龋可能性降低,需要有足够强度和耐磨性的材料进行充填。复合树脂比玻璃离子具有更高的颜色稳定性,且固化收缩率低,吸水率低,具有优秀的抛光和纹理属性,其磨损度与牙齿磨损程度接近,与牙齿有相似的热膨胀系数,因此二次充填采用复合树脂。同时在维护治疗期,局部使用了氟化物,以防止根分叉区龋病的发展及防止产生牙本质敏感。
Huynh-Ba等认为根分叉治疗的效果评价至少要经过5年的观察期才是合理的。虽然本病例隧道成形术的长远疗效还有待检验,但对于患牙27年的治疗以及患者的自我菌斑维护效果还是值得肯定的,良好的菌斑控制和定期的牙周维护始终是牙周疗效的有力保障。
- END -
声明:本文来源于网络,仅用于学习交流,如有侵权,请联系删除!内容仅代表作者个人观点,望大家理性判断及应用。
















