房颤是临床上最常见的心律失常,房颤患者同时合并冠心病的情况在临床上十分常见。冠心病患者需要进行抗血小板治疗以减少心肌缺血事件,而血栓栓塞高风险的房颤患者则需口服抗凝药物治疗以减少卒中等血栓栓塞事件。
冠心病与房颤合并存在时,联合应用抗血小板与抗凝治疗可有效减少缺血及血栓栓塞事件,但会增加出血风险。因此,房颤合并冠心病患者的临床管理具有极大的挑战。本文将梳理稳定型冠心病合并房颤、急性冠脉综合征(ACS)合并房颤的抗栓治疗策略。
首先,在启动抗栓治疗前,应对患者的血栓栓塞/缺血风险和出血风险进行评估。推荐使用CHA2DS2-VASc评分对患者进行抗凝治疗的评估;可使用HAS-BLED评分对患者进行出血风险评估。
表1 非瓣膜病房颤卒中危险因素CHA2DS2-VASc评分
注:血管疾病包括既往心肌梗死、外周动脉疾病、主动脉斑块
(1)积分≥2 分需要抗凝药物治疗。1分推荐抗凝,可阿司匹林或者抗凝治疗。0分不需抗栓。
(2)需要注意的是,高龄(≥75岁)患者抗凝出血并发症较年轻者增加1倍,因此需要充分权衡获益/风险比。同时控制欠佳的高血压患者也应注意抗凝导致的出血并发症。
表2 非瓣膜病房颤出血风险评估HAS-BLED评分
注:最高9分
(1)高血压定义为收缩压>160mmHg;
(2)肝功能异常定义为慢性肝病(如肝纤维化)或胆红素>2倍正常值上限,丙氨酸氨基转移酶>3倍正常值上限;
(3)肾功能异常定义为慢性透析或肾移植或血清肌酐>200pmol/L;
出血指既往出血史和(或)出血倾向;
(4)国际标准化比值(INR)易波动指INR不稳定,在治疗窗内的时间<60%;
(5)药物指合并应用抗血小板药物或非甾体类抗炎药。
01
稳定型冠心病合并房颤
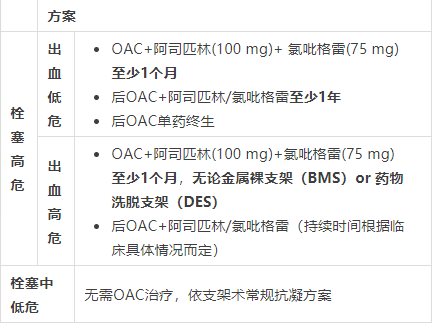
(1)稳定型冠心病合并房颤高缺血、高出血风险
高缺血风险:即弥漫性多支病变的冠心病,且伴以下至少1种情况:(1)需药物治疗的糖尿病;(2)再发心肌梗死;(3)外周动脉疾病;(4)估算的肾小球滤过率(eGFR)15~59 ml/min-1/1.73m-2。
高出血风险:(1)既往有脑出血或缺血性卒中史;(2)其他颅内疾病史;(3)近期胃肠道出血或胃肠道出血导致的贫血或与出血风险增加相关的其他胃肠道疾病;(4)肝功能不全;(5)出血倾向或凝血障碍;(6)高龄或体弱;(7)需透析或 eGFR<15 ml/min-1/1.73m-2。
(2)药物保守治疗者

(3)行PCI者
小结
1. 若患者具有抗凝指征则推荐应用卒中预防剂量的OAC单药治疗;
2. 对于具有高缺血风险、无高出血风险的患者可考虑在长期OAC基础上加用阿司匹林75~100 mg/d或氯吡格雷75 mg/d;
3. 对于适合NOAC的患者,推荐NOAC优于维生素K拮抗剂(VKA)。
02
ACS合并房颤抗栓方案选择
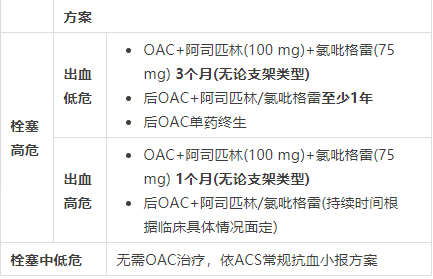
图1 需OAC治疗的心房颤动患者PCI围术期抗栓管理流程
(1)ACS/PCI合并房颤抗栓管理路径:术前
① 所有口服抗凝药(OAC)治疗的房颤患者发生ACS后应立即口服负荷剂量(100-300mg)阿司匹林、维持剂量为75~100 mg/d;
② 已知冠脉解剖结构或紧急情况下,可采用P2Y12受体拮抗剂预处理,否则应延迟至行PCI时预处理;鉴于普拉格雷和替格瑞洛出血风险高,P2Y12受体拮抗剂应首选氯吡格雷;
③对使用维生素K拮抗剂(VKA)的患者,氯吡格雷负荷剂量一般应选择300 mg,且无论是否中断新型口服抗凝药(NOAC)治疗,氯吡格雷负荷剂量应均根据常规临床实践建议选择300或600mg;
④ 对于缺血/血栓风险高、出血风险低的患者,替格瑞洛可能是合理选择,但此时不建议使用阿司匹林,应避免三联治疗。
(2)ACS/PCI合并房颤抗栓管理路径:术中
① 对于VKA治疗的患者,冠脉造影和/或PCI前无需停用VKA,但需查INR;对于NOAC治疗的患者,急诊PCI无需中断NOAC,择期PCI则考虑在术前停药,停药时间取决于使用的药物和肾功能,均无需桥接治疗;
②VKA或NOAC治疗的患者行PCI,术中使用低剂量普通肝素(30~50U/kg)治疗并根据活化凝血时间(ACT)调整剂量;术中抗凝也可考虑采用比伐卢定作为替代,但不推荐使用磺达肝葵钠;
(3)ACS/PCI合并房颤抗栓管理路径:术后
① ACS和/或PCI合并房颤患者住院期间推荐起始采用三联抗栓治疗,高缺血/血栓风险和低出血风险患者出院后可继续使用阿司匹林至术后1个月,三联治疗时避免使用替格瑞洛和普拉格雷,出院后推荐采用OAC+P2Y12受体拮抗剂的双联抗栓治疗;
②多数患者在1年时可停止抗血小板治疗,低缺血或高出血风险者应考虑较早停用抗血小板治疗(如6个月),高缺血和低出血风险患者应考虑延长单一抗血小板治疗(>1年);停用抗血小板治疗后,应继续予以卒中预防剂量的OAC;
③ 若无禁忌证,PCI合并房毅患者应首选NOAC,暂无优先使用何种NOAC的建议; PCI术前使用VKA、INR控制良好且无血栓栓塞/出血并发症的前提下术后可继续使用VKA;
④合并中重度二尖瓣狭窄或机械人工心脏瓣膜患者建议选择VKA;合并严重肾功能不全患者应首选VKA;具有抗凝指征的房颤患者若无禁忌证应终生持续抗凝治疗。
(4) ACS/PCI合并心房颤动患者NOAC的给药方案
表3 ACS/PCI合并心房颤动患者NOAC的给药方案
(5)服用华法林的STEMI拟行PCI者
对于VKA治疗且行冠状动脉造影和/或PCI的患者,中断VKA并不能减少出血,中断VKA同时用肝素桥接可能增加出血,因此术前通常无需停用VKA,但需查INR。
术中应使用普通肝素预防桡动脉闭塞,并可能减少术中血栓栓塞事件,但应监测活化凝血时间(ACT)。由于正在使用VKA治疗,普通肝素应采用低剂量(30~50 U/kg),并在ACT(维持≥225s)指导下使用。
(6)服用NOAC的AF患者并发ACS如何处理
对于NOAC治疗的患者,急诊PCI无需中断NOAC。而择期PCI则可考虑在术前停药、停药时间取决于使用的药物和肾功能(通常术前停药12~24 h,达比加群酯经肾脏清除率较高,肾功能不全者需考虑延长术前停药时间),均无需桥接治疗。
无论NOAC是否中断治疗,术中均需在ACT指导下使用肝素治疗。PCI术后早期,如当天晚上或次日早晨、建议开始NOAC(术前剂量)治疗。
小结
1. 对于冠心病合并房颤的患者选择抗栓治疗时应充分考虑血栓和出血的风险,个体化治疗;
2. 遵循指南、规范治疗,不建议桥接治疗;
3. 新型口服抗凝药物可作为华法林的有效替代,三联时需注意调整剂量及用药时长;
4. OAC+P2Y12受体拮抗剂的双联抗栓方案适用于大多数患者出院后治疗(12个月)。
参考文献:
[1] 曲鹏, 刘少稳, 马长生, 等. 冠心病合并心房颤动患者抗栓管理中国专家共识. 中华心血管病杂志. 2020; 48(7): 552-564.
声明:本文为原创内容,作者小熊,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。













