
关键词: 心源性休克;急性心肌梗死;机械循环辅助
Impella(Abiomed,Danvers,MA,USA)是迄今为止最常用的经瓣膜血流设备,可为左心室和右心室提供机械循环辅助。
左心设备包括具有13F或14F经皮动脉通路的Impella 2.5和Impella CP,以及需要手术通路的Impella 5.0和Impella 5.5装置。Impella RP是一种右心装置,使用经皮22F静脉通路。这些设备产生连续的流量。
在AMICS中,Impella CP通常在急性情况下是首选,以此种方式提供高达3.8 L/min的持续血流[5]。
冠状动脉闭塞后,除非有足够的侧支,否则受累心肌区域的收缩力会降低并最终停止。即使冠状动脉血流恢复,收缩力的恢复也通常需要几个小时,并且持续数天[6]。
经瓣膜左心轴流泵从左心室(LV)抽吸血液并将其射入升主动脉,这将导致心室负荷降低,心室壁张力降低,心肌耗氧量减少,心输出量改善,进而冠状动脉和全身灌注增加[4,7,8]。
与用于VA-ECMO(静脉-动脉体外膜肺氧合)的离心式血流泵技术相反,轴流泵主要增加舒张压,并可能降低收缩压,对平均动脉血压影响不大[9]。
仔细选择患者是使用轴流泵或其他MCS系统治疗患者获得可接受预后的关键因素。这些复杂的侵入性治疗成本高昂,并可能出现严重的并发症。因此,严格选择患者的标准至关重要。
AMICS是一种异质性疾病,可见于ST段抬高的AMI和非ST段抬高的AMI,并且通常发生在心脏骤停之前[10]。虽然AMICS主要与左心室衰竭有关,但也可见于右心室(RV)或双心室衰竭,或机械并发症。因此,AMICS的几种表现可能不应以相同的方式进行管理。
AMICS也是一个持续进展的严重疾病,最近被心血管造影和介入学会(SCAI)分为5类[11]:
SCAI C类包括那些明显灌注不足的人,而不是那些有发生CS风险的人(SCAI A类和B类)。Impella CP的持续流量高达3.8L/min,可显著提供流量,但通常不能完全恢复流量,并且泵需要RV功能足够或低肺血管阻力。因此,该装置的最佳候选人是灌注不足的SCAI C类患者,LV有一定的固有功能和RV有足够的功能,可以使左心室足够充盈。在某些情况下,SCAI D(恶化)类患者可能会受益于轴流泵,但是,在最严重的病例和SCAI E类(终末期)中的患者可能更适合VA-ECMO。
因此,在接受MCS评估的患者中,必须立即评估心功能,并确定可能排除使用轴流装置的潜在疾病,例如左心室血栓、中度/重度主动脉瓣反流以及AMI的机械并发症。
为此,超声心动图特别适合提供即时图像,也可用于指导设备的放置,如图1所示。使用右心导管插入术的有创血流动力学虽然不能直接了解瓣膜功能、左心室血栓或局部室壁运动,并且在打开梗死相关冠状动脉的时间至关重要的情况下,这种方法更耗时,但可以提供重要的血流动力学信息。最后,应使用血乳酸升高>2 mol/L确认低灌注[12],如果不可能,通过经典的临床标准(皮肤湿冷、精神状态改变、少尿)来评估低灌注,尽管这些可能不具有特异性和主观性。
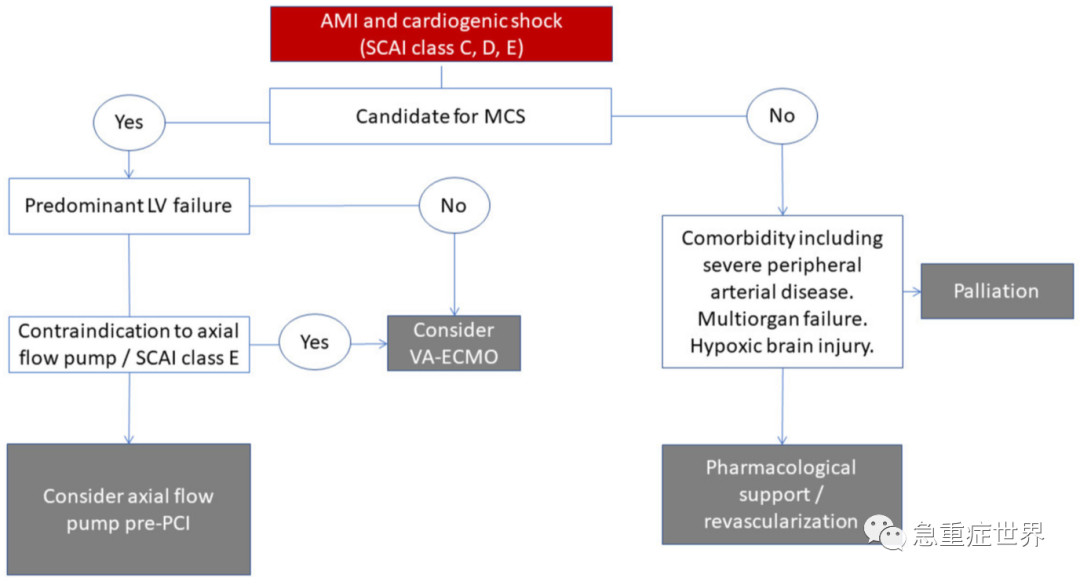
图1. 急性心肌梗死相关性心源性休克患者选择机械循环辅助决策过程的流程图
MCS,机械循环辅助;SCAI,心血管血管造影和介入学会;VA-ECMO,静脉-动脉体外膜肺氧合。
约40%的AMICS患者会出现院外心脏骤停(OHCA)[1,10]。尽管入院时具有相似的血流动力学特征,但由于血液循环突然停止和随后的心脏骤停后综合征引起的全身缺血的潜在病理生理学与无心脏骤停的低灌注患者病程不同[13]。
因此,在OHCA人群中应特别注意根据对容量优化、血管加压药和多次超声心动图评估的即时反应,来识别需要MCS的患者。
一些AMICS患者无论是立即MCS还是血运重建都会死亡,并且已经提出了几种针对心源性休克患者的风险模型,但准确性不大[14,15]。这些模型大多是在大部分未接受MCS治疗的人群中研究的,相同的危险因素可能不适用于选择MCS的患者[16]。
仅高龄就是一个有争议的无效标准,有报道关于老年患者使用Impella治疗的预后可以接受[17]。然而,关于80岁以上患者的数据非常有限,在该组患者中使用Impella的证据几乎没有。
由于大多数AMICS患者在血运重建后具有左心室功能改善的潜力,因此在AMICS患者中使用MCS的标准应该比用于确定心脏移植或长期左心室辅助装置候选人的标准限制更少。
然而,严重的外周动脉疾病、严重的慢性肺部疾病、晚期多器官衰竭,尤其是肝衰竭等并发症与严重的不良预后相关[18,19],并且任何MCS装置改善这些患者预后的可能性较低。尽管最近的数据表明,在高度选择的难治性心脏骤停和持续胸部按压患者中,VA-ECMO可提高生存率[20],但通常不鼓励在缺氧性脑损伤(无症状骤停、低灌注>45分钟、原发性不可电击复律的心律)的患者中使用Impella。
鉴于目前风险模型的准确性,休克治疗团队应做出无效的决定,因此,未来的研究应关注无效标准和选择标准。
在实验研究中,在冠状动脉闭塞期间放置Impela,即使延长缺血时间,也被证明可以降低心室壁张力并减少心肌耗氧量,与立即血运重建相比,可以减少梗死面积[3,8]。
注册数据显示,血运重建前植入Impella的生存率高于PCI后植入Impella的患者[21,22,23]。然而数据受到选择偏倚和其他混杂因素的影响,证据水平较低。
在无休克的AMI患者中,PCI前应用Impella在可行性试验中已被证明是安全的[24],正在进行的“Door to Unload”试验(ClinicalTrials.gov 标识符:NCT03947619)将深入了解PCI前应用Impela在无休克AMI患者中的潜在获益。
在获得随机数据之前,植入Impela的时机应该在血流动力学不稳定的严重程度和冠状动脉病变复杂性之间平衡,而立即血运重建被证明是唯一可以改善AMICS预后的治疗方法[25]。
在AMICS中使用轴流泵的证据很少,而且是基于两项小型随机研究、相互矛盾的回顾性病例系列和注册研究。
左心室辅助装置治疗心源性休克患者(ISAR-SHOCK)的疗效研究是一项可行性研究,涉及25例患者,将Impella 2.5与主动脉球囊反搏(IABP)进行比较[26]。ISAR-SHOCK旨在评估对血流动力学参数的影响,该参数显示Impella组心输出量增加。在IMPella与IABP降低重度心源性休克(IMPRESS)中直接PCI治疗STEMI患者的死亡率比较中,48例AMICS难治性休克患者被随机分配到Impella或IABP[27]。该研究未能确定Impella CP的益处。
该研究基于以下假设:用Impela治疗可将30天的绝对死亡率从95%降至60%,但未达到,因为两组6个月时的死亡率均为50%。大多数患者(>90%)发生OHCA,主要死因是缺氧性脑损伤。Schrage等人进行了一项规模较大(n = 237)的回顾性研究,对符合IABP-Shock 2纳入标准但临床接受Impella 2.5或CP治疗的患者与IABP-Shock 2试验患者进行了倾向匹配比较[28]。使用Impela与30日全因死亡率的改善没有任何相关[28]。
此外,在最近一项基于美国心脏病学会国家心血管数据登记处Cath PCI和胸痛中心登记处数据的回顾性研究中,Dhruva等人对Impella与IABP治疗患者相比死亡率过高表示担忧[29]。由于在放置设备时没有评估血流动力学状态,因此该研究具有很高的选择偏倚和不受控制的偏倚风险。
与这些登记数据相反,国家心源性休克倡议(NCSI)是一种以Impella CP为主的AMICS治疗方案为基础的方法。该方案建议早期放置设备(74%为PCI前)。采用这种方法,在有明显血液代谢紊乱(平均乳酸5.4 mmol/L)的人群中,30天存活率已达到72%[30]。虽然与先前报道的研究相比,生存率更高,但如果没有明确的对照组和较长的随访时间,则很难进行直接比较。
因此,目前没有强有力的证据支持在AMICS中常规使用轴流泵,进一步的证据需要从足够有力的随机试验中获得。
丹麦-德国的心源性休克研究(DanGer shock)是一项正在进行的试验,随机分配ST段抬高AMICS患者,这些患者没有OHCA和乳酸>2.5mmol/L[31]。该研究旨在将360名患者随机分配到Impella CP组或常规治疗组(允许IABP和VA-ECMO)。到2021年底,已经登记了75%的样本量,预计将在2023年取得研究结果。在美国,正在开展一项基于NCSI算法的随机研究(RECOVER IV),并强制PCI前放置Impela。RECOVER IV的注册登记预计将于2022年开始。
在AMICS放置Impella CP和血运重建后,应监测患者是否存在循环支持不足的体征,直到原有的心脏功能恢复。
升级通常使用更强大的Impella设备,例如Impella 5.0和5.5,Impella联合VA-ECMO(ECMELLA),或者在特定情况下使用Impella RP联合CP(BIPELLA),如图2所示。
应避免Impella和IABP联合使用。
在左心室衰竭中,NCSI主要数据显示若Impella CP的位置良好,需要升级的病例相对较少(9%的患者需要升级Impela CP)[30]。通过动脉导管、肺动脉导管(用于评估肺动脉压、中心静脉压、肺动脉搏动指数、肺毛细血管楔压、心输出量)监测患者循环支持不足的征象,同时测量乳酸,多次超声心动图可提供高质量的监测[32]。
升级的决定很复杂,不应基于单一的血流动力学测量,而应综合多种测量,特别是血液代谢对治疗的反应性很重要(乳酸正常化)。理想情况下,应停用正性肌力药物以降低心肌耗氧量。
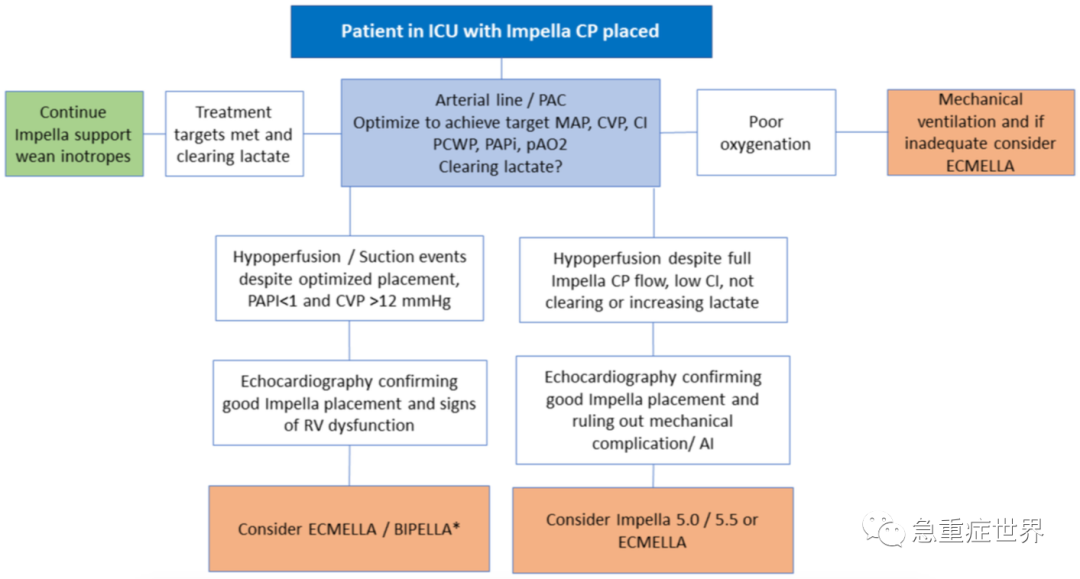
图2. 关于识别急性心肌梗死相关性心源性休克中Impella CP可能升级的患者的决策流程图
AI,主动脉瓣闭锁不全;BIPELLA,Impella RP联合左心Impella;ICU,重症监护室;CI,心脏指数;CVP,中心静脉压;ECMELLA,VA-ECMO联合Impella;MAP,平均动脉压;PAC,肺动脉导管;pAO2,动脉氧分压;PCWP,肺动脉楔压;PAPi,肺动脉搏动指数;RV,右心室。*只有在氧合充分的情况下才应考虑BIPELLA。
在AMICS中,从模拟支持后的24~48小时开始,应该每天评估从轴流装置脱机的可能性。
关于从MCS设备撤机的时机和模式的证据非常有限。一般而言,患者必须稳定,动脉波形为搏动波,使用低剂量血管升压药,且无或仅有最低限度的正性肌力药物支持。
撤机应通过肺动脉导管进行血流动力学监测来指导[32]。在Impella支持的患者中,没有有效的超声心动图临界值预测成功脱机。
在危重患者中使用轴流泵会引起通路部位并发症和与流量泵相关的并发症,即使仔细管理通路部位并持续评估放置位置,也无法避免。
最常见通路部位相关的并发症是出血。
Dhruva等人基于注册表的研究报告根据胸痛中心注册表报告大出血率为31%。其中,11%报告为接入部位出血,显著高于IABP治疗的患者(3%与通路部位相关)[29]。Schrage等人的回顾性研究显示,使用Impella治疗中有19%的患者出现中度出血,10%出现危及生命的严重出血,而IABP患者中这一比例分别为21%和2%[28]。在NCSI中,需要干预的通路部位出血发生率为10%[30]。意大利最近的一项研究报告称,有11%的通路部位出血[33]。没有研究报告说使用超声引导的股动脉穿刺可以降低通路部位相关并发症的风险。此外,需要对出血并发症进行更统一的报道,以便更好地制定治疗标准,并对不同研究的数据进行比较。
溶血通常见于早期治疗过程,表现为无血浆血红蛋白升高,严重者出现血红蛋白下降。
溶血的风险随着装置位置不当和LV抽吸事件而急剧增加。在问题得到解决之前,溶血应始终提示泵水平降低,并应立即进行影像学检查以优化放置,并评估RV功能和容量状态。
在AMICS等与心输出量极低、心肌收缩力降低和心室壁应力增加相关的情况下,一种在不增加心肌需氧量的情况下解除心肌负荷并恢复CO的治疗在理论上是有吸引力的。
以左心室衰竭为主且心脏骤停较长的SCAI C类患者很可能是轴流泵的最佳人选。
注册表数据表明,PCI前放置Impella可能优于PCI后放置。然而,在最佳患者选择、无效标准、时机、撤机和升级策略方面存在一些知识空白,在获得来自足够规模的随机试验的数据之前,当患者被诊断为AMICS时,需要由休克团队立即进行MCS个体评估;见表1。

 (图片来源于网络)
(图片来源于网络)
来源:Infarct-Related Cardiogenic Shock. J. Clin.Med.2022,11,2427.
https:// doi.org/10.3390/jcm11092427













