来源:实用心电学杂志, 2021, 30(6):381-387.
房颤是临床最常见的心律失常之一,房颤患者可产生心悸、头晕、胸部不适等临床症状,以及发生肢体动脉栓塞、脑卒中等一系列严重并发症。随着年龄的增长,房颤在人群中的患病率不断增高,且我国人口基数大、老龄化严重,房颤患病率居高不下。如今房颤已成为影响人群健康的重要危险因素。本专题旨在围绕房颤的机制、诊断难点以及房颤所致的脑卒中风险展开论述,为房颤的基础及临床研究探索方向,为房颤的临床诊断及卒中风险评估提供参考。
房颤心电图诊断难点解析
作 者:袁棋炎,袁圆,张杰昌,王坤,郭军
第一作者单位:珠海市人民医院(暨南大学附属珠海医院)
基金项目:国家自然科学基金面上项目(81673635);广州市科技计划重点研发项目(202103000010)
摘 要
根据典型的心电图表现易诊断房颤,但当房颤合并电解质紊乱、药物中毒或其他心律失常时,将给房颤临床诊断带来困难。鉴别这类心律失常对临床决策非常重要。本文主要针对房颤合并上述情况时的心电图改变进行简要阐述。
关键词
心电图;房颤;电解质紊乱;药物中毒;高钾血症
引用格式:袁棋炎, 袁圆, 张杰昌, 等. 房颤心电图诊断难点解析[J]. 实用心电学杂志, 2021, 30(6):381-387.

房颤临床危害较大,不但严重影响患者的生活质量,而且使血栓栓塞、心力衰竭等风险增大,死亡率升高。12导联心电图是可快速诊断房颤的简单、实用的方法。根据典型的心电图表现诊断房颤并无困难,但当心电图表现不典型,临床合并电解质紊乱、药物中毒及其他心律失常时,将给房颤临床诊断带来挑战。这些不典型的心电图表现已成为当前心电图诊断房颤时关注的热点与难点。
1
心电图表现不典型的房颤
房颤典型的心电图表现包括:① P波消失,代之以大小不一、形态各异、间距不等的f波;② RR间期绝对不等,窄QRS波。但临床也可见到f波消失或P波不消失的房颤。
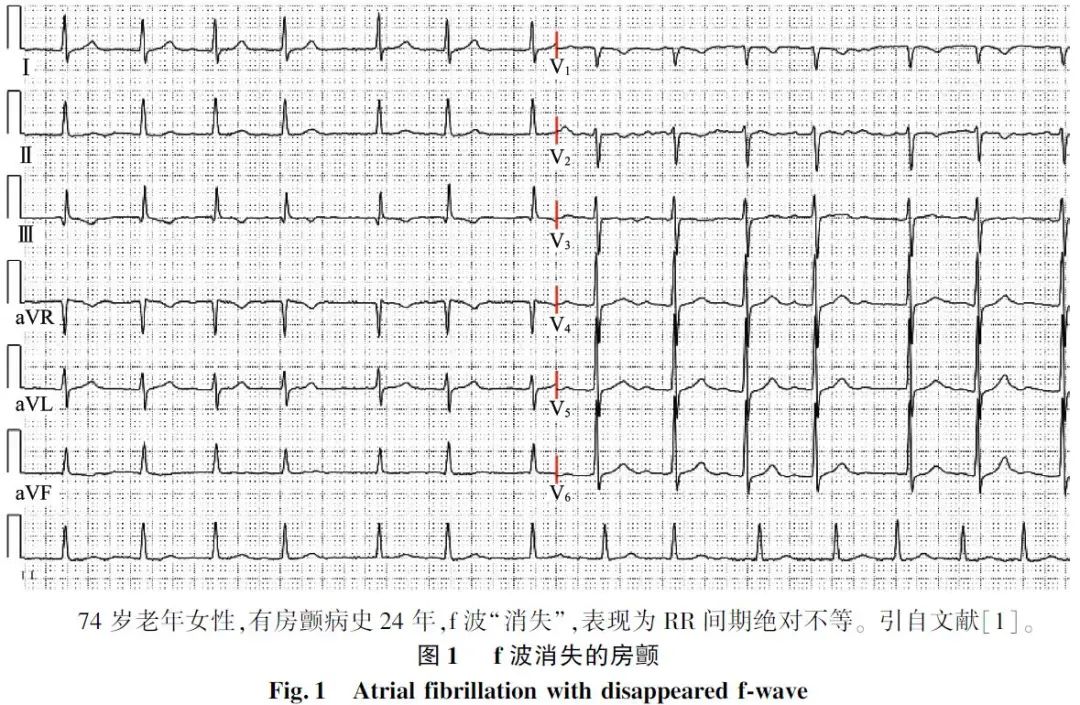
部分房颤患者的心电图上未出现f波,是由于f波纤细以致体表心电图无法辨认,而并非真正消失,借助心腔内电图或食管内电图便能清晰显示。临床常见有慢性房颤病史多年,尤其是患有心房心肌病的患者,出现心房肌纤维化,丢失大量能产生除极向量的心房肌,此时往往表现为RR间期绝对不等、f波间距变大,以致f波低平甚至消失(图1)。
1.2 P波和f波共存的房颤
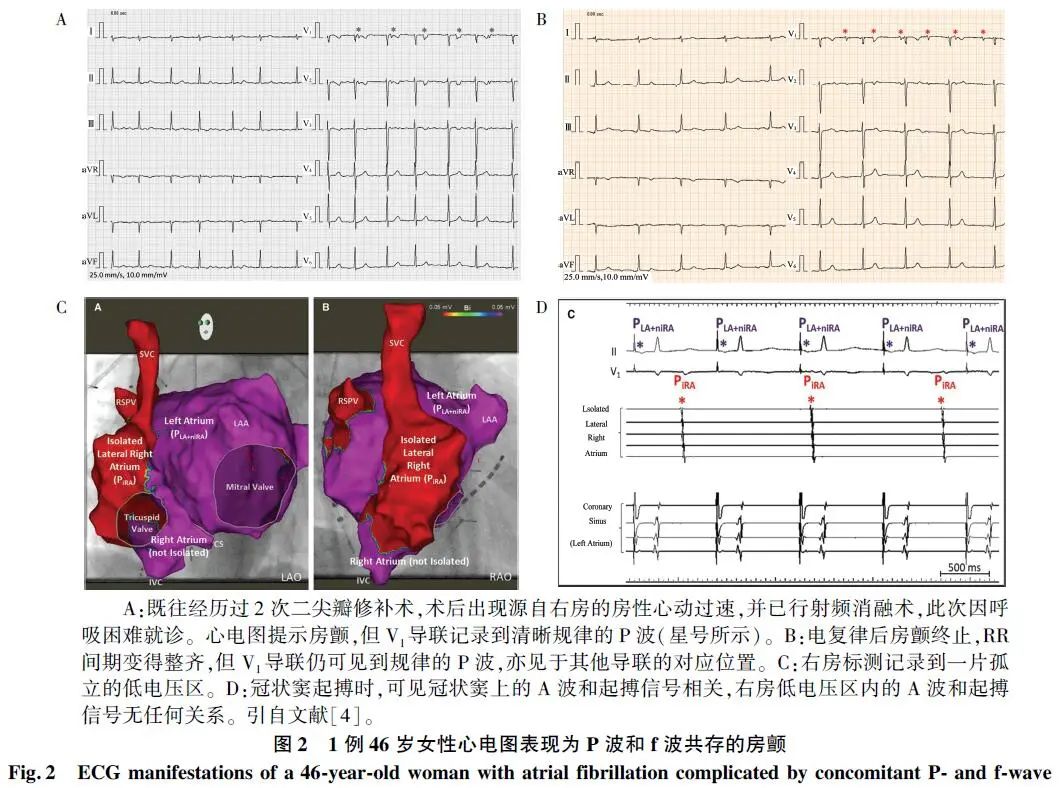
P波和f波共存的房颤是指局限性完全性房内阻滞,导致心房电位分离,表现为主导心律为房颤,阻滞圈内为房性心动过速。这种房颤的心电图表现如下:① 典型的房颤心电图表现;② 同时见到一系列规整的P波,PP间期可相对恒定,但与QRS波无相关性(图2)。此外,临床上也偶见主导心律为窦律、阻滞圈内为房颤的情况,如风湿性心脏病、急性心肌梗死等重危心脏病患者,刘仁光等曾报道过类似情况。这种房颤的心电图表现如下:① 可见明确的f波(阻滞圈内房颤的表现);② 同时见到一系列规整的与f波并存的P-QRS-T波群,PR间期固定(≥0.12 s),RR间期规整匀齐。
2
合并药物中毒或电解质紊乱
药物及电解质紊乱对房颤心电图的影响主要是通过影响心房(室)肌细胞动作电位,改变P波或QRS波群;亦可通过影响传导细胞的动作电位而影响心律及传导。房颤常与心力衰竭合并存在。合并心力衰竭的房颤患者常需要使用利尿剂、洋地黄制剂等药物。ⅠA、 ⅠC和Ⅲ类抗心律失常药是房颤的常用药。当出现洋地黄或ⅠA、 ⅠC、Ⅲ类抗心律失常药中毒时,心电图将会变得复杂,给诊断带来困难。
2.1 洋地黄制剂中毒
治疗剂量的洋地黄通过增强迷走神经作用和抑制房室结传导来控制心室率。中毒剂量的洋地黄通过抑制Na+-K+-ATP酶,使细胞内Na+、Ca2+大量增加且K+明显减少,提高心房、交界区及心室的自律性,并缩短有效不应期,从而引起各种心律失常。当房颤合并洋地黄中毒时,可出现房颤合并完全性房室阻滞,伴室性加速性或交界性逸搏心律,或是房颤合并室速。此时心电图上出现f波,RR间期匀齐;如为室速和加速性室性逸搏心律,则QRS波群宽大畸形;如为交界区逸搏心律,则为窄QRS波群。
2.2 ⅠA、ⅠC、Ⅲ类抗心律失常药过量
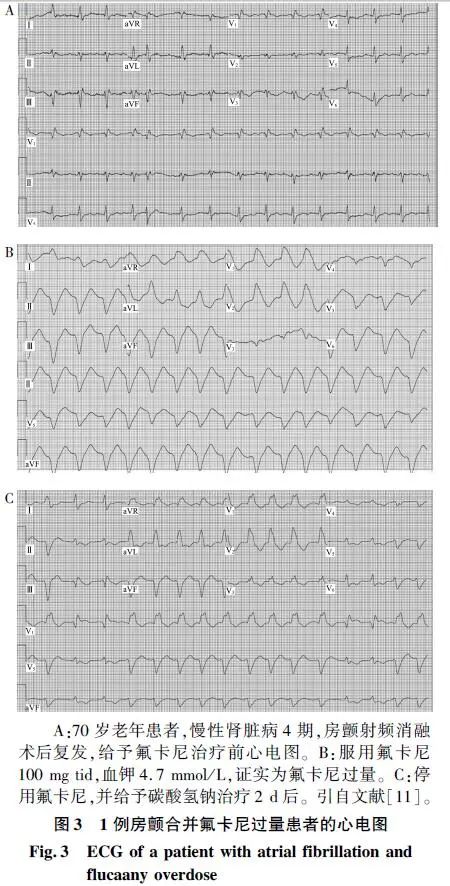
ⅠA、 ⅠC类抗心律失常药均为钠通道阻滞剂。钠通道阻滞剂可以影响0相上升速度,延长QRS波时限。由于钠通道被阻断,因此,穿过希氏束浦肯野系统(希浦系统)和心室肌的传导速度降低,发生心室内阻滞,导致QRS波变宽。此时心电图表现为RR间期不等,QRS波的初始部分较陡,表明大部分心肌通过快速传导的希浦系统,而不是通过缓慢传导的心室肌被激活(图3)。另外,ⅠA、Ⅲ类抗心律失常药还可引起复极延迟,诱发室速,尤其是尖端扭转型室速。结合临床病史,可提高房颤的诊断成功率。
2.3 合并高钾血症时电解质紊乱
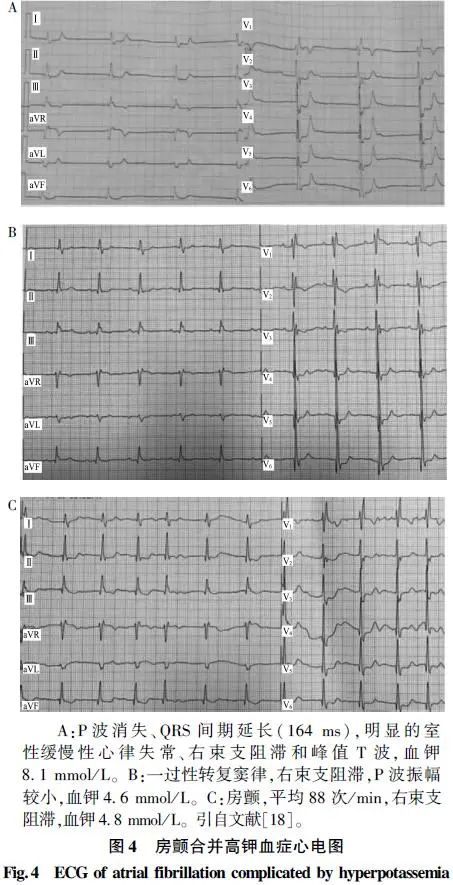
血钾浓度的升高抑制了心房肌的激动传导,导致弥漫性心房肌传导阻滞,使心房肌除极波(f波)振幅逐渐减小,除极时间逐渐延长;随着血钾浓度的进一步升高,f波消失,房颤可一过性终止,甚至转复为窦律。上述改变临床上多见于慢性房颤伴心力衰竭患者使用洋地黄强心、利尿、补钾、血管紧张素转换酶抑制剂或血管紧张素Ⅱ受体拮抗剂治疗,或是伴肾功能不全的患者。上述改变的病理生理机制如下:当血钾浓度>5.5 mmol/L时,复极期细胞膜对钾离子的通透性增加,整个动作电位时程及3相时间缩短,此时心电图表现为T波高尖、QT间期缩短。随着血钾浓度的继续升高,心肌细胞静止期膜电位减小,0相上升速度减慢,出现室内阻滞,心电图表现为QRS波增宽。当血钾浓度>7.0 mmol/L时,心房肌的激动传导受到抑制,f波时间延长,振幅减小,甚至消失。因此,房颤合并高钾血症的心电图特点(图4)可归纳如下:① 原有f波振幅减小、消失(f波消失的房颤);② RR间期变为缓慢匀齐;③ QRS波逐渐增宽,R波降低,S波加深加宽;④ T波对称高尖;⑤ 可出现一过性转复窦律表现。动态复查血钾及不同血钾浓度对应的心电图,诊断应无困难。
2.4 房颤合并药物中毒及高钾血症
当房颤合并药物中毒及高钾血症时,心电图常可表现为房室阻滞和宽QRS波心动过速,应注意鉴别。见表1、表2。


3
合并其他心律失常
房颤可引起窦房结功能障碍。阵发性房颤伴快慢综合征就是快心室率的房颤抑制窦房结的结果。2003年,国内外学者报道了一组阵发性房颤伴快慢综合征病例,临床表现为阵发性房颤反复发作,发作中止时出现长间歇(RR间期>3.0 s),主要表现为窦性停搏、交界区逸搏或逸搏心律,平时并无窦性停搏和显著窦性心动过缓表现。
3.2 房颤合并二度或高度房室阻滞
早年间有学者认为,若房颤伴有RR间期>1.5 s,即可诊断房颤合并二度房室阻滞。但近年来,越来越多的资料表明,房颤合并长RR间期转复为窦律后,却并未表现为房室阻滞。这主要是由于房室结存在生理性传导延搁的作用。当心房率>400次/min时,房室结可发生隐匿性传导延迟,导致出现长RR间期。因此,我们无法根据心电图诊断房颤合并二度或高度房室阻滞,目前对此尚无统一临床诊断标准。但有研究表明,在非睡眠或休息状态下,房颤患者合并RR间期>2.0 s达3次以上或合并RR间期>3.0 s,可作为存在二度或高度房室阻滞的重要预测因子。该研究为房颤合并二度或高度房室阻滞的心电图诊断与临床治疗提供了参考。在非睡眠状态下,房颤合并长RR间期且伴有头晕、黑矇、晕厥、胸闷、乏力、气促者,如果在纠正影响因素(如洋地黄中毒、高钾血症、β受体阻滞剂等)后仍无法改善,应考虑起搏治疗;对于睡眠中动态心电图记录到的心室率过缓、长RR间期,应结合活动时心室率、24 h平均心室率、呼吸睡眠监测报告及临床症状加以综合分析。
3.3 房颤合并室内差异性传导阻滞、束支阻滞、室速或预激综合征
3.3.1 房颤合并室内差异性传导阻滞
3.3.2 房颤合并束支阻滞
房颤合并左(右)束支阻滞的心电图可表现为典型房颤的一般心电图特征,同时合并典型的左(右)束支阻滞图形\[28-32\]。房颤合并左束支阻滞的患者往往伴有基础的心脏疾病。
3.3.3 房颤合并室速
此时心电图上可见RR间期相对匀齐,QRS波形态基本一致,存在f波,且有室速相关的心电图特征,如心室夺获、室性融合波、QRS波起始顿挫明显、前壁导联同向性、V1及V6导联符合室速特征等。这些心电图特征有助于与房颤合并束支阻滞相鉴别。
3.3.4 房颤合并预激综合征
Oreto等研究表明,急诊医师往往难以识别伴有快速房颤的预激综合征,而容易将其误诊为室速。1.6%~18%的预激综合征患者伴有房颤。虽然预激综合征患者发生猝死的风险极低(<0.02%/年),但旁路不应期<220 ms、有多旁路及间隔旁路的患者猝死风险较高;如果使用加快旁路传导或减慢房室结传导的药物(如维拉帕米、洋地黄等),则会使猝死风险增加。因此,提高房颤合并预激综合征诊断的准确性非常重要。相关的心电图表现可归纳如下:① 房颤发作前和终止后心电图表现为典型的预激综合征特征;② RR间期绝对不等;③ QRS波初始向量同预激向量一致,心房激动沿房室结和旁路下传而形成不同程度的室性融合波;预激成分越多,QRS波越宽,因此,预激程度不同导致QRS波形态多变;④ 心室率一般>180次/min,当旁路有效不应期<220 ms时,因心室率极快下传而存在心室颤动风险。
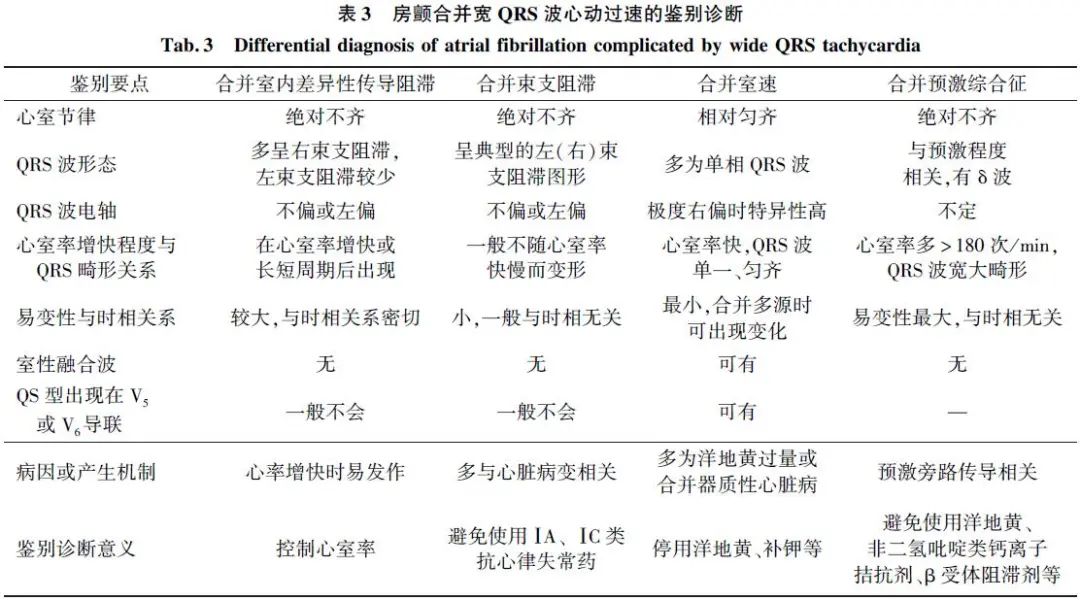
3.3.5 房颤合并宽QRS波心动过速
因合并临床情况不同,处置方式也不同,需注意鉴别。见表3。
4
小结
房颤是最常见的快速性心律失常之一,多见于器质性心脏病患者,且常合并其他临床情况,用药相对复杂。当出现电解质紊乱或药物使用过量等情况时,心电图可发生相应改变,给临床诊断带来困难。本文主要总结了临床相对常见的房颤合并相应临床情况的心电图变化,希望能为临床决策提供帮助。


















