膝关节软骨损伤是临床的常见病,随着全民健身运动的普及和人口老龄化的进展,因各种原因导致膝关节软骨损伤的发病率逐年递增。在构成膝关节的髌骨、胫骨平台以及股骨髁当中,以股骨髁的软骨损伤最为常见,髌骨和胫骨平台次之。在目前膝关节软骨损伤的治疗还存在很多争议。今天早读将针对其诊断和治疗方法进行全面讲解,值得学习借鉴!
膝关节概述
(一)概述
(1)关节软骨损伤是较常见的运动损伤,软骨损伤可以是软骨的直接损伤,但更多的是间接损伤所致,关节内骨折、半月板损伤和交叉韧带损伤等大多伴有关节软骨面的损伤。
(2)关节软骨损伤可分为急性与慢性损伤两大类:
1)急性损伤:有关节软骨或骨软骨切线骨折、压缩骨折(软骨或骨软骨)、穿透伤或切割伤;
2)慢性损伤:主要是指因劳损而引起的软骨损害或骨软骨损害。
(3)膝关节软骨组织主要由软骨细胞和细胞外基质(extracellular matrix,ECM)组成,软骨细胞是软骨组织中仅有的细胞成分,均匀嵌入ECM内并能产生 ECM,仅约占关节软骨湿重的 3/4。而 ECM是关节软骨的主要成分,约占关节软骨湿重的 3/4,主要包括水分子、胶原纤维、蛋白多糖聚合体等,其主要作用是把软骨细胞结合在一起,借以支撑、维持软骨组织的生理结构和功能体现。
1)ECM 中胶原纤维构成膝关节软骨的网状支架,起到承重的作用,当它发生糖化反应后有很强的吸水性,可以锁住关节软骨内的水分 ;
2)胶原纤维构成的网状支架内镶嵌着蛋白多糖,又称为黏多糖,也是亲水分子 。
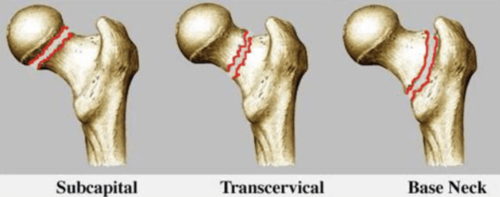
(二)膝关节软骨损伤组织学变化
织组织学上将其分成四层:最表面表层、中间移行层、下面放射层及最深处钙化层。
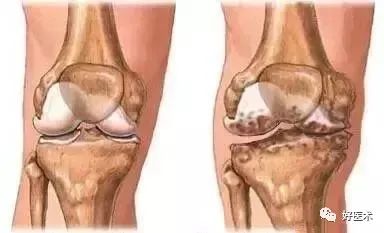
发生膝关节软骨损伤后,患者的早期表现为膝关节软骨表层有局灶性改变,软骨的基质浅层破裂,如膝关节软骨表面出现纤毛样撕裂,裂隙会随时间延长而逐步增大,继而进入关节层表面,形成剥脱,累及放射层,形成软骨纤维化。
在致病因素的持续作用下,裂隙会逐步累及患者的膝关节软骨全层,最终改变软骨基质代谢,主要病理表现为蛋白、多糖浓度下降,关节软骨完全磨损,关节下骨有明显裸露受累。
关节软骨是一种无法再生 的组织,自身修复能力有限,在发病后难以主动激活修复机制以迅速有效地修复损伤的膝关节软骨。
发病原因及机制
从膝关节软骨的结构组成、生理及生化特性来分析软骨损伤的原因及发病机制。除各种创伤外,软骨损伤从发病原因分析,分为原发性及继发性。
目前主流的学说有两种:
(1)软骨营养代谢异常学说:其主要基于胶原的合成与分解受内分泌系统影响,老年人内分泌系统异常,造成软骨代谢异常;
(2)生物生化改变学说:关节软骨内水分含量随年龄增长而逐渐减少,导致弹性下降,软骨抵抗形变的能力下降而易受损伤。
分子生物学发展进一步揭示软骨损伤的奥秘,其中氧化应激学说是膝关节软骨损伤发生发展的重要病理基础,氧化应激是指机体在遭受各种有害刺激时,体内高活性分子如活性氧自由基( reactive oxygen species,ROS) 和活性氮自由基 ( reactive nitrogen species,RNS) 产生过多,且氧化程度超出氧化物的清除能力,使氧化系统和抗氧化系统失衡,从而导致软骨组织损伤。
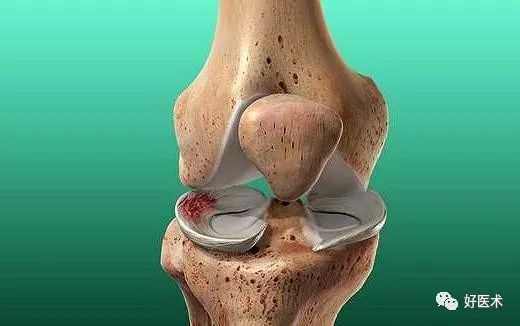
临床表现
(1)症状
膝关节软骨损伤主要表现为膝关节肿痛、弹响、腿打软及不同程度运动功能障碍等,直接影响患者的生活质量和工作能力。
(2)体征
股四头肌萎缩,可有压髌痛股骨滑车压痛。
半蹲试验:让患者单腿下蹲,感觉髌骨下疼痛即属阳性;X线摄像可助诊断,磁共振(MRI)检查可显示局部软骨缺损或软骨下骨脱钙。
膝关节软骨损伤程度分级法
(1)关节镜下分级:
1)0级:正常关节软骨组织,软骨表面光滑,无明显缺损和裂隙存在;
2)Ⅰ级:关节软骨表层受到侵蚀,出现软化或肿胀,并出现软骨撕裂,撕裂深度<50%;
3)Ⅱ级:软骨表面发生变形, 并有软骨裂隙,深度>50%,但未到软骨的下骨;
4)Ⅲ级:软骨出现裂隙或碎片,且完全暴露出软骨下骨,软骨掀起,直径<1 cm;
5)Ⅳ级:关节软骨全层受损,软骨下骨完全暴露,直径>1cm。
(2)MRI 下分级:
1)0级:正常关节软:,软骨表面光滑,MRI 各层无混杂信号 ;
2)Ⅰ级:软骨表面不光滑,软骨实质的信号分层模糊,T1WI 存在低信号表现,STIR 存在高信号表现,软骨受损厚度<50%,此外软骨下骨质有斑片状的异常信号;
3)Ⅱ级:关节表面不规则,软骨表层 T1WI、T2WI 信号呈锯齿状表现,而且软骨深层终板开始出现模糊,形态也变的不规则,软骨、软骨下骨质的信号层次出现模糊,T1WI 为低信号表现,STIR 为高信号,此外,软骨下骨质存在增生或硬化现象;
4)Ⅲ级:关节软骨存在严重的不规则,软骨变薄,缺如严重,软骨下终板模糊,骨质增生或硬化明显,T1WI 表现为低信号,STIR 表现为高信号;
5)Ⅳ级:软骨全层丢失,软骨下骨质增生、硬化 情况严重,且软骨下终板暴露,T1WI 为低信号表 现,STIR 为高信号表现。
诊断
临床上,膝关节软骨损伤主要依靠膝关节镜及磁共振成像进行诊断。
(1)膝关节镜
膝关节镜属膝关节软骨损伤的诊断及治疗方法,且是一种微创治疗方案,通过膝关节镜可直接观察患者膝关节软骨的实际情况并对软骨病变开展必要的手术治疗。
与传统膝关节切开手术比较,膝关节镜在膝关节软骨损伤的治疗方面明显更具优势,且其在该病的诊断方面亦具有显著的应用价值,因此,膝关节镜被临床认为是膝关节软骨损伤的诊断金标准。
但膝关节镜仍是一种有创诊 断方案,且只能观察到关节面状况,无法观察软骨下骨质 改变,存在一定的盲区 。
(2)MRI
磁共振成像属无创检查,且检查速度快、检查方法简单,更易被患者所接受。
从实际应用情况可知,常规序列磁共振诊断膝关节软骨损伤易受人体关节腔滑液的影响,诊断准确度较低。
3D-FS-SPGR 序列是公认的观察关节软骨形态的优质3D序列,TE、TR 均较短,具有抑脂效果,可增强关节软骨信号,提高图像信噪比,使关节软骨组织图像更为清晰,诊断分辨力较高,能够清晰观察到大部分区域关节软骨表现为高一低一高的三层结构。
治 疗
(1)关节冲洗清理术
40 年代初 Magnuson首先报道关节冲洗清理术, 主要去除关节腔内炎性因子及各种机械 性因素(游离的软骨碎屑及剥脱的软骨片)引起的关节绞锁、 滑膜崁顿、 半月板卡压等引发关节疼痛症状,并未直接修复损伤的关节软骨。
由于关节冲洗清 理术操作简单,花费低,短期疼痛可缓解,但症状易复发,需再次手术等缺点。因此,适用于年龄较大、期望值不高、体重较轻、无明显下肢力线不良、要求短期缓解症状治疗的患者。
临床随访研究表明50%~ 65%患者接受关节冲洗清理术后疼痛获得短期缓 解,大多数患者最终发展为退行性骨关节炎 。
目前临床上关节冲洗清理术常联合应用 其他外科治疗方法,如软骨下骨钻孔术及微骨折术。
(2)微骨折术
微骨折术是用于治疗膝关节软骨缺损的最常用技术,它利用骨髓刺激产生纤维软骨修复。
根据损伤位置,微骨折术选取不同的关节镜入口, 应用刮除器或环刮器将病变周围不稳定的软骨切除直到获得稳定的软骨边缘。然后切除钙化层并暴露软骨下骨,以确保显露修复区域。在这一 步骤中,必须注意不要过度切除破坏软骨,否则会导致骨的过度生长。
微骨折术的一般适应症包括有症状的不稳定或全层软骨缺损, 这些缺损完全包含在健康软骨的边缘,患者须遵守术后康复限制: 非手术肢体负重,手术肢体负重受限。
微骨折术相关的禁忌症包括非局限的病灶,炎症性关节炎,弥漫性关节退行性变、感染、肿瘤和骨性坏死。
目前研究显示微骨折术具有良好的短期术后效果,但是由于纤维修复组织的机械质量差,不能恢复正常的透明软骨,微骨折术后的长期结果是可变的。
研究发现微骨折术是治疗运动相关膝关节软骨缺损的有效方法,且年龄越小,病变越小,关节活动度、症状改善程度越好,在运动员中,损伤越小( <2cm2 ) 预测重返赛场的概率越大。
(3)自体软骨细胞移植术( ACI)
ACI 是一种组织再生技术,一般的 ACI 程序包括患者自身的软骨细胞体外分离培养,并将其重新植入软骨缺损。
ACI 技术包括骨膜覆盖 ACI ( PACI) 、胶原覆盖 ACI( CACI) 和 基 质 诱 导 ACI ( MACI)。
近年来 ACI 已成为大面积软骨缺损( >2.5cm2 ) 、全层软骨缺损的标准治疗方法。
这种侵入性手术的恢复期长,需要多次手术,获得的软骨细胞数量有限,组织 来源少。对于软骨最大损伤为国际软骨修复评分 ( ICRS) Ⅱ-Ⅲ级,软骨修复评估( CRA) Ⅲ-Ⅳ级,膝关节不稳定,半月板次全损伤或排列不良不建议用 此种方法。
(4)骨软骨自体移植术( OAT)
OAT 是一种治疗膝关节Ⅲ、Ⅳ度关节软骨损伤的手术方法,同时也可作为微骨折术失败的挽救治疗。
OAT 供体通常来自同侧关节内的最小承重区,并移植到软骨损伤区。这种单阶段手术主要优点是快速的骨到软骨下骨移植修复,实现天然的Ⅱ型透明软骨组织修复。
该手术采用多个自体骨软骨移植块,将真正的透明关节软骨移植到缺损处,为关节表面的即刻修复提供了机会。
与微骨折术以Ⅰ型胶原结构为主的纤维软骨修复不同,OAT 通过Ⅱ型胶原的透明软骨,使软骨下骨达到自然骨愈合。在大型缺损不可能进行微骨折术软骨修复的情况下,OAT 可能适用于填充深度>8 ~ 10mm 或大型骨软骨缺损。
但是该术式要求软骨缺损直径 为 1~2cm,面积<4cm2,由于直径<1cm 的缺损进展或症状很小,所以治疗是有争议的。对于直径 >2cm 面积>4cm2 的缺损由于需要多个移植物,该技术会受供体及技术限制。
(5)骨软骨同种异体移植术( OCA)
OCA 是将异体活软骨与支撑的软骨下骨一起移植到不完整的透明软骨基质中,以适当的方式在生物学、结构和功能上修复大关节软骨缺损, 这种新鲜的同种异体移植物通常要求在供体死亡后 7d 内植入受体,用于治疗广泛的病理关节。
OCA 具有很多优点,包括治疗的缺损面积更大,供体部位的发病率更低和手术时间更短,而且可以一次手术修复软骨缺损以及相关的骨缺失。在缺损较大和涉及软骨下骨的病变中,OCA 已被证明能长期保证骨软骨结构完整性,适当恢复关节 面,并产生优良的功能输出。
OCA 也存在 一些缺点,比如活体股骨头供体面积在某些情况下不足以满足损伤的需求,此外,供体移植物保存时间是有限的,因此移植物应在移植后 14 ~ 28d 内移植,以获得最大的软骨细胞活力。
以新鲜骨软骨同种异体移植术通常是建议在严重的、大面积骨缺损的情况下,作为唯一的手术选择,以避免或推迟全关节置换术。
(6)组织工程
软骨组织工程试图通过将相关细胞、三维支架和外来信号以和谐的方式结合在一起,来重建受损的关节软骨。
该领域目的是结合细胞、生物材料支架和生物活性因子来培养具有不同疗效的软骨组织的生物替代品,达到缓解患者疼痛、避免软骨损伤进展以及长期恢复和维持关节功能的目的。
近年来,随着3D 打印技术在骨科中的应用,利用组织工程技术,将适当的种子细胞与合适的生物材料相结合, 在信号因子的刺激下,有望实现软骨的一步原位修复,这种方法已经在多种动物实验中进行开展,也取得了令人欣喜的结果。
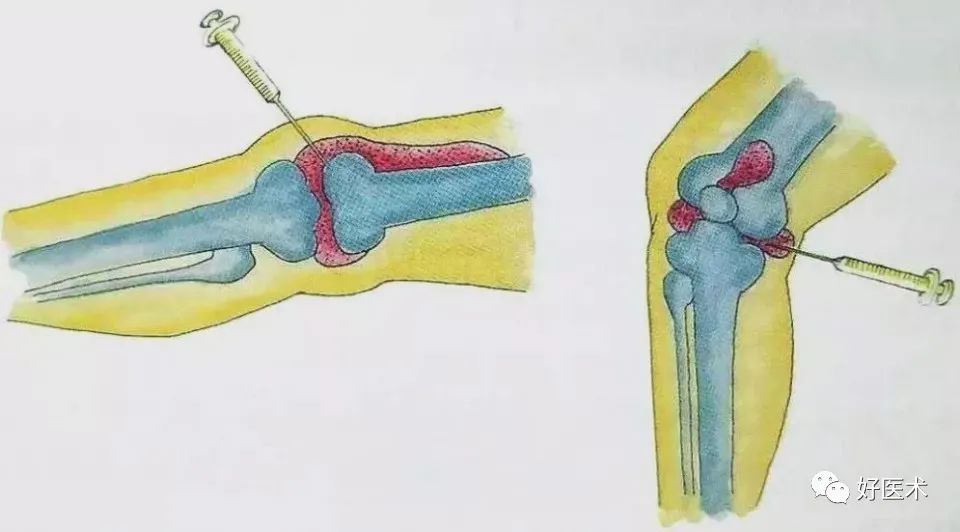
(7)关节腔内注射滑膜源间充质干细胞
间充质干细胞可存在于脂肪组织、 骨膜、滑膜、肌肉、血液、骨髓等全身各个组织中。现阶段,对组织损伤进行修复时,间充质干细胞是最佳种子细胞,当满足一定条件时,间充质干细胞可以分化为脂肪、肌肉、骨、软骨等组织。
从机制上分析,关节软骨和滑膜是从同一前体细胞发育而来,滑膜来源的间充质干细胞有稳定的成软骨活 性,有较高的成骨、成软骨、成脂特性,从而有利于改善患者的膝关节功能。
术后康复
包括半蹲位静蹲肌力训练、器械抗阻肌力训练、理疗可选用短波、超短波、激光、超声波及中药透入等方法治疗。
通过提供的应力刺激软骨愈合,同时恢复关节活动度、灵活性、肌肉力量和本体感觉,达到日常生活或体育活动的功能需要。
(1)术后康复第一期(术后0—6周)
1)术后应用弹力绷带加压包扎,制动并抬高患肢;
2)24小时后可使用CPM进行被动;
3)2周后,进行持续被动活动的同时进行膝关节的主动伸屈训练;
4)4周后,可下床行膝关节非负重功能锻炼;
5)6周左右,使用短臂功率自行车练习。
(2)术后康复第二期(术后6—12周)
重点在于恢复正常的关节活动度并开始步行。
(3)术后康复第三期(术后12—18周)
重点在于恢复正常功能活动所需要的肌力,继续第二期中使用的治疗措施。
(4)术后康复第四阶段(术后18周)
开始着手为恢复正常生活做准备。
:point_down:点击下方【阅读原文】,前往app查看更多精彩!