高血压、糖尿病是常见病、多发病,常可伴随冠心病发生。
血压水平与冠心病风险在病因学方面关系密切,对50岁以下人群,舒张压是缺血性心脏病的主要危险因素,而对60岁以上人群,收缩压更为重要,在60岁以上人群中,舒张压与冠心病发生风险呈负相关,而脉压成为冠心病最主要的预测因素。
糖尿病是冠心病的等危症,是预测冠心病预后的一项重要的、独立的危险因素,糖尿病者发生冠心病的风险较非糖尿病者高2-4倍,糖尿病者死亡原因约75%是由冠状动脉缺血引起的。
此外,糖尿病时,糖脂代谢异常、炎症反应和氧化应激增强及其复杂的相互作用,引起血管内皮细胞功能异常,加上交感-肾素-血管紧张素系统激活,促进高血压和冠状动脉粥样硬化-血栓形成的发生和发展。
《冠心病合并糖尿病患者的血压管理》(2020年)中指出,建议对大多数冠心病合并糖尿病者,控制血压<130/80mmHg是合理的(急性冠脉综合征者可能需<140/80mmHg),但不宜<120/70mmHg。当舒张压<60mmHg时,心肌缺血或心绞痛发生率增高,。且对正在接受强化降压治疗的糖尿病者更应密切血压监测,以防止血压过度减低。
目前降压药物主要有血管紧张素转化酶抑制剂(ACEI)、血管紧张素II受体拮抗剂(ARB)、钙通道阻滞剂(CCB)、利尿剂、β受体阻滞剂等。那么,冠心病合并糖尿病的血压,降压药物如何使用呢?
降压治疗能有效减低糖尿病者的病死率,预防不良心血管事件(如心肌梗死、卒中、心力衰竭)、延缓原先存在的肾病的发展。糖尿病合并冠心病者的降压策略(包括降压药物的选择等)应基于个体化原则,对某些糖尿病合并冠心病者(特别是血压仅轻度增高者),单药治疗即能达降压靶目标,但大多数最终需联合疗法。β受体阻滞剂和利尿剂联合有潜在糖、脂代谢风险,慎用于合并糖尿病或代谢综合征的高血压者。
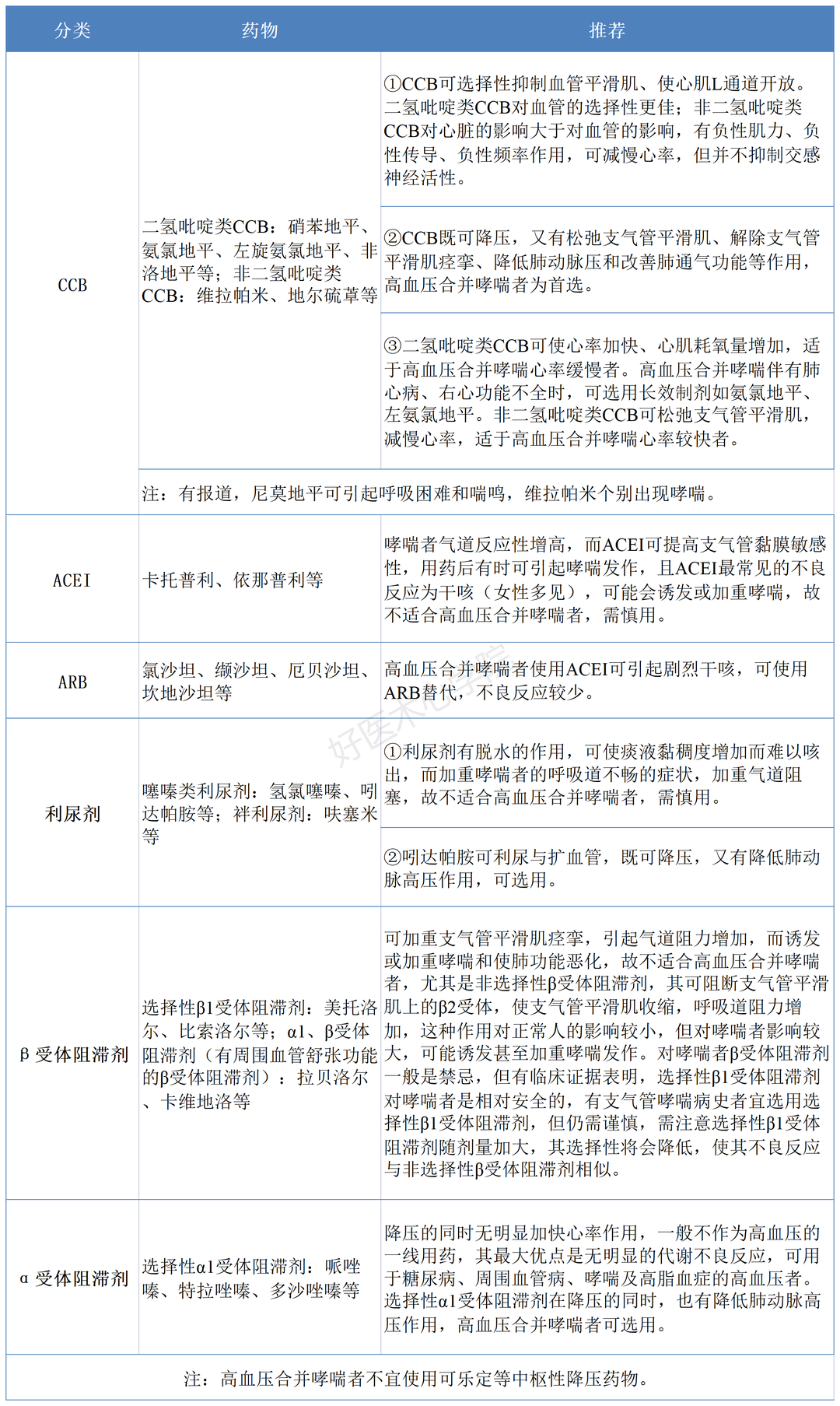
血管紧张素转化酶抑制剂(ACEI)、血管紧张素II受体拮抗剂(ARB)较其他抗高血压药物更有心脏保护作用、有效延缓糖尿病肾病的进展,其在高危者较其他药物的疗效更加明显,能显著减低心力衰竭、心肌梗死和卒中及终末期肾病。不推荐联用ACEI和ARB。
糖尿病合并冠心病者需1种以上降压药物时,可联用ACEI/ARB和二氢吡啶类CCB如氨氯地平,氨氯地平较氢氯噻嗪可更好地降低心血管事件,且无血脂或糖代谢的不良反应。
利尿剂螺内酯或依普利酮对糖尿病者的作用证据有限,可能用于难治性高血压,需监测肾功能和血钾水平。
β受体阻滞剂可减慢心率,改善内皮细胞应力,降低儿茶酚胺诱导的炎症反应,有利于冠脉侧支血流,但加重胰岛素抵抗、掩盖低血糖症状,故糖尿病者慎用。卡维地洛有非选择性β和α1受体拮抗作用,可改善心力衰竭者生存率,同时不影响血糖控制。
此外,有降压、心肾保护的降糖药物肾脏选择性钠-葡萄糖协同转运蛋白2(SGLT2)抑制剂通过抑制肾脏近曲小管重吸收葡萄糖的SGLT-2活性,增加尿中葡萄糖排泄而降糖,其降糖作用呈血糖水平依赖性,降糖疗效近似于二甲双胍,并增加水钠和尿酸的排出,且减少内脏脂肪(对骨骼肌影响小)、减轻体重和降低血压,能降低糖尿病者诊室和行走时血压,可使血压平均降低3-5/2-3mmHg,还可降低血容量、提高射血分数、增加心脏能量底物(酮体,游离脂肪酸)。
SGLT-2抑制剂有保护心血管和肾脏的作用,可减少尿蛋白、减低肾单元重构及动脉僵硬度,能延缓慢性肾脏病进展和/或降低心血管事件发生风险。达格列浄已被FDA批准用于心力衰竭,可降低成人射血分数减低的心力衰竭者的心血管死亡与住院风险。2型糖尿病(T2DM)合并ASCVD(动脉粥样硬化性心血管疾病)者若同时伴有HF(心力衰竭)或CKD(慢性肾脏病),无禁忌证的情况下通常优先选择SGLT2抑制剂。糖尿病性下肢动脉粥样硬化病变,避免使用SGLT-2抑制剂。
参考文献:
1冠心病合理用药指南(第2版)[J].中国医学前沿杂志,2018,10(6):1-120
2冠心病合并糖尿病患者的血压管理[J].中华心血管病杂志,2020,48(1):5-8
3慢性肾脏病患者高血压的容量管理[J].中华医学杂志,2021,101(4):239-241
4高血压合理用药指南(第2版)[J].中国医学前沿杂志,2017,9(7):28-98
5中国中青年高血压管理专家共识[J].中华高血压杂志,2020,28(4):316-321
6糖尿病肾脏疾病临床诊疗中国指南[J].中华肾脏病杂志,2021,37(3):255-285
7中国成人2型糖尿病合并心肾疾病患者降糖药物临床应用专家共识[J].中华糖尿病杂志,2020,12(6):369-377
8改善心血管和肾脏结局的新型抗高血糖药物临床应用中国专家建议[J].中国循环杂志,2020,35(3):231-236
声明:本文为原创内容,作者Redputao,仅用于学习交流,转载需授权。