

不同的骨折部位,手术的时机各有不同,要根据患者的身体状况、骨折部位的肿胀程度及身体其他部位伴随的损伤情况进行判断,具体如何把握呢?今天我们来详细介绍,值得学习借鉴!
-
挽救生命(重要脏器优先)
-
保存肢体(血管神经优先)
-
尽量保存关节
-
筋骨并重
-
重建功能

支具固定于颈椎和肩关节骨折或损伤
(二)损伤控制理论
(三)骨折的手术时机
1)开放性骨折、血管神经损伤:急诊手术。
2)闭合性骨折:限期手术。
3)陈旧性骨折、骨折畸形愈合、骨折不愈合:择期手术。
(四)骨折限期手术适应症的相关因素
1)损伤部位(股骨颈,手舟骨,距骨等);
2)周围解剖关系(骨折伴随血管/神经损伤);
3)病理生理学环境(胫骨近端,中段,远端的环境);
4)损伤机制、暴力大小、方向、作用点;
5)骨折分类、移位程度。
(五)新鲜骨折(外伤<2w)的手术时机
1)越早越好(6h之内,股骨颈骨折/髋关节脱位)。
2)48h之内(老年髋部骨折)。
3)3-7天,可增加脂肪栓塞、ARDS等风险。
4)7-10天,炎症反应减轻,肿胀消退(大部分骨折)。
5)2周以上,软组织条件恢复的高能骨折。
超过2周,局部初步形成纤维连接,手术难度增加,解剖复位可能性下降,术后关节功能欠佳。
(六)各部位骨折的手术时机
(1)躯干骨折
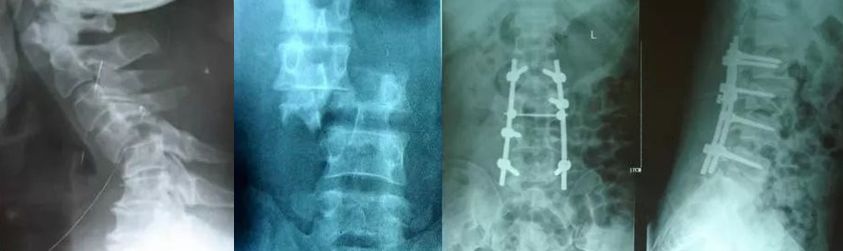
1)脊柱骨折/脱位
-
生命体征平稳,骨折移位较大,有神经症状,应紧急手术;
-
最迟1周之内。
2)骨盆骨折
30min,三个决定:
-
开放性骨折,立即止血;
-
骨盆制动(10-15min);
-
观察10-15min,血流动力不稳定,能否手术?
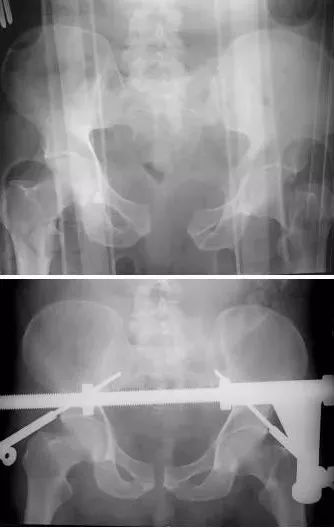
血流动力学稳定,在7天内手术?
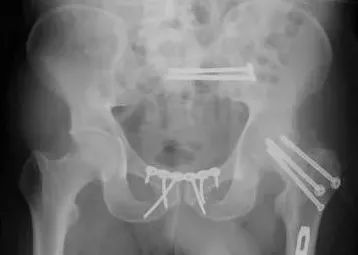
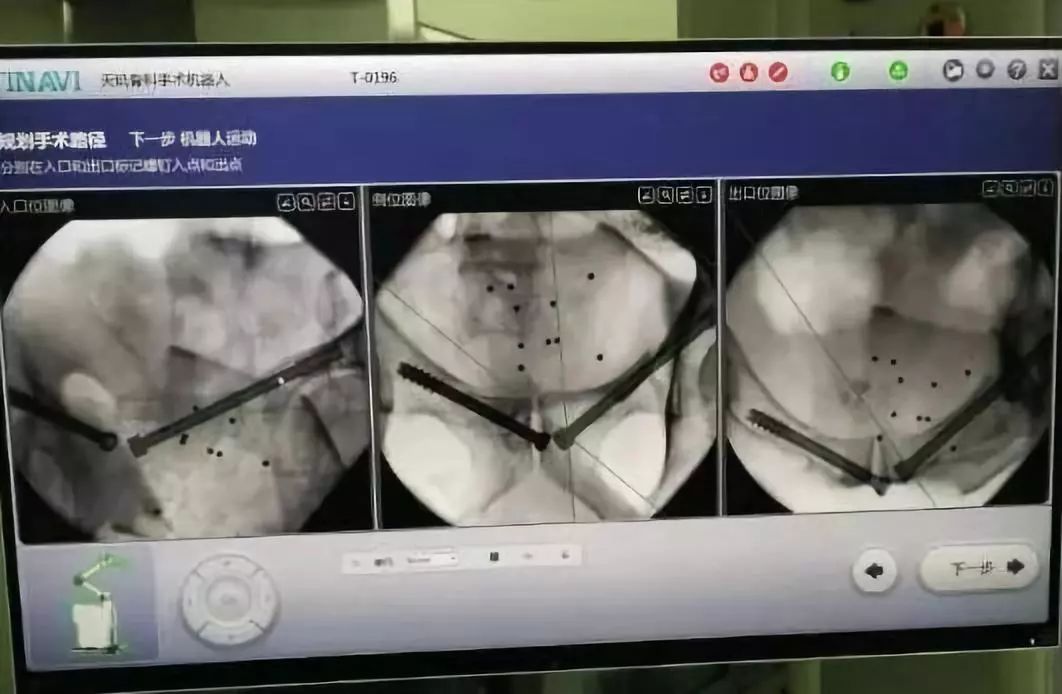
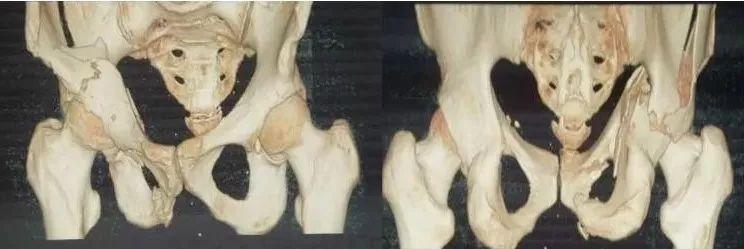
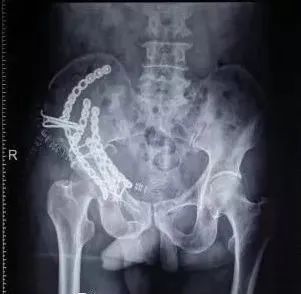
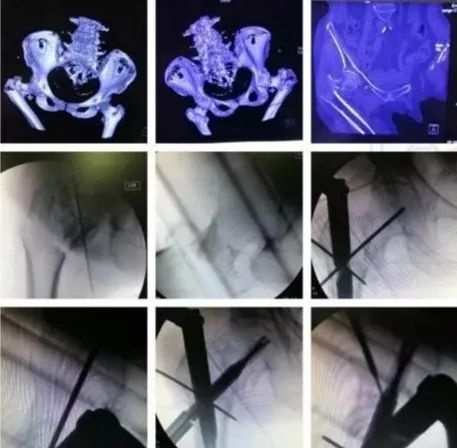
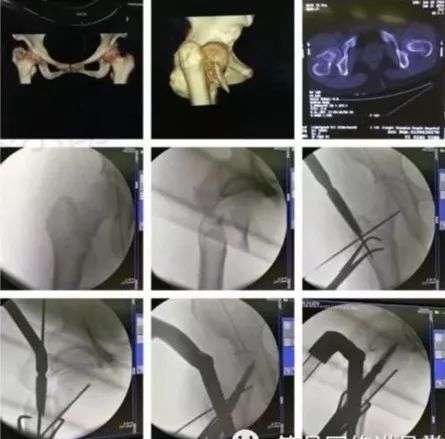
3)髋臼骨折(伤后5-7天)
-
人体最大的负重关节,精确复位可达到关节的最佳匹配,确保正常力学性能;
-
影像学移位程度大,不匹配>2mm--手术;
-
髋关节脱位,髋臼后壁骨折并股骨头骨折,复位后关节仍然不稳,或关节腔有游离骨块--手术。
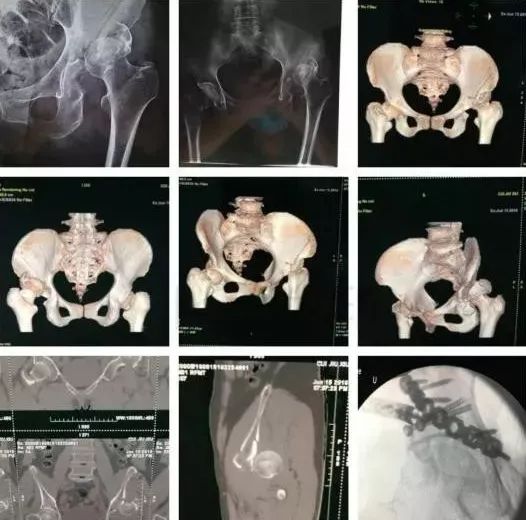
并发症:异位骨化18-90%;股骨头坏死3-9%
(2)肩胛带骨折
1)锁骨骨折
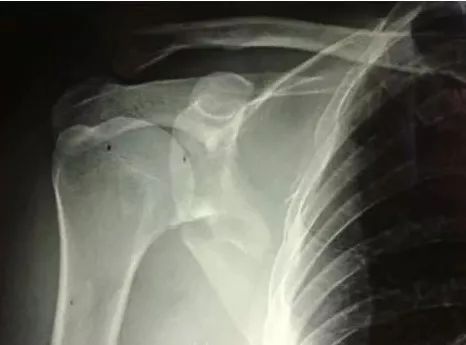
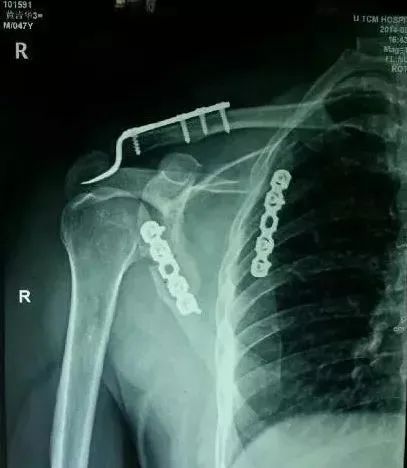
骨折伤及锁骨下动脉,臂丛,应立即手术。
2)肩胛骨骨折
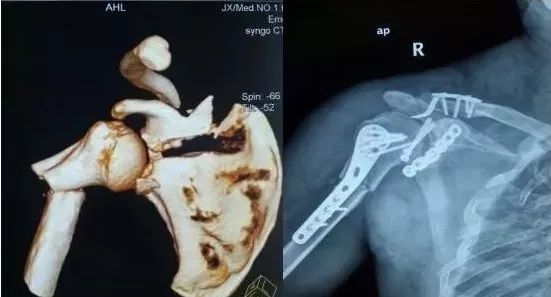
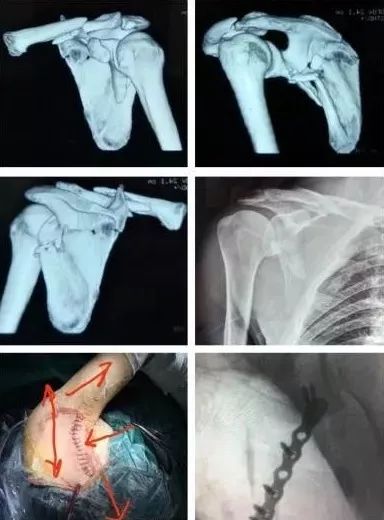
在2周之后手术,困难程度翻番。
(3)上肢骨折
1)肱骨近端骨折
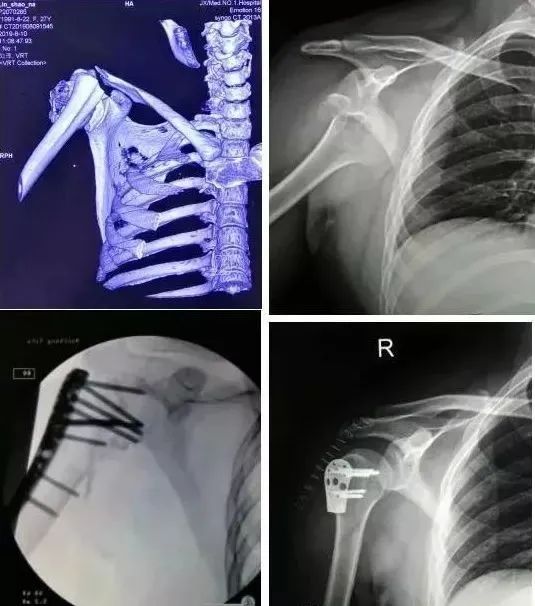
脱位伤及腋神经、血管等,或者由于肱二头肌长头腱卡压无法复位,立即手术。
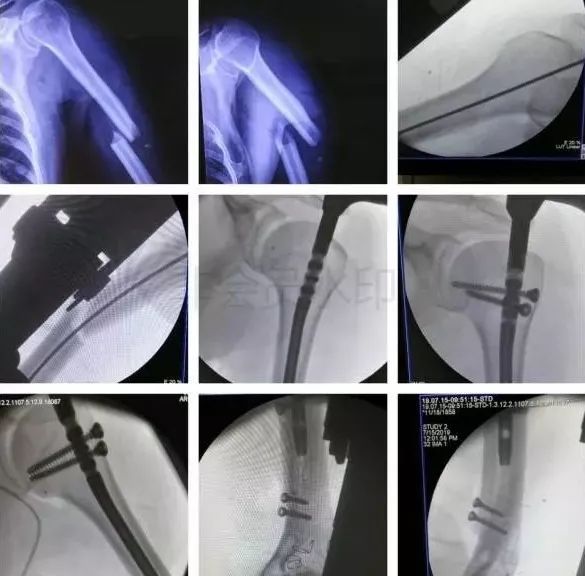
2)肱骨干骨折
-
合并桡神经损伤者,应立即手术。
-
常规手术应避免医源性损伤桡神经。
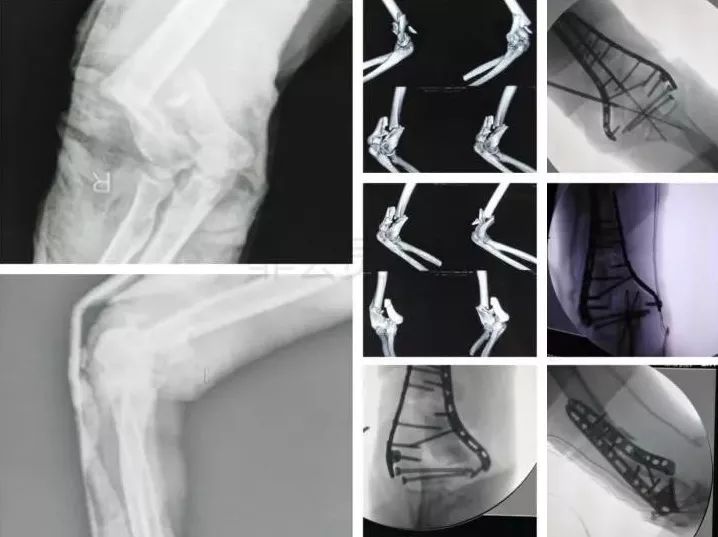
3)肱骨远端骨折
-
骨筋膜室综合征,立即减压。
-
前臂三大神经,肘血管损伤均可以探查。
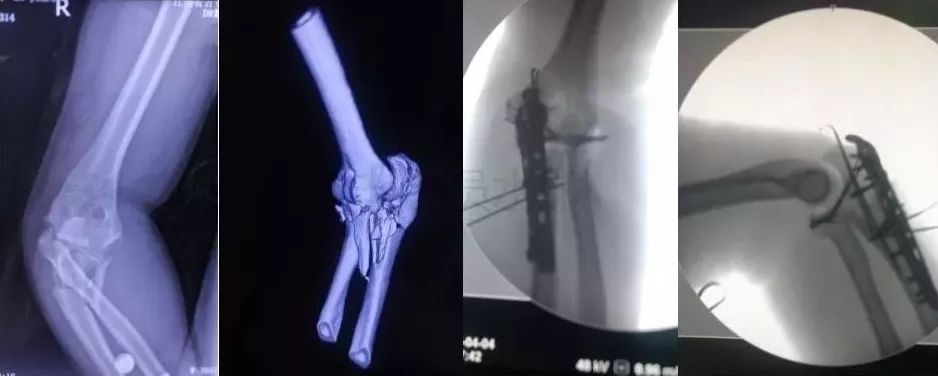
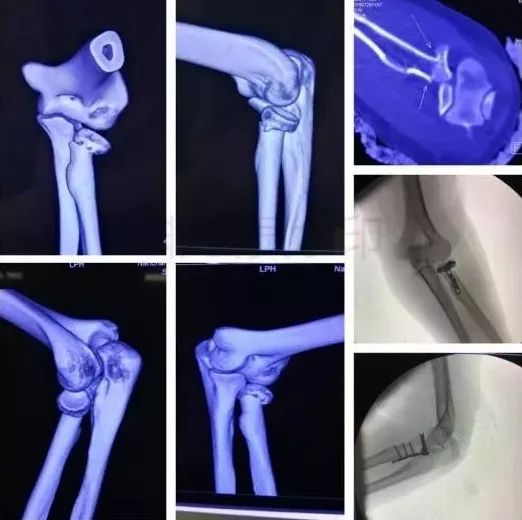
4)复杂肘关节骨折(尺骨鹰嘴,桡骨头)
-
伤后1周内手术
-
2周后手术-骨化性肌炎
-
术后尽量不要肘关节制动,制动不超过2周。
5)前臂骨折(尺骨,桡骨,或双骨折)
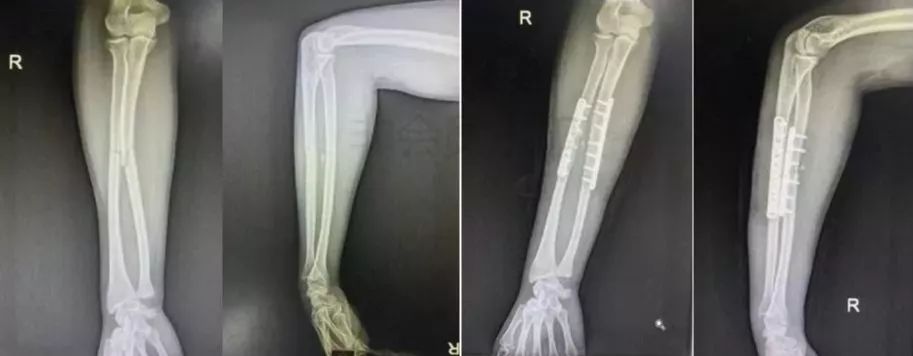
-
闭合或开放性骨折均争取伤后6-8h完成。
-
手术后延,尺骨-桡骨骨桥形成风险概率高。
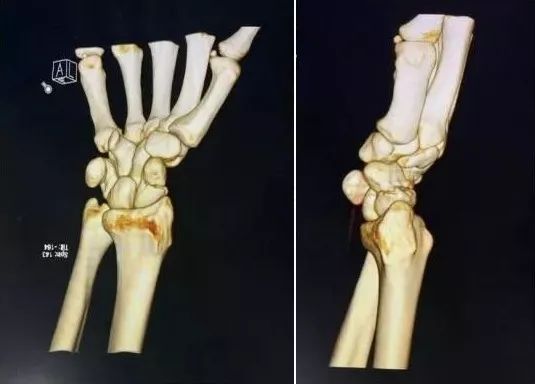
6)桡骨远端骨折
-
绝大部分骨折可以手法复位制动。
-
关节面粉碎,塌陷者应手术。
-
如果伤后拇长伸肌腱卡压,正中神经损伤者,应立即手术。
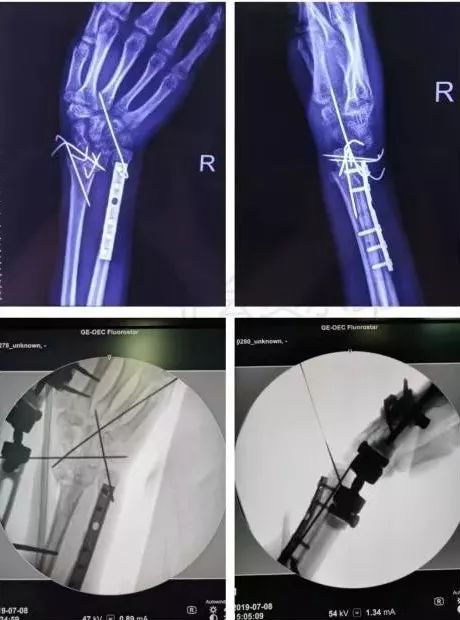
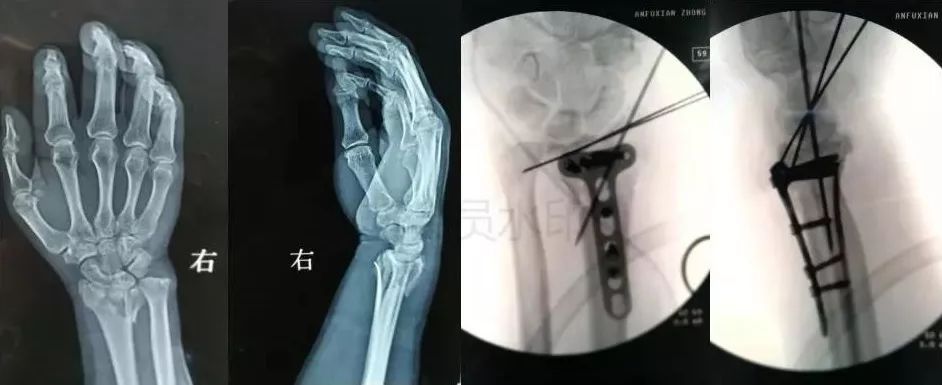
7)手部骨折
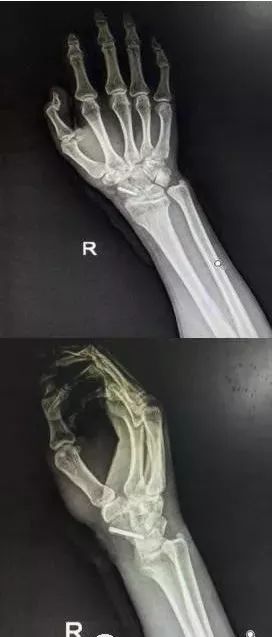
-
无论闭合或开放性骨折,均应早期复位内固定。
-
合并神经,血管,肌腱损伤,紧急手术。
(4)下肢骨折
1)股骨近端(股骨头,颈,转子部位)
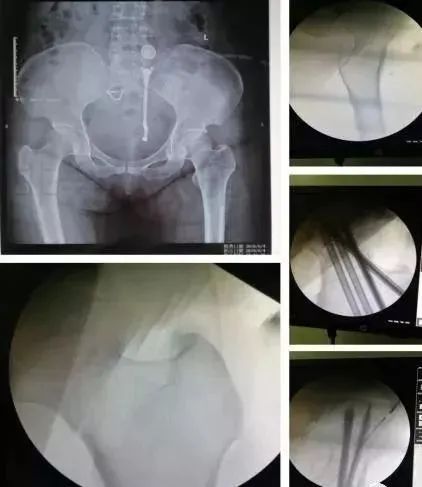
-
<65岁,内固定;>65岁,关节置换。
-
患者全身情况稳定,应早期内固定。
-
内固定方式很多,如DHS,pfna等。
2)股骨干骨折
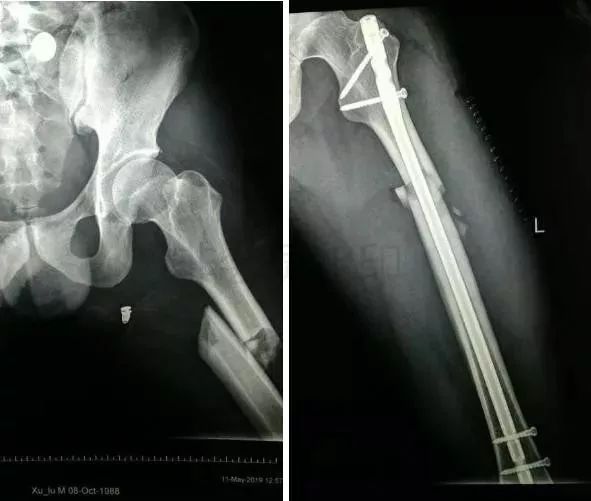
-
可以急诊做,也可以根据情况限期做。
-
多发伤,髓内钉,可能发生脂肪栓塞-肺栓。
3)股骨远端骨折
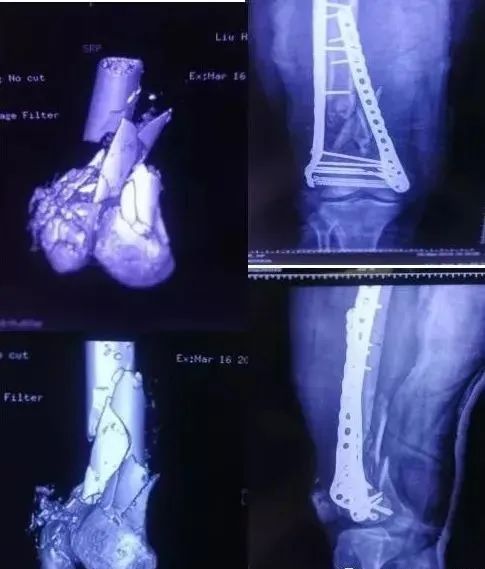
-
开放性骨折,伤及腘动脉,坐骨神经,紧急手术,超膝关节外支架。
-
单纯闭合骨折,内固定:钢板或逆行髓内钉。
4)髌骨骨折
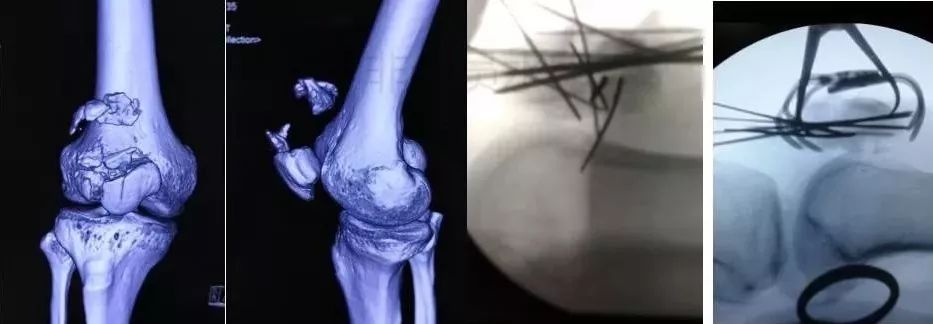
全身情况稳定,局部皮肤条件好,可以立即手术。
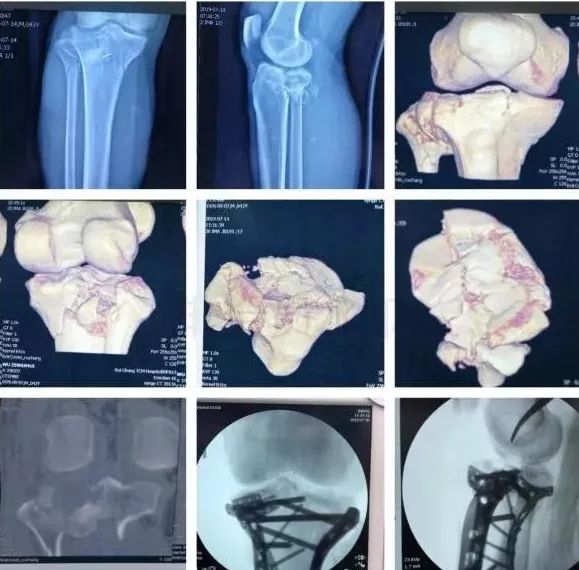
5)胫骨近端骨折(平台)
-
确定损伤机制,暴力损伤程度。
-
排除骨筋膜室综合征及血管,神经损伤。
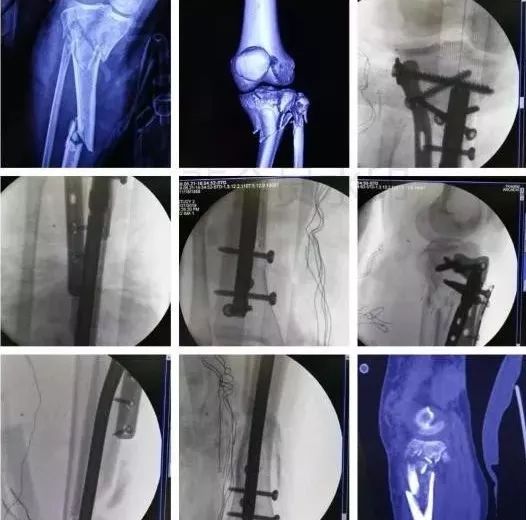
-
高能量损伤,皮肤软组织条件差的,应延期手术。
6)胫腓骨干骨折
-
皮包骨,应认识软组织覆盖的重要性。
-
8h之内,跟骨牵引,或者石膏托。
-
开放性骨折首选外支架。
-
2周软组织条件恢复,可以改内固定。
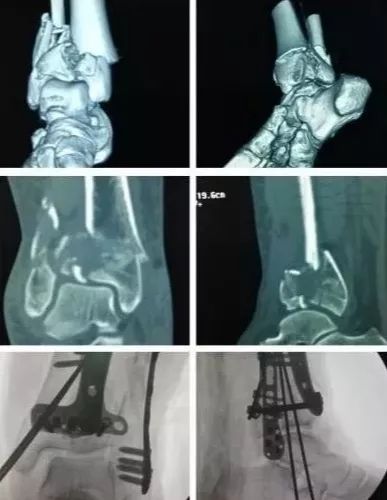
7)胫骨远端(pilon,踝部)
-
pilon骨折,高能损伤,6-8h肿胀未形成,可以急诊做,手术时间<3小时。
-
10-14天,分步延期手术策略。
-
踝部骨折手术时机同样取决于皮肤条件。
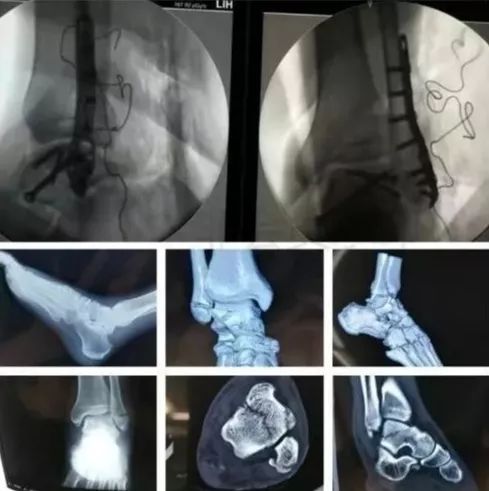
8)足部骨折(距骨,跟骨,跖骨等)
内容来源: 小骨课堂(本文为南昌大学一附院创伤医学中心培训教程,陈明教授整理),仅用于学习交流,如有侵权,请联系删除!













