
骶髂螺钉经皮置入技术,时至今日,早已深入每一个创伤骨科医师之心,不只因为它是治疗骨盆后环(包括骶椎体及侧翼、骶髂关节及髂骨翼后半)损伤(骨折和/或脱位)的最直接和有效的方式,还因为它是创伤骨科技术难度及风险程度最高的微创术式之一。两个极端之间,需要一个保持平衡的支点。这个支点就是创伤骨科医师不惧挑战、迎难而上的心,呵护病人骨盆髋臼健康的仁者之心,眼光犀利、手艺精准的雄鹰一样的心。

骶髂螺钉经皮置入技术的高难度和高风险的极端,在医者之心的支撑下,不再那么遥不可及、高不可攀,因为我们剥茧抽丝般地抽离出和置钉操作顺畅性和安全性相关的影像解剖学标志——标准骶骨侧位像及骨盆出入口位像上,髂骨皮质密度影(iliac cortical density,ICD)、骶神经根管特别是其前缘线、骶椎体前及后缘线、骶骨翼斜坡、骶前孔及其上下缘、骶椎体间残存的椎间隙、骶1椎体上终板、骶髂关节等——并应用它们判断骶1/2节段内骶髂螺钉骨性通道(斜向/平向),建立导针进针点,调整导针指向。
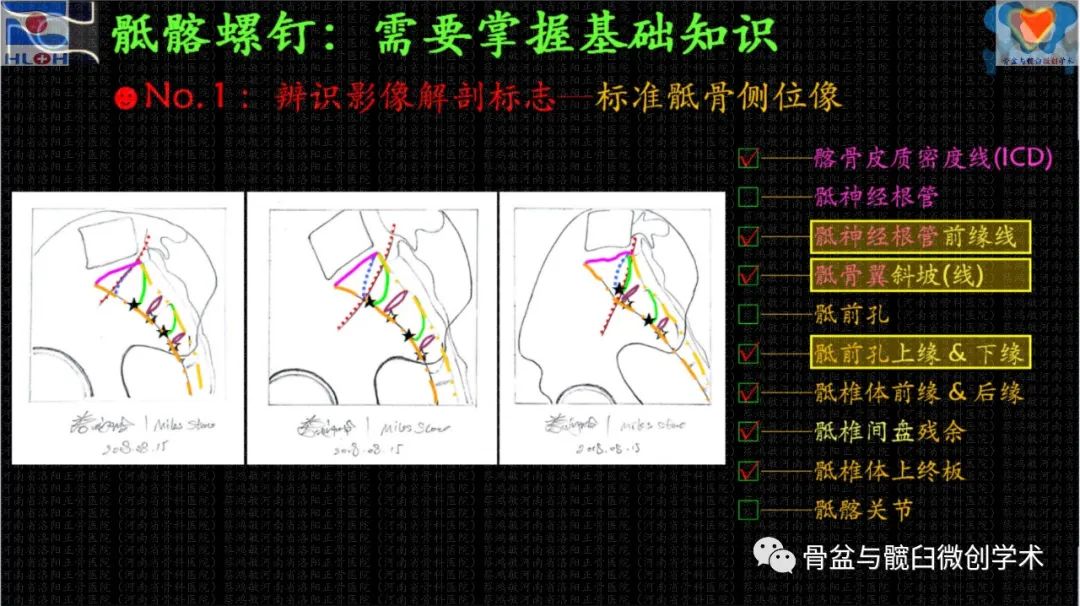
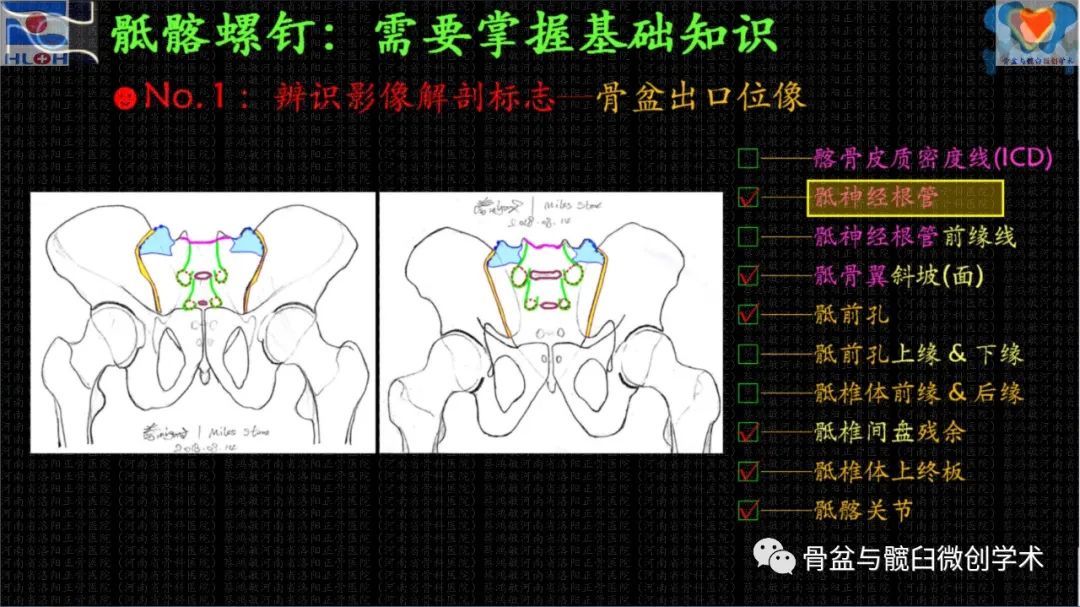
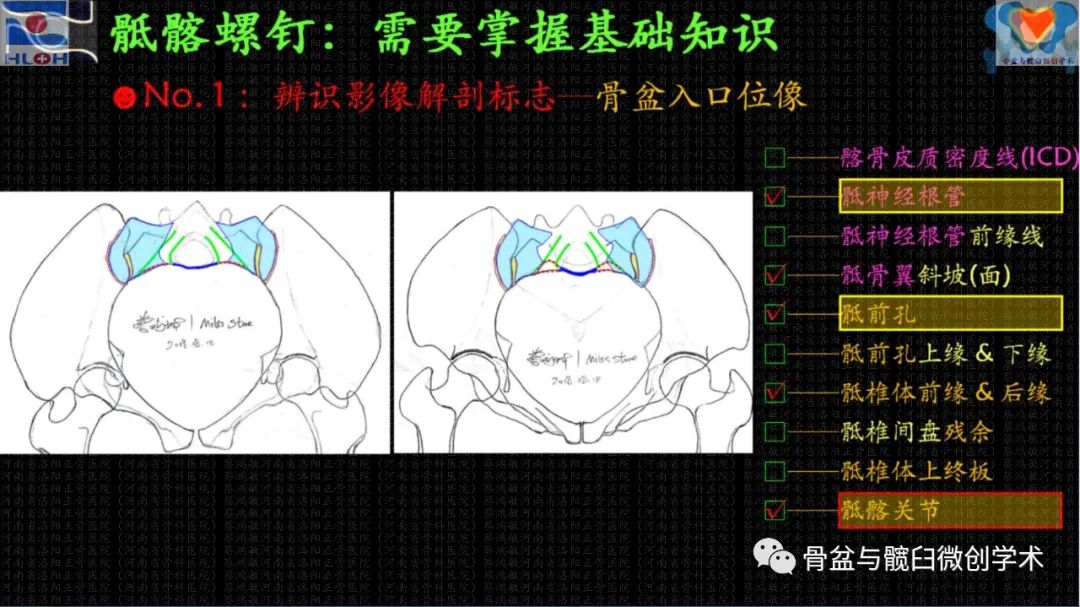
顺畅、精准、安全置钉相关的影像解剖学标志
在标准骶骨侧位像上,如果存在骶髂螺钉的平向骨性通道,那么,骶1节段的平向通道是由ICD、骶神经根管前缘线、骶骨翼斜坡线及骶椎体前缘线四者相互围成,骶2节段的平向通道是由经骶1骶前孔下缘的骶1椎体上终板的平行线、骶神经根管前缘线及骶椎体前缘线三者相互围成。基于此原理,根据骶1节段内平向通道的有无和大小,我们将上骶段分为三种类型,即正常型、过渡型及变异型。

上骶段的三种解剖类型(标准骶骨侧位像)
正常型及过渡型的骶1骶段的骶髂螺钉导针进针点可以建立在平向通道内,变异型上骶段的进针点建立在经骶1骶前孔上或下缘的骶1椎体上终板的平行线与骶椎体后缘的交点,所有类型的骶2骶段的进针点建立在骶2的平向安全骨性通道内。
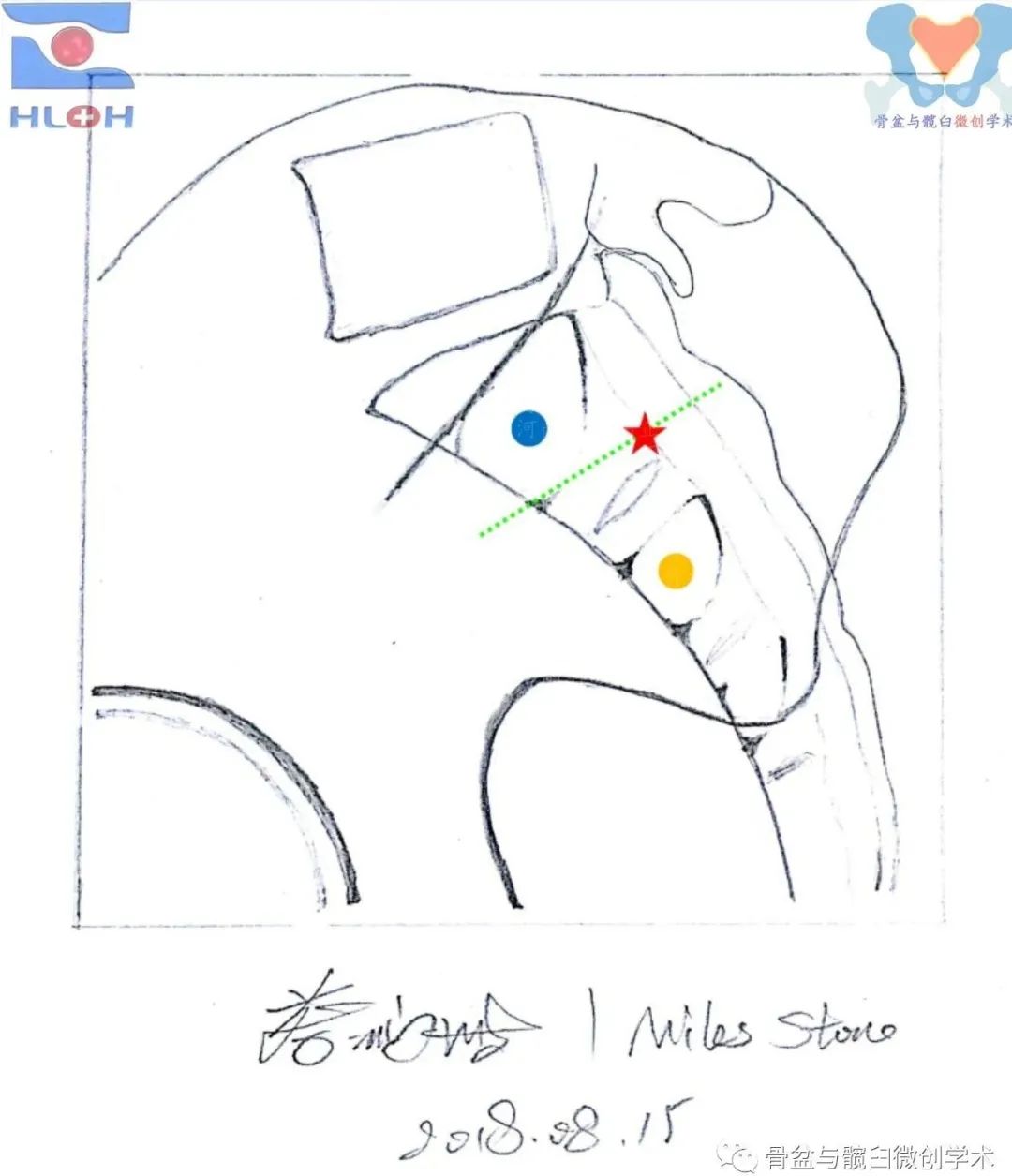
正常型上骶段及骶2骶段进钉点的建立方法(标准骶骨侧位像)
蓝点:骶1平向骶髂螺钉(穿过骶髂关节)、红星:骶1斜向骶髂螺钉(后跨骶髂关节)、金点:骶2平向骶髂螺钉(穿过骶髂关节)。
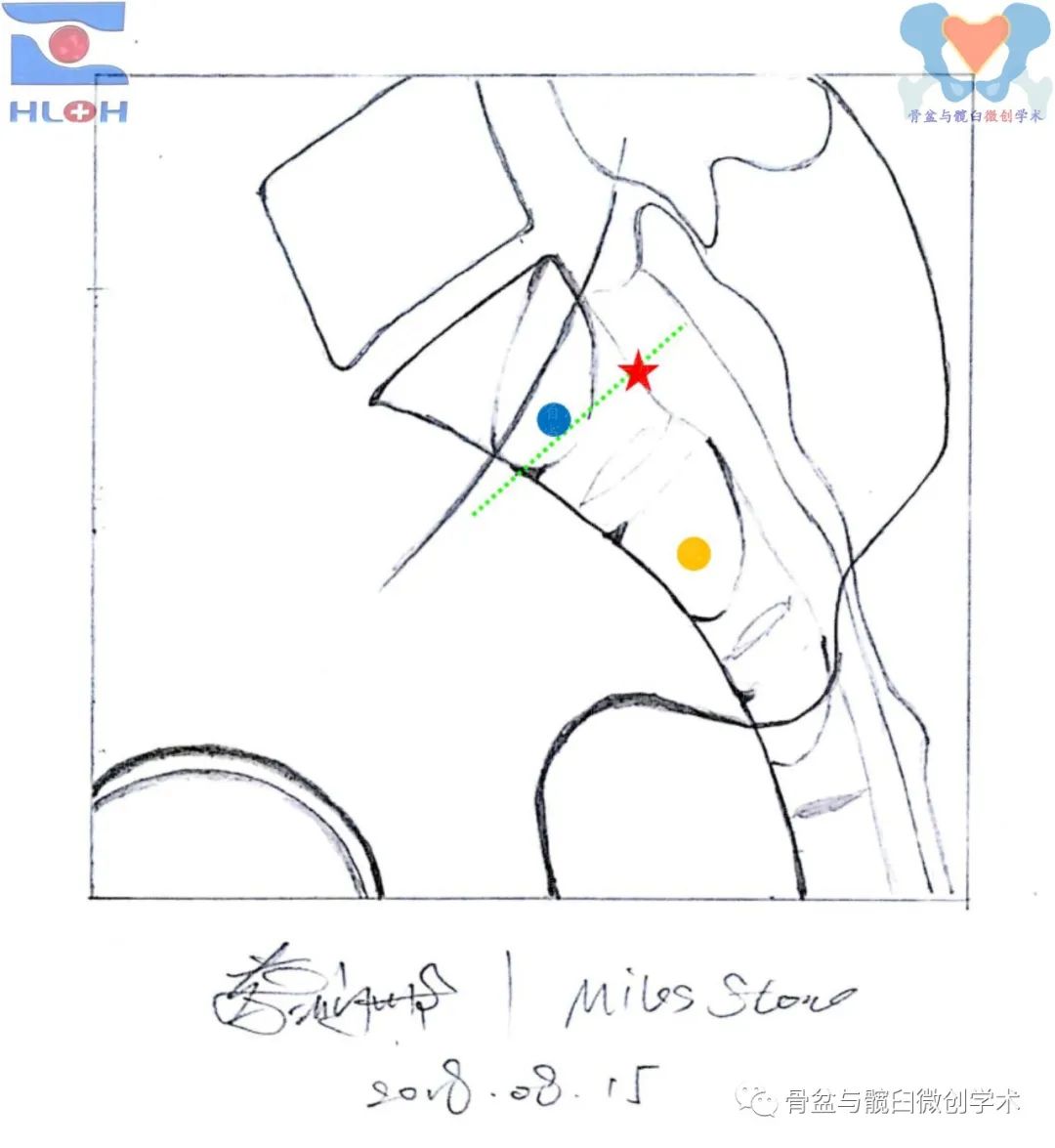
过渡型上骶段及骶2骶段进钉点的建立方法(标准骶骨侧位像)
蓝点:骶1斜向骶髂螺钉(穿过骶髂关节)、红星:骶1斜向骶髂螺钉(后跨骶髂关节)、金点:骶2平向骶髂螺钉(穿过骶髂关节)。
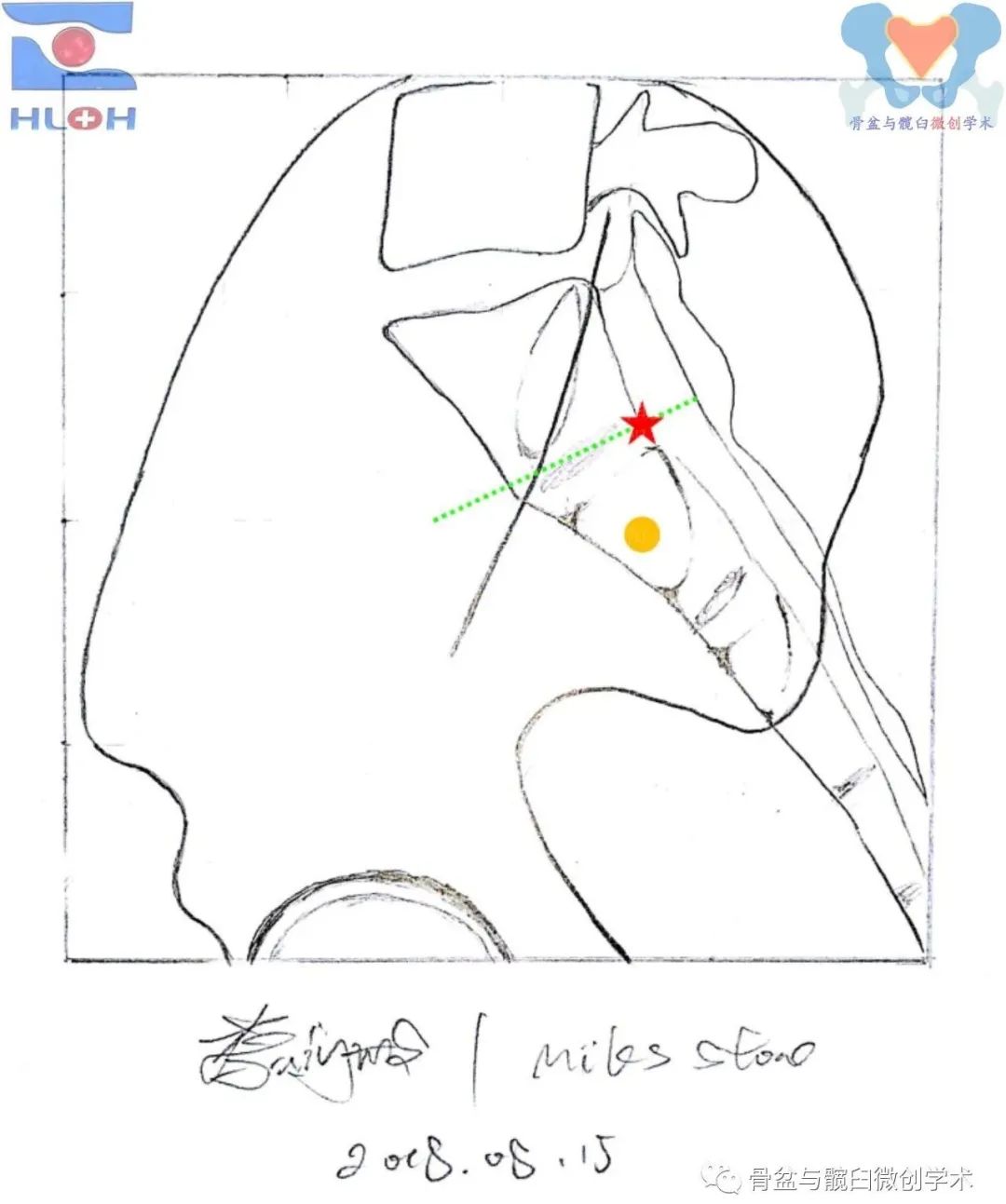
变异型上骶段及骶2骶段进钉点的建立方法(标准骶骨侧位像)
红星:骶1斜向骶髂螺钉(后跨骶髂关节)、金点:骶2平向骶髂螺钉(穿过骶髂关节)。
骶髂螺钉导针指向调整的传统方法是,在骨盆出口位像上调整导针,使其行进并就位于同侧骶1骶前孔和骶骨翼斜坡之间,同时在骨盆入口位像上,使其行进并就位于骶1椎体及同侧侧块前缘与骶管之间。这种方法由手术技术创立伊始延续至今,虽安全可行,但效率低下,放射线暴露量大,骨盆出口位和入口位像之间的非正交关系是其症结,常常导致一像上的良好指向在调整另一像上不良指向过程中出现丢失而反复调整,甚至丢失已建立好的进针点的情况,在置入骶1斜向(拉力)骶髂螺钉过程中尤为普遍。
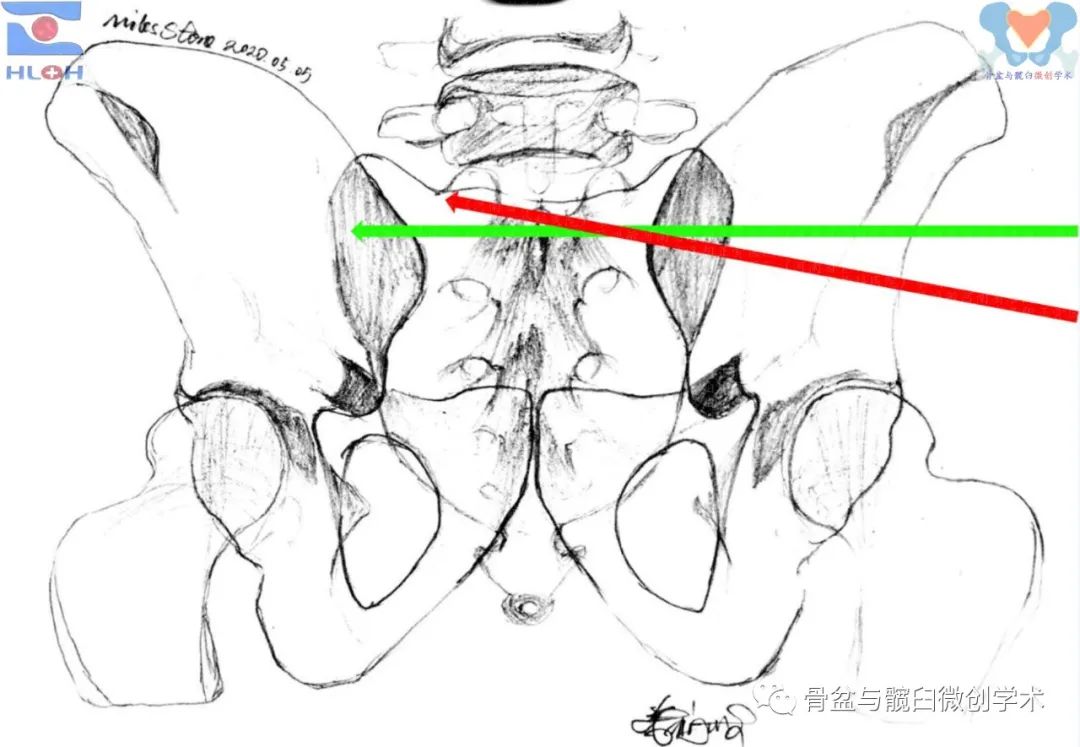
传统的导针指向调整方法(标准骨盆出口位像)
绿箭:骶1平向骶髂螺钉、红箭:骶1斜向骶髂螺钉
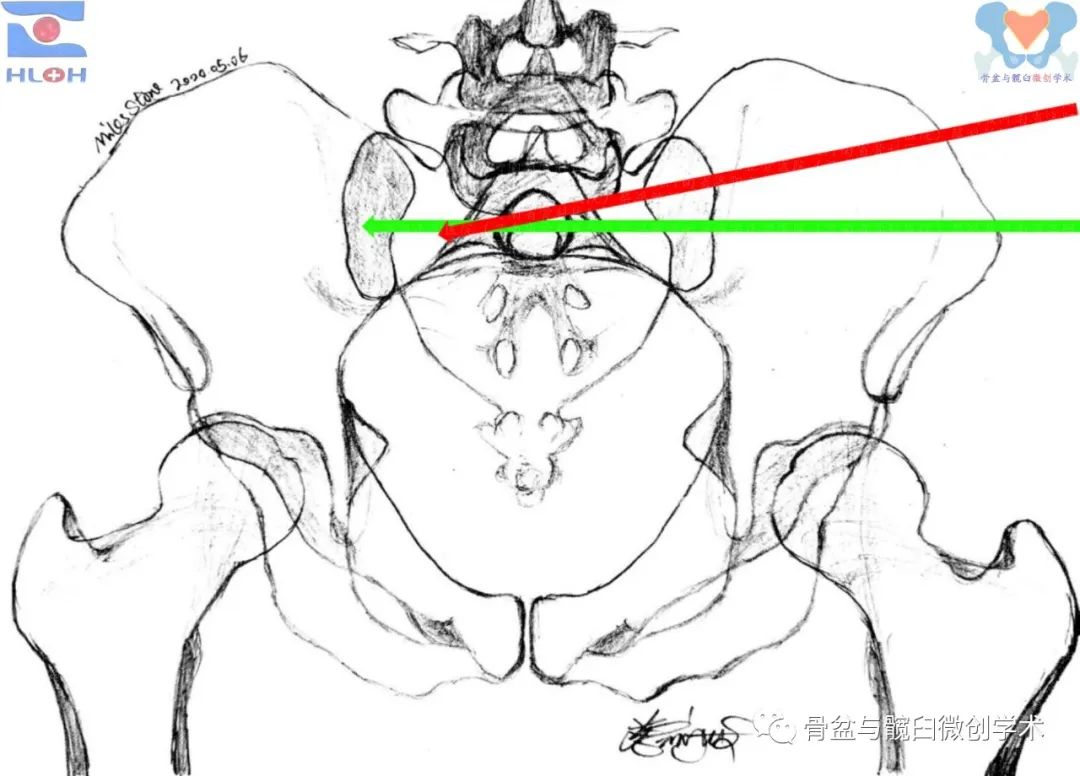
绿箭:骶1平向骶髂螺钉、红箭:骶1斜向骶髂螺钉
针对这一痼疾,我们有着支点之心的创伤骨科医者,只要遵循事实、发现规律并稍做变通就可以迎刃而解之。在术前骨盆轴向CT断层图像上,我们规划骶髂螺钉置入的过程中发现两个基本事实,一是骶髂螺钉完全位于骨盆横断面内,二是除了进钉点之外,唯一能限制骶髂螺钉位置的参数就是螺钉与骨盆冠状面(双侧髂后上棘的连线)的夹角。

骨盆轴向断层CT图像上骶髂螺钉置入的规划
因此,在标准骶骨侧位像上建好进针点后,我们只要把导针调整在骨盆的横断面内,并进一步地将术前所测量的冠状面夹角复制出来,轻浅置入导针,转透骨盆出入口位像,我们会发现其指向已然良好而无需再做任何调整操作,仅需引导导针就位即可,从而大大地简化了骶髂螺钉置入手术并确保了手术的安全性和精准性。
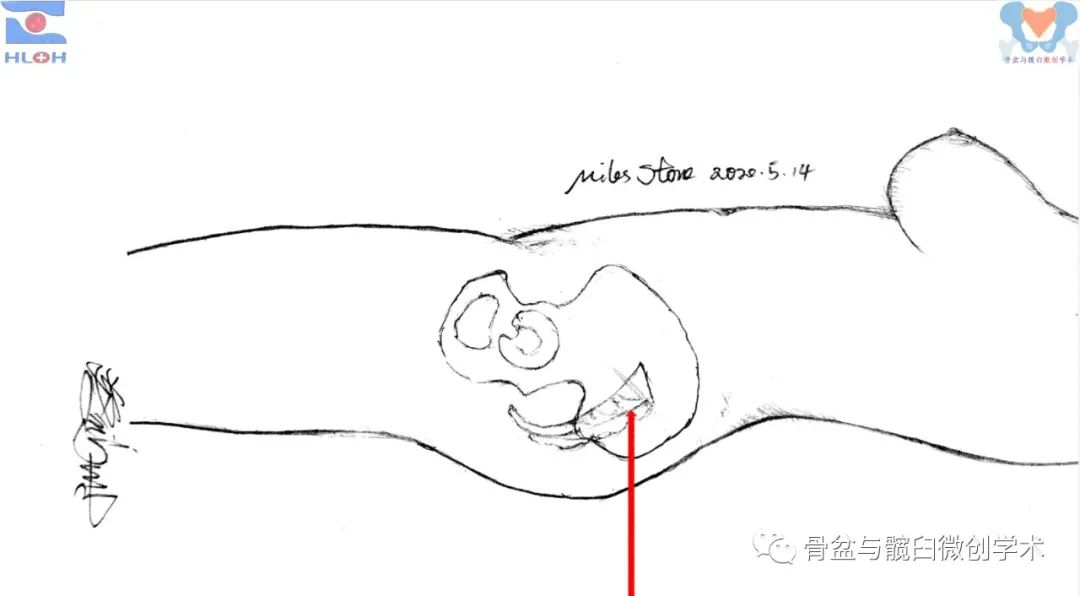
简化、精准且安全的导针指向调整方法
在标准骶骨侧位像上建立好进钉点
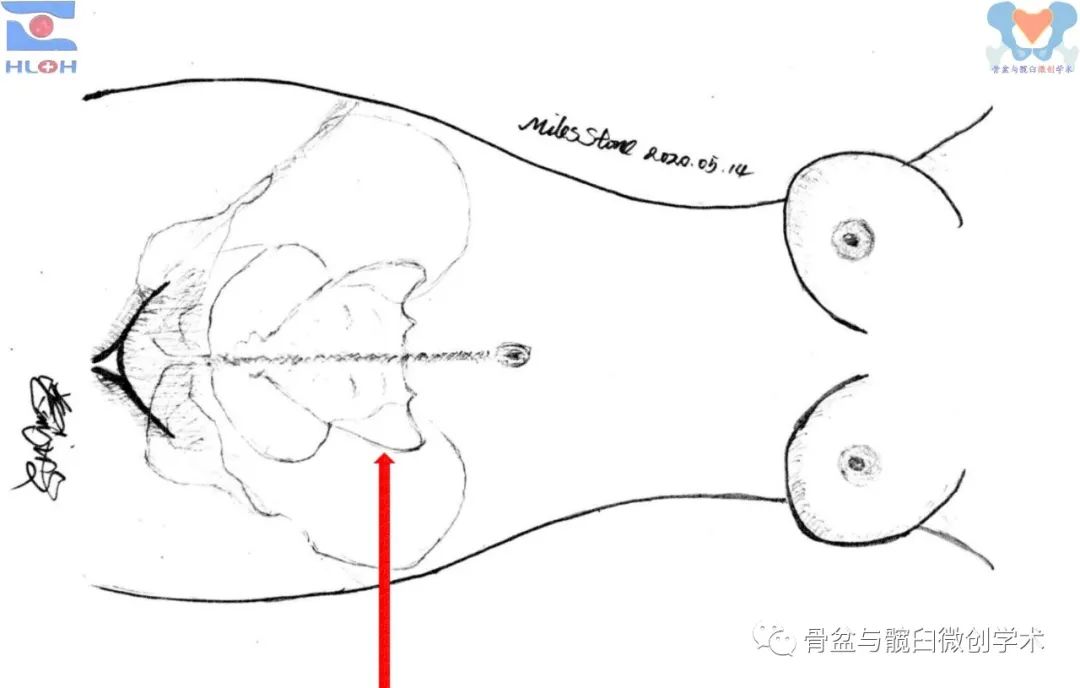
简化、精准且安全的导针指向调整方法
调整导针至骨盆横断面内(导针垂直于肚脐与耻骨联合间的皮肤色素沉着线)
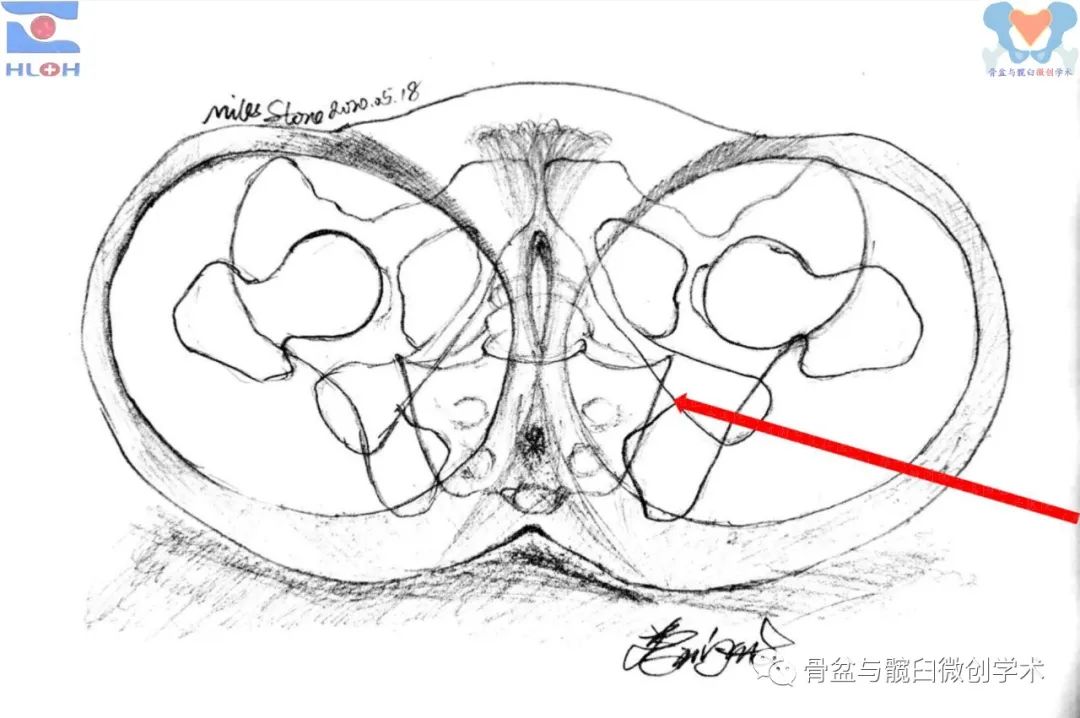
简化、精准且安全的导针指向调整方法
进一步调整导针与骨盆冠状面(手术床面或地面)的夹角等于术前测量值
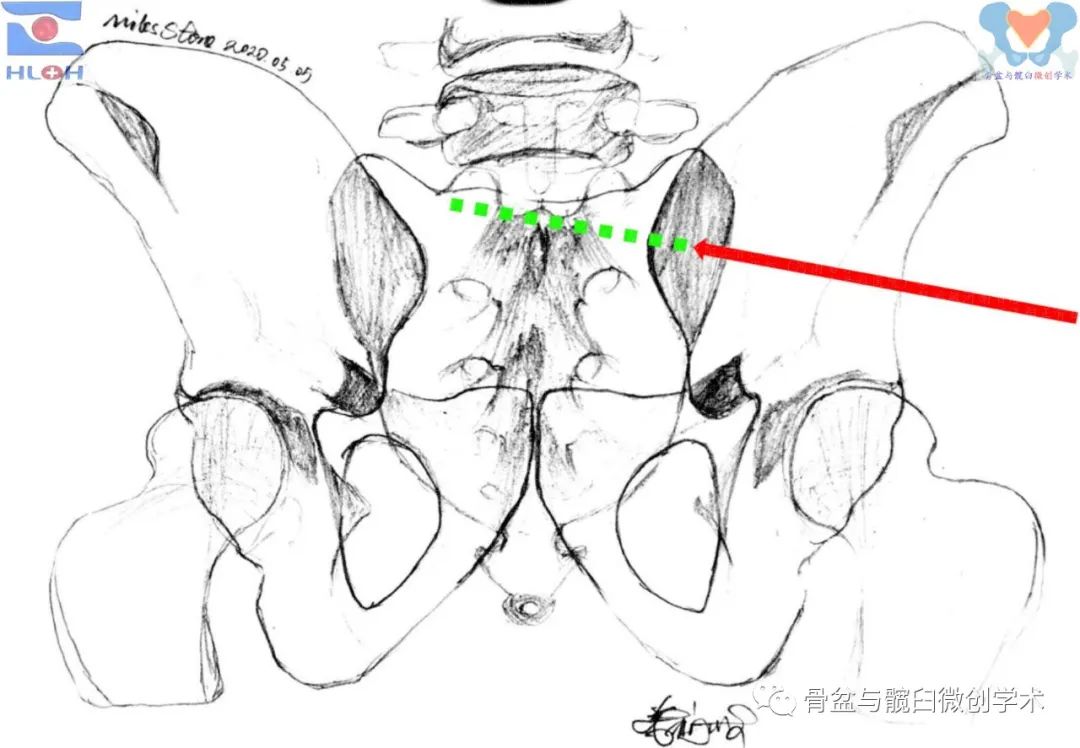
简化、精准且安全的导针指向调整方法
导针在标准骨盆出口位像上的指向已然良好
简化、精准且安全的导针指向调整方法
导针在标准骨盆入口位像上的指向已然良好
而且,还不止如此。我们还在研究和测试一种更加简便、精准和安全的骶髂螺钉经皮置入技术,研究文章日后将会发表,敬请您们的持续关注和支持!
来源:本文转载自骨盆髋臼损伤微创学术,作者蔡鸿敏老师(河南省洛阳正骨医院/河南省骨科医院),仅用于学习交流!













