
肱骨干骨折好发于骨干的中部,其次为下部,上部较少,中下1/3骨折易合并桡神经损伤,下1/3骨折易发生不连接,约占全身骨折的3%。今天,我们针对其局部解剖、手术入路、固定策略及手术方案进行全面讲解,值得学习借鉴!
(一)解剖与手术入路
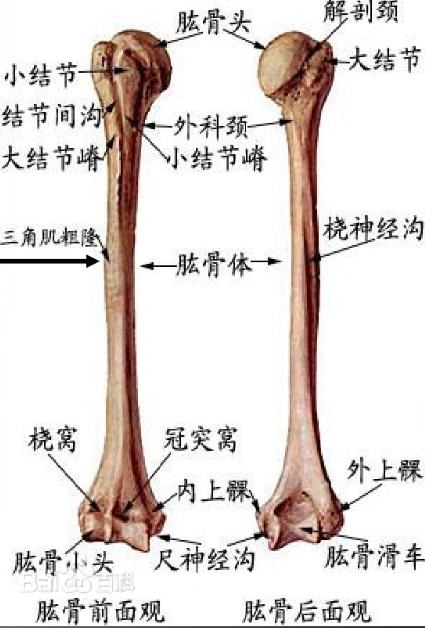
定位:外科颈下1~2cm至髁上2cm处骨折。

1.解剖生理:
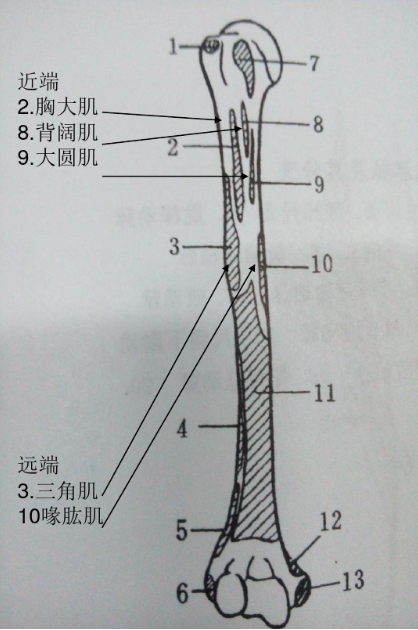
肱骨干三角肌止点以上骨折:
-
近端因胸大肌、背阔肌、大圆肌的牵拉向前、向内移位;
-
远端因三角肌、喙肱肌、肱二头肌和肱三头肌的牵拉向上、向外移动。
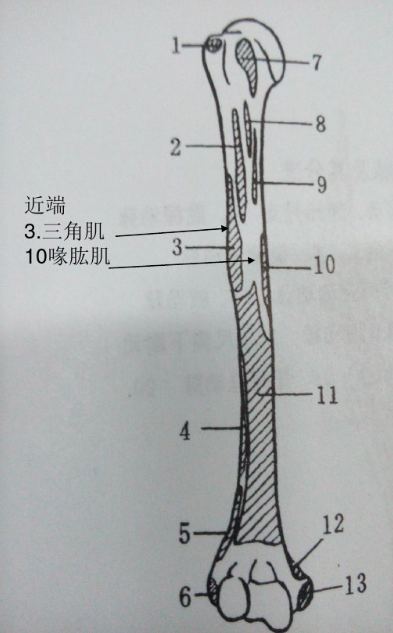
肱骨干三角肌止点以下骨折:
-
近端因三角肌和喙肱肌牵拉而向外、向前移位;
-
远端因肱二头肌和肱三头肌的牵拉而向上移动。
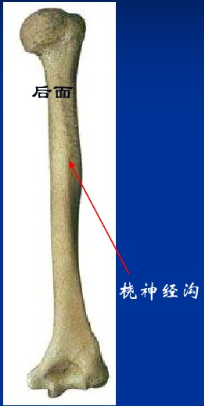
肱骨干远端增宽与肱骨髁相连接。肱骨干后方的桡神经沟为明显的解剖标志。尸体研究显示:桡神经在肱骨外上髁近端14cm处从后向前绕过桡骨,和肱骨后表面的距离约6.5cm。在肱骨外上髁近端约10cm处,桡神经向前进入肌间隙。由于桡神经与肱骨的解剖位置关系比较密切,肱骨干骨折时易损伤。
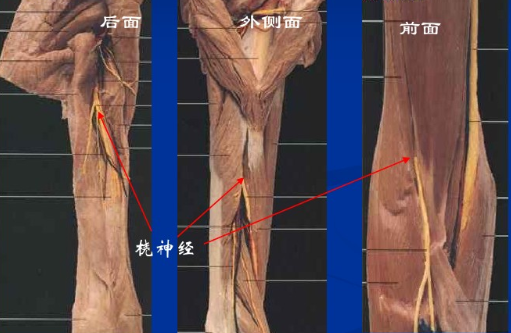
2.手术入路
一般根据桡骨干骨折的解剖位置来选择手术入路(表1)。
前外侧入路:是肩部胸三角肌入路的远方扩展入路,需劈开肱肌,手术过程中需要向外牵开保护桡神经,在手术切口远端切开时必须显露和保护桡神经。
后方入路:可以很好的显露肱骨干远端骨折。通过劈开肱三头肌牵开桡神经,该入路可以暴露 76%的肱骨。Gerwin研究显示采用改良肱骨后方入路几乎可以暴露94%的肱骨干。在传统的肱三头肌切开入路时,需切开剥离肱三头肌。而改良的方法则可以将肱三头肌从外向内牵开(部分切开)。
外侧入路:是利用肱三头肌外侧束和外侧肌间隙。该入路可以避免损伤肌肉,减少术后粘连、疤痕形成以及肌肉的去神经失营养。在不移开桡神经的情况下,外侧入路只能显露55%的远端肱骨。
但是牵开神经和肱三头肌外侧束之后,通过劈开肱三头肌就可以显露76%的肱骨干。在整个手术过程中都必须非常小心桡神经。

表1肱骨的手术入路
(二)初步检查
对患者的初步检查应按照「高级创伤生命支持指南」进行全面体检。通常情况下,肱骨干骨折预示合并其他损伤,特别是多发损伤病人。
在进行治疗干预前,进行彻底的神经、血管检查。需要进行包括肩关节、肘关节在内的正侧位X线检查以排除合并损伤。很少需要进行CT检查。
将骨折按照解剖部位(近端、中段、远端)和类型(蝶形、粉碎、螺旋、斜行)进行描述,按照AO骨折分类:
-
A1、A2、A3是简单的螺旋、斜行骨折;
-
B1、B2、B3是旋转楔形骨折、弯曲楔形骨折和带骨折碎片的楔形骨折;
-
C1、C2、C3骨折是复杂的骨折,包括复杂螺旋形骨折、复杂节段性骨折和不规则骨折。
(三)非手术治疗
大多数的肱骨干骨折可以通过非手术治疗,以二期愈合再塑形方式获得愈合。肢体重力有助于恢复骨折的对位,同时需要夹板对骨折形成静力加压。
Klenerman发现肱骨干骨折存在以下限度以内的畸形都是可以接受的,功能不会受什么影响,包括:矢状面小于20°的成角、内外翻成角小于30°、肢体短缩小于2-3cm。由于肌肉牵引力和夹板捆绑技巧的缺陷,10°以内的内翻畸形非常常见。但是外翻畸形和矢状面对位不良非常少见。
文献报道的非手术治疗肱骨干骨折的愈合率存在不同,但是有人报道超过90%的患者可以取得骨折愈合。
正确的捆绑夹板对于维持骨折的稳定非常重要。在内侧放置U型夹板时,其高度应尽可能的与腋窝平齐,在外侧则应超过三角肌到达肱骨外科颈。如果内侧夹板的位置不良,则容易出现骨折远端的内翻成角。通过合理的放置夹板和外翻衬垫可以减少继发畸形。联合夹板的患者耐受性较差,可以考虑使用悬吊或后侧夹板的方法治疗肱骨干近端和远端骨折。
Sarmiento开创的功能性支具治疗成为肱骨干骨折非手术治疗的主要方法。功能性支具可以给骨折部位提供圆周支撑,在受伤后使用5-7天,然后给与一段时间的联合夹板固定。采用功能性支具治疗的成功关键在于肘关节和腕关节可以获得即刻的运动练习。但是在骨折临床稳定之前,应避免肩关节的活动和成角畸形。
在一项功能性支具治疗620例肱骨干骨折的研究中,Sarmiento发现465例闭合性骨折中只有不到2%的患者(7例)出现了骨折不愈合,155例开放性骨折中只有6%(9例)的患者出现骨折不愈合。闭合性骨折和开放性骨折的平均愈合时间分别为9周和14周。末次随访时,70%的患者在矢状面上存在≤5°的成角畸形,接近1%的患者向前成角大于25°。
内翻畸形比较常见,75%到80%的患者存在小于10°的内外翻畸形。当时的观点:上述畸形都是可以接受的。骨折部位并不影响功能性支具的治疗效果。虽然大多数的患者通过非手术治疗可以取得良好疗效,但是许多学者认为非手术治疗后患者的功能会比未受伤人群要差,很大一部分患者会存在活动受限。
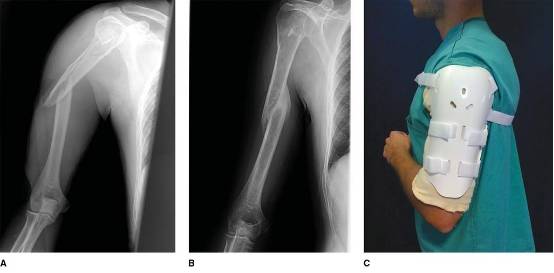
A:前后位肱骨X线片显示肱骨中段骨折;
B:经过Sarmiento支具治疗后,随访3个月时的前后位X线片,显示骨折愈合对位良好;
C:患者佩戴Sarmiento支具的外观照片。
(四)手术治疗
在一些情况下肱骨干骨折需要手术治疗。通过夹板固定无法取得良好复位效果的患者也需要手术治疗。严重的内翻畸形可以造成肩关节外展功能的受限。有一些类型的骨折存在较高的非手术治疗失败率,高于AO分析的A型骨折和一些肱骨干近端骨折。
Ring回顾性分析32例功能性支具治疗失败的患者,发现绝大多数的骨折类型为斜行或螺旋形。
肱骨干骨折治疗的手术相对适应症:
-
开放性骨折
-
合并关节内骨折
-
伴有神经、血管损伤
-
漂浮肘
-
骨折不愈合
-
病理性骨折
-
多段或粉碎骨折等多发损伤
-
闭合性治疗失败(无法耐受夹板固定或夹板固定不能维持足够的复位效果)
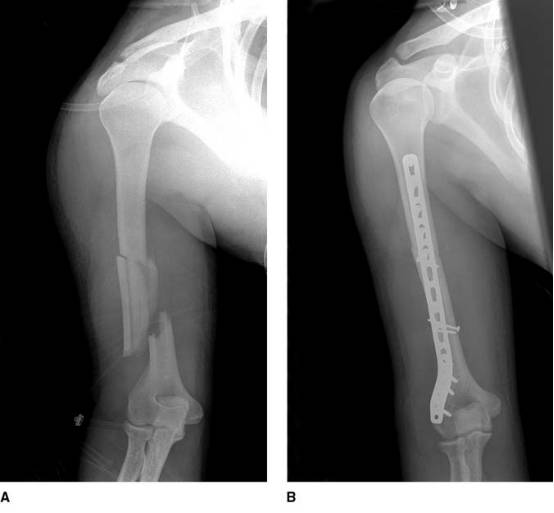
A:前后位X线片显示肱骨远端1/3骨折。通过夹板无法恢复对外,上臂明显短缩2.5cm。该患者在受伤2周夹板固定失败进行手术内固定,术前告知其治疗选择。
B:术后前后位X线片显示获得解剖对位
开放性肱骨干骨折通常需要手术治疗,对软组织及骨骼进行清创内固定以避免软组织的进一步损伤。对于多发损伤以及合并肢体肱骨关节面的骨折也应进行手术固定以减少制动时间和便于患者的自身护理。
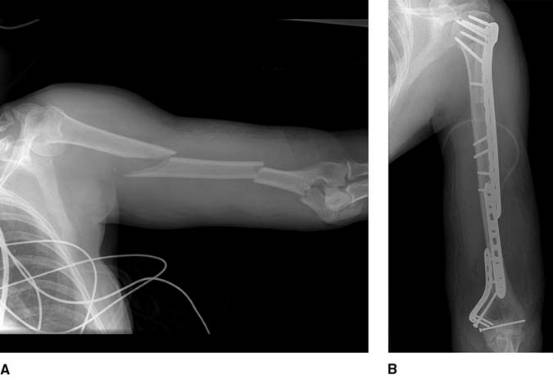
A:前后位X线显示肱骨干多节段骨折合并肱骨近端和远端的骨折。采用胸三角肌入路向前外侧延长以处理肱骨近端骨折。切口远端向后方延长处理远端骨折。
B:钢板内固定后的前后位X线片。
肱骨干骨折的非手术治疗与手术治疗的比较研究较少。Wallny回顾性比较44例功能性支具固定患者与45例锁定髓内钉治疗患者。功能性支具固定组有2例患者骨折不愈合,锁定髓内钉固定组未出现骨质不愈合。末次随访时,功能性支具固定组86%的患者肩关节活动不受影响,而锁定髓内钉组这一比例只有48%。此外,锁定髓内钉固定组还有2例患者因为感染和血肿而需要再次手术。
Denard回顾性研究了213例功能性支具或加压钢板治疗的肱骨干骨折患者。非手术治疗组的骨折不愈合发生率与成角畸形发生率(任意平面上>20°的成角)都要大于加压钢板固定组,分别为20.6%比8.7%和12.7%比1.3%。但是,两组患者在骨折愈合时间、感染率、医源性桡神经麻痹方面并无显著差异。
在一项肱骨远端1/3干骺端骨折的研究中,Jawa采用支具或者切开复位内固定进行治疗。功能性支具治疗组患者均获得骨折愈合。两组患者在肩肘关节活动度方面并无显著差异。
(五)外固定
随着外科技术的进步,采用外固定作为肱骨干骨折的确定性治疗的方法已变得非常少见。仅仅适用于合并软组织损伤、烧伤以及骨折需要即刻稳定的情况。例如,在多发长骨骨折合并休克的患者中,在进行血管重建时需要进行临时的外固定治疗。外固定的并发症包括置钉时损伤血管神经、钉道感染。
对置钉平面解剖结构的了解是安全置钉和放置外固定架的关键。当使用外固定治疗肱骨干中段骨折时,近端固定钉需要通过三角肌前外侧束,注意避免损伤近端的腋神经和肱二头肌长头腱,同时需要避免损伤内侧的神经血管束。
需要避免在肱骨中段1/3进行置钉,在解剖上该位置缺乏明显的安全区。在肱骨远端1/3置钉时,应在肱三头肌后方置钉,与关节面平行,避免损伤桡神经、尺神经以及尺骨鹰嘴窝。
对于肱骨远端1/3骨折,在摸到尺神经后从肱三头肌后方置钉,进钉方向从内向外平行关节面。在进钉时,为了避免损伤神经可以选择局部切开直视下置钉。
(六)切开复位内固定
钢板螺钉固定可以达到直视下复位、解剖复位和骨折端加压的目的,有利于观察、显露和保护桡神经。此外,钢板螺钉固定不需要破坏肩肘解剖结构,有利于恢复功能。在手术时应需要注意减少软组织剥离,对骨折端进行加压和坚强固定。骨折端不应存在间隙。术后允许即刻进行肩肘关节的运动。
钢板内固定的缺陷包括软组织剥离以及对医源性桡神经损伤的风险。因此,必须按照AO原则进行解剖复位,同时保护软组织。在完成钢板固定之前,可以使用复位钳、克氏针、微型钢板之类的工具维持复位。
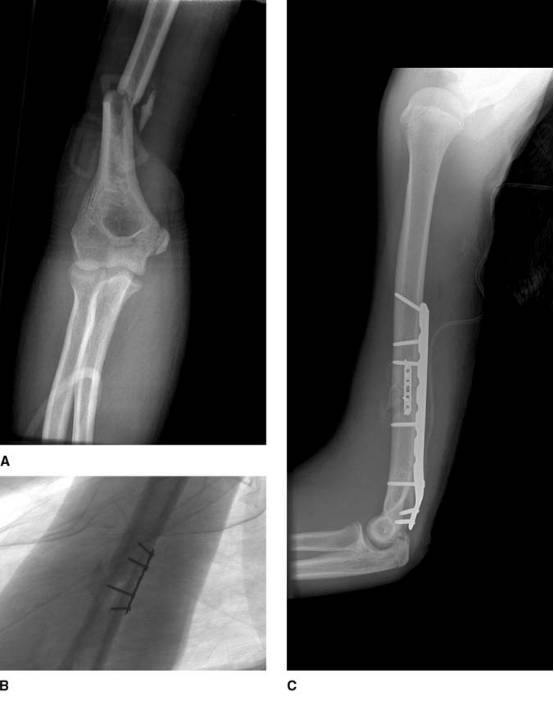
A:多发创伤患者的肱骨远端1/3骨折术前前后位X线片;
B:术中透视显示使用微型钢板帮助复位骨折并提高确定性固定的稳定性。在完成确定性固定之后可以去除该钢板,尤其是当它影响骨折端的加压时;
C:术后侧位X线显示确定性钢板固定的效果。在该病例中,保留微型钢板。
在避免剥离影响血供的情况下,螺旋形骨折或带蝶形骨块可使用拉力螺钉进行固定。严重粉碎的骨折通常采用桥接钢板固定,钢板跨过粉碎的骨折端,注意不要破坏骨折的生物环境。原先,推荐使用8枚皮质螺钉,骨折远近端至少3到4枚螺钉进行固定。然而,最近的研究表明:钢板的有效工作长度要比螺钉固定的皮质数量更重要,增加螺钉之间的距离更有优势。
Lindvall和Sagi认为:骨折固定的理念在发展,其趋势在于放置内植入物时尽量少用材料。有人认为对于骨折近端或远端骨块较小、骨质疏松患者以及骨不连的患者使用锁定结构的钢板会更有效。也有人推荐使用双钢板治疗肱骨远端1/3骨折,因为它允许早期积极的运动而不会带来明显的并发症。
(七)微创经皮钢板内固定
有学者主张采用微创经皮钢板固定技术(MIPO)治疗严重、粉碎肱骨干骨折。该技术可以最大程度的减少骨折生物环境的破坏,和传统钢板内固定相比对软组织的剥离和血供的影响最小。
MIPO技术通常采用前侧入路,有助于保护肱骨后方的桡神经。在最近的两项研究中,采用MIPO技术治疗肱骨干骨折可以取得90~100%的骨折愈合率。
在一项关于MIPO技术和切开复位内固定的回顾性比较研究中,MIPO技术治疗的17例患者均未出现医源性桡神经麻痹,而切开复位内固定组的16例患者有5例(31%)出现了医源性桡神经麻痹。
除此之外,两组患者的肩肘关节功能并无显著差别。MIPO技术似乎可以允许患者更早行肩肘关节的康复运动。
(八)交锁髓内钉
交锁髓内钉可以承担载荷,保护骨块的血供,减少骨折生物环境的破坏。由于无法对抗旋转和提供轴向稳定,弹性固定髓内钉例如克氏针、Enders钉的使用越来越少。
顺行髓内钉固定时可以选择侧卧沙滩椅位或半侧位沙滩椅位,也可于肩胛骨下方置垫仰卧位进行手术。
逆行髓内钉一般用于处理肱骨干中部或者远端1/3骨折。患者仰卧位或者侧卧位手术。
虽然肱骨干骨折髓内钉的愈合率(87.5%~97%)与钢板固定相似,但是髓内钉固定常常会出现肩部疼痛,很高比例的患者需要进行二次手术。传统的髓内钉手术需要切开肩袖,可能导致肩部疼痛或活动受限。
Park介绍了一种顺行髓内钉的替代入路,进钉点位于肩袖间隙,以避免损伤血供较少的区域以及对肩峰下组织的激惹,而这些都会造成肩关节功能降低和疼痛评分上升。逆行髓内钉需要在尺骨鹰嘴窝近端开路,可能造成入钉点附近的医源性骨折和术后的肘关节疼痛。
肱骨干骨折髓内钉治疗的感染率很低,研究还发现它可以降低医源性桡神经损伤的风险。通过选择合适病例,采用顺行或者逆行髓内钉治疗肱骨干骨折可以取得良好疗效。在一项顺行和逆行髓内钉治疗肱骨干中部骨折的回顾性对比研究中,Cheng和LIn发现两组患者的骨折愈合时间和愈合率相似,分别为11周比12周和95%比93%。
Rommens等人发现:无论选择顺行还是逆行髓内钉都可以取得良好的肩肘关节功能。但是Changulani等人发现在末次随访时,采用顺行髓内钉治疗时有20%(4/23)的患者会因为内固定撞击而导致肩关节功能下降,但其肩关节功能评分与钢板固定组患者并无显著差异。
Cheng和LIn研究发现根据Neer肩关节评分,采用顺行髓内钉治疗的患者其肩关节功能恢复时间是逆行髓内钉的2倍。但是按照Mayo肘关节评分,采用逆行髓内钉的患者的恢复时间却又是顺行髓内钉的2倍。
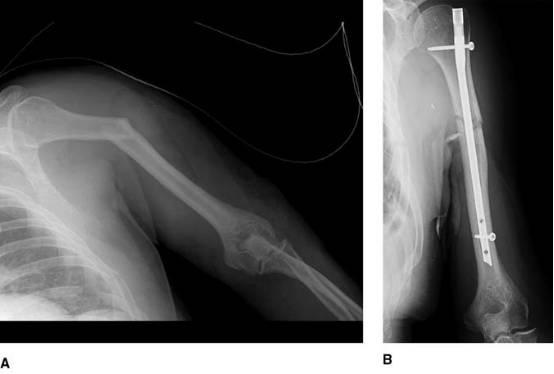
A:挤压伤导致的多发损伤患者,软组织覆盖不良合并臂丛神经和血管损伤,前后位X线片显示肱骨干骨折。
B:前后位X线片显示采用顺行髓内钉固定取得了初步稳定。考虑到软组织损伤情况,顺行髓内钉是最佳治疗方案。
(九)髓内钉固定与切开复位内固定的比较
有研究比较了髓内钉和切开复位内固定治疗肱骨干骨折的治疗效果。Changulani等人发现髓内钉固定与加压钢板固定的神经损伤发生率相似。23例进行髓内钉固定的患者中只有1例患者出现了腋神经损伤。在24例钢板内固定组患者中,有1例桡神经损伤。但是,钢板内固定组感染的发生率要比髓内钉固定高4倍。而感染发生率这一数据,既往其他研究中并无报道。
Singisetti和Ambedkar研究发现钢板要比髓内钉更为可靠,疗效更为优良,肩肘关节活动度、疼痛和残疾方面的数据更好。他们报道了使用髓内钉治疗20例肱骨干骨折中,有10例患者出现骨折不愈合(50%),还有15%的患者存在肩关节功能受限。在McCormack和 Putti分别进行的前瞻性随机对照研究中,钢板和髓内钉固定组患者在肩肘关节功能方面并无显著差异。
但是,髓内钉固定组患者的二次手术发生率和并发症发生率要高于钢板内固定组。在最近的一项Meta分析研究区中,Heineman比较髓内钉和钢板固定治疗肱骨干骨折,结果发现切开复位内固定组患者的并发症要低于髓内钉固定。
无论采用哪种手术方式,都应注意手术中细节,以避免并发症的出现。例如技术不佳的顺行髓内钉可能造成肩部疼痛,置入髓内钉时造成骨折分离会造成骨折不愈合。切开复位内固定时如果固定不牢靠、骨折端存在分离和间隙以及过度牵拉损伤桡神经也都会造成结果欠佳。
(十)特殊注意问题
1.桡神经麻痹
在一项纳入超过4000桡骨干骨折的系统回顾文献中,桡神经麻痹的平均发生率为11%。肱骨干远端骨折时的发生率要高于肱骨干近端骨折,分别为23.6%和1.8%。作者同时发现和粉碎性骨折、斜行骨折相比,横行骨折和螺旋形骨折的桡神经麻痹发生率更高。有意思的是,开放性骨折和闭合性骨折的桡神经麻痹发生率并无显著差异。70%的患者的桡神经麻痹平均在受伤后7周内自发性愈合。
Bishop和Ring研究发现对于桡神经麻痹的患者早期观察要比早期手术干预更为合适,手术干预并不一定能够改善功能,除非是某些特殊情况,包括开放性骨折、合并同侧前臂骨折、漂浮肘。在这些特定损伤中,桡神经恢复的几率小于40%,因此需要手术干预。Sonneveld等人比较早期观察与早期手术干预治疗合并桡神经损伤的肱骨干骨折的效果。在14例早期损伤干预的患者中,13例患者仅仅为桡神经挫伤。观察组与手术治疗组患者的桡神经恢复率相似。
在一项纳入1045例肱骨干骨折合并桡神经损伤的系统回顾研究中,Shao证实无论选择手术探查还是进行观察,患者最终的康复结果都比较接近。在观察治疗期间,腕关节与手指应以支具固定于伸直位以避免屈曲挛缩,同时,应对腕关节和手指进行积极的治疗以保证获得良好的活动度。
对于桡神经损伤的观察,观察多久比较合适,一直存在争论。许多学者认为按照神经再生速度每天1mm计算,6个月是最长的观察时间。如果2到3个月都见不到功能恢复的表现,则应进行肌电图检查。但也有人认为应在受伤后7周时尽早进行肌电图检查。对于神经损伤的患者,损伤6周时的肌电图可以出现纤颤电位、正锐波和持续时间较短的单项动作电位。
如果存在神经自然恢复的迹象,则会在12周的检查结果,发现更大的多相动作电位。虽然似乎并没有什么理由来对那些出现神经改善的患者进行重新评估。体格检查中的Tinel征的变化也可以帮助判断预后。
有临床方案倾向于更积极的处理神经麻痹。在一项纳入14例患者的开放性骨折合并桡神经损伤研究中,9例患者存在神经的撕裂或卡压。也有研究推荐对于高能量损伤患者进行神经探查手术。
在一项24例高能量肱骨干骨折合并完全性桡神经麻痹患者的回顾性研究中,18例进行了手术探查,6例为桡神经横断。其中5例进行一期修复。在末次随访时,每1例患者出现神经恢复迹象。Shao等人发现在延期探查时,6%~25%的桡神经被软组织包裹,20%~42%的桡神经存在撕裂。
延期探查的优势在于避免不必要的手术,为神经鞘在未被破坏的环境中修复提供时间。其缺点在于疤痕形成以及神经活动度的下降。除了直接进行神经修复和移植重建之外,在初始损伤后的几年之后也可以进行肌腱转移以改善功能。
桡神经麻痹桡神经探查手术的适应症(a有争议):
-
开放性骨折
-
高速枪伤或穿刺伤
-
血管损伤
-
闭合复位后出现桡神经功能丧失 a
-
远端1/3骨折 a
肱骨干骨折不愈合比较少见。在处理骨折不愈合时,需要寻找潜在的原因。肥大型骨不连需要增加骨折端的稳定性,而萎缩性骨不连则需要进行生物刺激。骨移植的类型与方法一直存在争议。Hierholzer等人在使用加压钢板治疗萎缩性骨不连的时候,无论是采用自体髂骨移植还是采用脱钙骨基质都取得了相似的愈合率。然而,髂骨取骨区的并发症发生率为44%,主要包括感染和持续性疼痛。
治疗骨不连的其他方法还包括自体浓缩骨髓移植、使用腓骨移植桥接固定加强螺钉稳定性、动力加压钢板固定。在某些情况下也可以使用两块钢板正交放置来提高骨折固定的稳定性。
外固定(单边或者环形)是感染性骨不连或者伴有骨质缺损的一种治疗选择。和植骨钢板内固定相比,单边或者环形外固定的并发症发生率相似。在一项80例肱骨干骨折不愈合的回顾性研究中,Atalar采用环形外固定治疗35例患者,采用单边肢体重建外固定治疗24例患者,采用钢板固定治疗21例患者。
无论选择哪种手术方式,骨折愈合率均在95%以上。Tomic等人采用IIizarov外固定架治疗28例萎缩性骨不连的疗效与其相似。28例患者均获得骨折愈合。对于骨缺损造成的骨不连,可以考虑缩短骨骼来获得骨折愈合。
2. 骨质疏松骨折
骨质疏松肱骨干骨折的治疗非常具有挑战性。关于最佳治疗方案的争议热点在于使用哪种类型螺钉以及每个骨折端需要使用多少螺钉固定多少皮质。Hak在骨质疏松肱骨干骨折模型上证实,每个骨折端使用2枚锁定螺钉就可以提供充足的稳定性。其原因可能是由钢板工作长度的原因,在他们的模型中,首先将螺钉靠近骨折端放置,有助于增加固定强度。然后钢板上固定的其他螺钉相互距离很远。
Gardner等人在骨质疏松模型骨上进行研究,分别采用锁定结构以及在混合钢板上使用非锁定螺钉辅助复位,然后使用锁定螺钉维持复位。结果显示两种结构在循环加载方面结果相似。额外置入皮质类螺钉,然后在骨折远近端分别置入2枚锁定螺钉并不会削弱内固定结构的强度。所以对于不稳定的骨质疏松肱骨干骨折并不一定需要全锁定钢板系统。
(十一)总结
功能性支具以及非手术治疗依然是大多数肱骨干骨折的标准治疗方法。但是对于多发创伤、非手术治疗失败等特殊情况还是需要进行手术治疗。肱骨干骨折的治疗有许多方法,在细致选择病例之后,切开复位内固定、微创经皮内固定、髓内钉都可以取得良好疗效。桡神经麻痹、骨不连、骨质疏松骨折是肱骨干骨折中比较复杂的问题,但是经过正确的治疗依然可以取得良好的结果。
说明:本文综合整理自网络、济南骨科医院课件内容,仅用于学习交流!













