绝大多数急性冠脉综合征(ACS)患者首诊于急诊科。近日,由中国医师协会急诊医师分会、国家卫健委能力建设与继续教育中心急诊学专家委员会、中国医疗保健国际交流促进会急诊急救分会组织专家撰写的《急性冠脉综合征急诊快速诊治指南(2019)》正式发布。
2019版指南对2016年的《急性冠脉综合征急诊快速诊疗指南》进行了修订,内容涉及ACS的诊治流程、诊断、风险评估和治疗等内容。指南突出强调了ACS快速诊治从首次医疗接触(FMC)起始,内容简明、实用。本文介绍ACS治疗方面的要点。
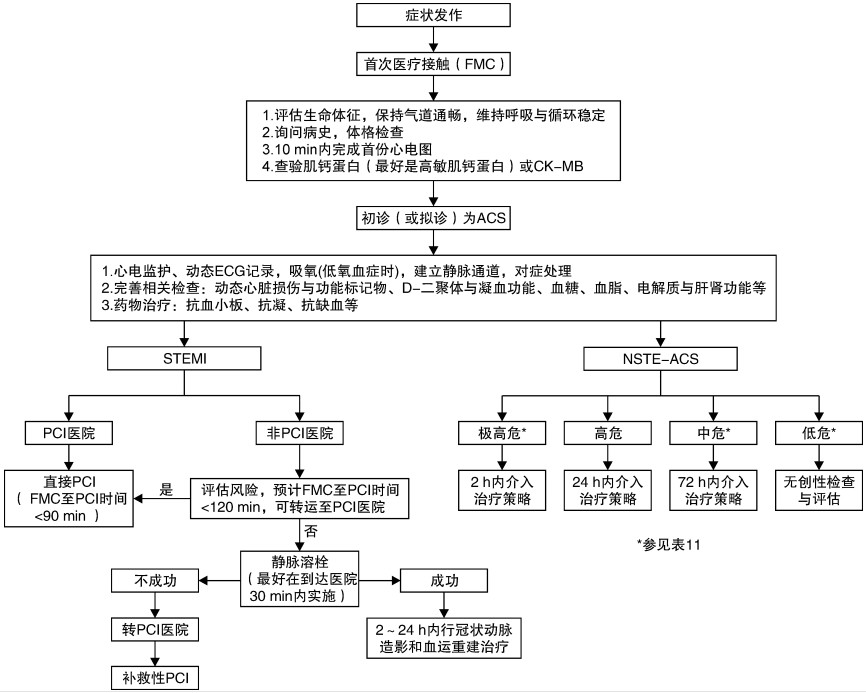
图1 ACS诊治流程
抗栓治疗
表1 ACS患者抗血小板治疗
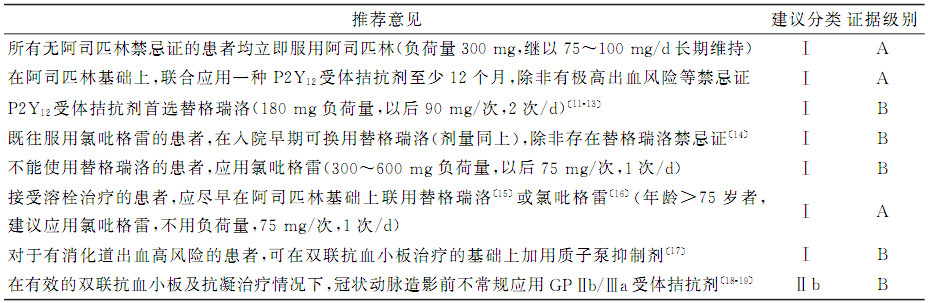
表2 ACS患者抗凝治疗

1.抗血小板和抗凝药物
抗血小板药物:环氧化酶抑制剂(阿司匹林)、P2Y12受体拮抗剂(替格瑞洛、氯吡格雷等)、血小板膜糖蛋白(GP)Ⅱb/Ⅲa受体拮抗剂(阿昔单抗、替罗非班等)。
抗凝药物:普通肝素、低分子量肝素、磺达肝癸钠、比伐卢定。
2.肾功能不全的ACS患者抗血小板与抗凝治疗
ACS患者中大约有30%合并肾功能不全,这部分患者的预后更差,院内并发症发生率也更高。抗血小板药物和抗凝药物的类型和剂量应基于肾功能的评估进行相应调整。
3.血小板减少患者的抗栓治疗
ACS患者接受抗栓治疗时,若出现血小板减少<100×10^9/L(或者较血小板计数基础值下降>50%),应暂停普通肝素、低分子肝素或其他肝素类药物,观察病情变化。如治疗前有明确的血小板减少至30×10^9/L~40×10^9/L,抗栓治疗要慎重,选择对血小板减少影响最小的药物,并在治疗过程中密切监测血小板计数和出血倾向。
急诊再灌注治疗
STEMI患者的早期再灌注治疗至关重要,主要包括经皮冠状动脉介入治疗(PCI)和经静脉溶栓治疗,少数患者需要紧急冠状动脉旁路移植术(CABG)。
1.溶栓治疗
STEMI患者的溶栓治疗:溶栓治疗快速、简便,在不具备PCI条件的医院或因各种原因使FMC至PCI时间明显延迟时,对有适应证的STEMI患者,静脉内溶栓仍是好的选择,且院前溶栓效果优于入院后溶栓。期望门-针时间小于30min。NSTE-ACS患者不行溶栓治疗。

表3 STEMI患者静脉溶栓治疗
临床应用的主要溶栓药物包括特异性纤溶酶原激活剂(阿替普酶、瑞替普酶、替奈普酶和重组人尿激酶原)和非特异性纤溶酶原激活剂(尿激酶等)两大类,前者的溶栓再通率高,更适合溶栓治疗使用,后者再通率较低,出血风险高,现已渐少用。
阿替普酶(rtPA):采取90min给药法:先静脉推注15mg,继而30min内静脉滴注0.75mg/kg(最大剂量不超过50mg),其后60min内再给予0.5mg/kg(最大剂量不超过35mg)静脉滴注。
瑞替普酶(rPA):10MU缓慢静脉注射(2min以上),间隔30min同等剂量重复给药一次。使用单独的静脉通路,不能与其他药物混合给药。
替奈普酶(rhTNK-tPA):16mg/支用注射用水3ml稀释后5~10s静脉注射。单次给药,使用方便。
重组人尿激酶原(Pro-UK):20mg溶于10ml生理盐水,3min内静脉推注,继以30mg溶于90ml生理盐水,30min内静脉滴注。
尿激酶:150万U溶于100ml生理盐水,30min内静脉滴注。
特异性纤溶酶原激活剂(阿替普酶、瑞替普酶、替奈普酶和重组人尿激酶原)溶栓前先给普通肝素60U/kg(最大量4000U)静脉注射,溶栓结束后以12U/(kg·h)的速度静脉滴注维持至少48h,监测APTT,控制在对照值的1.5~2.0倍,其后可改为低分子肝素皮下注射,1次/12h,连用3~5d;非特异性纤溶酶原激活剂(尿激酶)溶栓后,可根据监测的凝血功能选用普通肝素或低分子肝素。
2.溶栓后PCI
为保证溶栓治疗的疗效确切以及进一步评价病变血管情况,所有经静脉溶栓的患者溶栓后应尽早送至PCI中心,即使溶栓成功也应在溶栓治疗2h后、24h内行冠状动脉造影并对梗死相关血管进行血运重建。
表4 溶栓后PCI

3.急诊PCI治疗
STEMI患者的PCI见表5;NSTE-ACS的PCI:准确危险分层,早期识别高危患者。对于极高危或高危患者,建议采取积极的早期介入策略。
表5 STEMI患者PCI治疗

表6 NSTE-ACS危险性评估与介入性策略

0
4.CABG
紧急CABG也是再灌注治疗的一种手段,仅在少部分患者中考虑实施:①溶栓治疗或PCI后仍有持续的或反复的缺血;②冠状动脉造影显示血管解剖特点不适合行PCI;③心肌梗死机械并发症如室间隔穿孔、乳头肌功能不全或断裂等。
来源:医脉通心内频道