
编者按:
椎间融合器(Intervertebral Cage,简称Cage)在腰椎融合术中的应用已经非常普及,但是在面临Cage的选择与放置等细节问题上,不少脊柱外科医生仍存在诸多困惑。在Cage大小的选择上,许多术者主张选择大号的Cage,以增加椎间孔面积和Cage的压应力;在手术操作顺序的问题上,多数人选择在椎间隙处理完毕、钉棒系统锁紧之前置入Cage。
本文作者基于其研究团队提出的“腰骶神经弓弦病”理论和椎间盘“三个高度”概念,结合腰椎神经根的解剖学特点,提出了Cage的大小以置入后恢复椎间“自然高度”为宜,并且对于放置顺序略作调整,避免由于椎间过度撑开后导致神经根纵向牵拉损伤,从而降低了术后相关并发症的发生率。
腰椎间融合术在治疗腰椎退变、腰椎畸形等诸多腰椎疾病方面已经获得广泛应用,并取得了较好的临床疗效,文献报道患者术后满意率可达56%~79%[1]。另一方面,随着该术式的推广及病例数量的增加,其相关并发症也逐渐增多;部分患者术后出现顽固性腰背部酸胀不适或下肢麻木、疼痛,其发生比例为10%~13.1%;个别患者甚至出现不可逆性足下垂等严重并发症2-3],产生上述神经症状的原因复杂,诸多文献已有报道[4]。Matsui等[5]就发现在椎间盘切除术中,神经根牵拉张力会导致神经根内血液供应急剧减少,产生与急性神经根压迫类似的生物学改变。因此,术中操作导致神经根或者马尾神经过度牵拉的因素不容忽视。
腰椎融合术中使用椎间融合器能够恢复并维持椎间高度、改善腰椎序列、维持局部稳定性。然而,如果椎间融合器过大、或者过度撑开椎间隙,均可能产生神经根轴向牵拉,从而出现术后下肢麻木、疼痛、足下垂等症状[6]。本文主要针对腰椎融合术中Cage的选择和放置对神经根张力的影响做一分析。
脊神经根构成了脊髓(中枢)与外周神经系统解剖上的连接,属周围神经的一部分。然而与传统的周围神经相比,脊神经根是由一层较薄的神经根鞘包绕,结缔组织层发育不良,缺少神经外膜与神经束膜的覆盖保护,且神经纤维呈平行排列(周围神经呈纵行),胶原纤维较少,因此其“机械薄弱性”决定了在遭受机械压迫或牵拉时脊神经根更容易发生损伤[7,8]。
所有脊神经中,颈神经根最短,在椎管内近似横向水平走行。而越往尾端,神经根走行斜度逐渐增加,从L4至S1,神经根与硬膜囊的夹角由约40度降至22度[9],变得几乎垂直下行(图1)。颈脊神经与腰脊神经在椎管内的走行方向为脊神经根的牵拉提供了解剖基础,即颈脊神经根对横行牵拉更为敏感,如颈椎后路减压术后脊髓的(横向)过度后移导致颈神经牵拉出现C5神经根麻痹[10];而腰脊神经根的“垂直”走行决定了其对纵行牵拉更为敏感。因此,如果在腰椎融合术中使用过大融合器,或者椎间高度过度撑开,必然导致腰脊神经牵拉损伤,出现下肢症状。
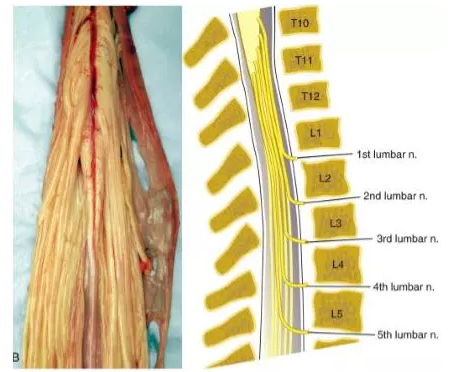
图1 腰骶神经根走形示意图
文献报道:在腰骶神经根中,L4、L5、S1神经根最容易发生损伤,尤其是L5神经根。与C5神经根相似,L5神经根明显比周围脊神经短,最容易发生牵拉伤,因此在腰段脊神经根损伤中最为多见,有学者将其命名为“腰椎术后L5神经根麻痹”[11],表现出足踇背伸无力(足下垂)。
椎间隙过度撑开导致的神经根牵拉损伤是造成医源性神经损伤(如足下垂、对侧新发神经症状)的重要机制[11],那么术中椎间撑开多少才算合适呢?上海长征医院史建刚教授提出了脊柱椎间盘“三个高度”的概念[12],他认为:自成年后,脊柱和神经同时发生退变,在脊柱疾患中,根据椎间盘和人体退变状态,脊柱椎间盘高度可以分为三种类型:解剖高度、自然高度和病理高度(图2)。解剖高度退变最轻,Pfirrmann评分多为0-1分,多见于低龄人群、脊柱活动度小(如胸椎)的节段;自然高度为人体自然退变状态下椎间盘的高度,与神经退变相协调,Pfirrmann评分多为2分,通常不致病;病理高度为椎间盘退变与神经退变不协调时的高度,主要表现为椎间盘严重退变,椎间高度丢失,Pfirrmann评分为3-4分[13]。
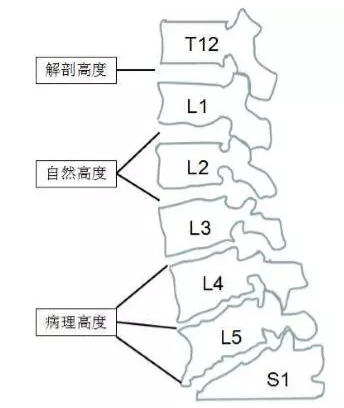
图2 脊柱椎间盘“三个高度”示意图
值得我们思考的问题是:腰椎间融合术,到底应该恢复至哪一种椎间高度?传统观念认为,cage植入后可以有效撑开并恢复正常椎间高度,以扩大椎间孔面积、恢复椎管容积等,达到神经减压的效果[14]。此处所谓的“正常椎间高度”,大多数术者会理解为解剖高度,所以在实际操作中,就会根据“宁大勿小”的原则,选择尽可能大的cage,植入后椎间高度往往会高于邻近椎间高度。这样的做法,或许正是腰椎融合术后患者出现无法解释的下肢麻木、疼痛、甚至足下垂的原因所在。
史建刚教授认为,cage植入后,椎间高度的恢复应该以自然高度为标准,防止出现神经根轴向牵拉损伤。根据这一理论指导,cage的选择就应该修正为“宁小勿大”。所谓的“小”,是区别于过去选择大号cage的原则,并非越小越好,而是指在自然状态下植入cage后既没有过多撑开椎间高度,cage也不会在椎间隙发生松动;此时的椎间高度应该与邻近未发生病变的椎间高度基本一致,即意味着恢复椎间的自然高度(图3)。
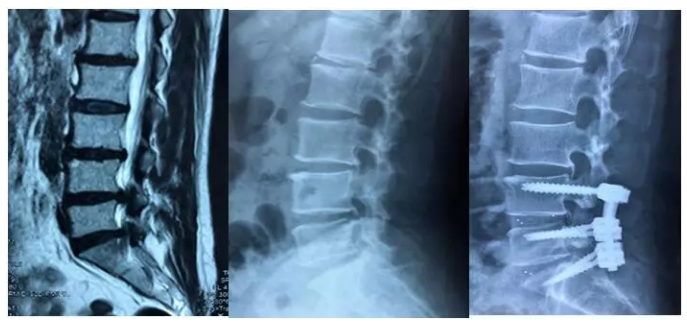
图3 腰4/5,腰5/骶1椎间盘突出、腰椎管狭窄症患者,减压后椎间融合于自然状态,椎间高度与邻近椎节保持一致。
神经牵拉损伤在臂丛神经牵拉损伤(周围神经)、脊髓栓系综合征(中枢神经)及手术并发神经牵拉伤(如颈椎减压术后C5神经根病)等疾患中报道较多。Matsui等[5]发现神经根牵拉2mm时,神经根内压(张)力约为75g/cm2,血液流量降至最初供血量的30%;牵拉5mm时,压(张)力升至110g/cm2,血液流量降至10%。
史建刚教授基于多年脊髓栓系综合征的研究基础,从疾病谱认识的高度提出了“腰骶神经弓弦病”的概念[15,16],拓宽了对腰骶神经根高张力状态的理解。根据“弓弦病”理论,神经轴向牵拉损伤是出现神经症状的病理基础(图4)。电生理监测发现,随着神经根轴向牵拉力量增大,神经传导速率逐渐降低,波幅下降,集成动作电位区域变小甚至消失,最终出现神经根传导完全阻滞[7]。牵拉张力不仅可以直接导致神经传导异常,还可以降低神经根血流,引起神经缺血损伤。Kobayashi等[17]发现,腰椎间盘突出症患者行直腿抬高试验出现放射痛时,L5和S1神经根血流量均下降超过70%。Takamori等[18]在术中行直腿抬高试验,发现腰椎间盘突出症患者S1神经根肌肉诱发电位和血供均显著降低。因此,在腰椎融合手术中,手术者应该高度关注神经根的张力,植入融合器后,可以使用神经剥离子向内侧轻微推拨神经根或硬膜,如感觉阻力较大,神经根活动度显著下降,则需要换用较小的融合器,避免过度撑开椎间隙,造成神经根张力增加。

图4 神经轴向牵拉损伤是腰椎弓弦病发病的病理基础(a、正常神经根;b、发生弓弦病后的神经根)[11]
目前,在腰椎融合术中,传统的操作步骤是:显露-置钉-减压-植入cage-连接内固定-关闭切口,部分术者植入cage之前还会适当撑开椎间隙,以利于cage的放入并嵌紧。根据腰骶神经弓弦病的理念,传统的操作步骤缺少对神经根张力的评估,植入cage的过程中会增加神经根张力,从而大大增加了神经根损伤的风险,可能导致部分患者出现神经并发症。通过改进优化手术步骤,我们将腰椎融合术操作顺序更改为:显露-置钉-减压-连接内固定-放置cage-探查神经根张力-关闭切口。强调在内固定完全连接好并锁紧之后再植入cage,从而限制了cage植入过程中椎间隙的撑开,确保椎间隙在“自然状态”下发生融合,神经根张力维持不变或略有下降,避免了手术后由于神经根张力增加导致的下肢麻木、足下垂等相关并发症的发生。通过对改进操作步骤后手术病人的回顾性分析显示2年内500余例腰椎后路融合手术,术后肢体麻木不适的发生率降低至2.5%,无一例足下垂发生,且骨融合率与传统方法相比并无明显改变。
理念指导实践,实践产生效果。我们依据椎间隙“三个高度”和腰骶神经弓弦病理论来改进常规腰椎融合手术,改变cage的选择原则、优化植入步骤,在彻底减压基础上,恢复椎间隙自然高度,避免神经根的轴向牵拉,获得优良的手术效果,并大大降低术后并发症发生率。
参考文献(略)
本文来源:骨学周迅
本文作者:郭永飞,史建刚













