开放性骨折是骨科常见的严重损伤,指骨折部位皮肤或黏膜破裂、骨折端与外界相通,多由高能量创伤所致,也有一部分由低能量损伤引起。由于骨与软组织同时受损且创口易被污染,患者面临极高的感染风险,一旦发生深部感染,常导致骨不连、慢性骨髓炎甚至截肢等灾难性后果。因此,其治疗相对复杂,核心目标是预防感染、促进骨折愈合、最大限度地恢复肢体功能,涵盖了从急诊评估、抗生素使用、彻底清创、骨折稳定到软组织重建的多个环节。近年来,关于清创的“6小时原则”受到挑战,专家共识更加强调清创质量而非单纯的时效性;同时,对于复杂的Gustilo 3型骨折,由骨科与整形外科联合进行早期、彻底的干预已成为重要趋势。本文综合系统阐述开放性骨折的诊断分型、急诊处理、抗生素应用、清创原则与技术、骨折固定策略、软组织重建时机以及特殊情况的处理,旨在为临床医生提供一个全面的、基于证据的实践参考。
准确的评估和分型是制定正确治疗方案的前提。
1. 急诊评估
对于开放性骨折患者,首先应遵循高级创伤生命支持原则进行全面的伤情评估。
对于开放性骨折患者,首先应遵循高级创伤生命支持原则进行全面的伤情评估。
全身评估:采用损伤严重程度评分(ISS)和简明损伤定级标准(AIS)评估多发伤情况,优先处理危及生命的损伤。
局部评估:对受伤肢体进行详细检查,包括:
-
创口评估:注意创口大小、位置、污染程度、有无活动性出血。
-
神经血管评估:反复评估远端肢体的毛细血管充盈时间、动脉搏动、皮肤感觉及主动运动功能,并记录在案。
-
骨骼评估:初步判断骨折畸形及稳定性。
-
骨筋膜室综合征监测:警惕剧烈疼痛、被动牵拉痛、肢体严重肿胀等早期征象。
2. Gustilo-Anderson分型
该分型是目前国际上最常用、最权威的开放性骨折分型系统,它根据创口大小、软组织损伤程度、污染程度及骨折类型,将开放性骨折分为三型。
I 型:伤口长度 < 1 cm;一般为比较干净的穿刺伤,骨折端自皮肤内穿出,软组织损伤轻微,无硬挫伤,骨折较简单,为横断或短斜形,无粉碎。
II 型:伤口长度在 1 ~ 10 cm 之间;软组织损伤较轻广泛,但无撕脱伤,亦无形成组织瓣,软组织有轻度或中度擦挫伤,伤口有中度污染,中等程度粉碎性骨折。
III 型:软组织损伤广泛,包括肌肉、皮肤及血管、神经,有严重污染。
-
IIIA 型:尽管有广泛的撕脱伤及组织瓣形成,或为高能量损伤,不管伤口大小,骨折处有适当的软组织覆盖。
-
IIIB 型:广泛的软组织损伤和缺损,伴有骨膜剥离和骨暴露,伴有严重的污染。
-
IIIC 型:伴有需要修复的动脉损伤。
Gustilo-Anderson分型不仅有助于判断损伤的严重程度,更直接指导后续的抗生素选择、清创策略、固定方式及软组织重建方案的选择。特别是Gustilo 3B型损伤,因其存在显著的软组织缺损,是治疗中最具挑战性的类型,感染风险极高,常需骨科与整形外科协同处理。

图 1. 清创和固定后伴有骨缺损的复杂 3B 型开放性胫骨骨干骨折图像。这类复杂的开放性骨折,应尽快由骨科和整形外科专家联合处理。
a 3B 型开放性胫骨临床照片,显示广泛的中段粉碎性骨折,及软组织污染。骨折的正位和侧位 X 光片。
图 1b 清创后的骨与软组织术中图像。图 1c 骨缺损的术中照片。
3. 肢体损伤严重程度评分(MESS)
为了更好地评估损伤和更好地确定采用早期截肢治疗的损伤类型,人们进行了几种尝试。Mangled肢体创伤严重程度评分(mangled extremity severityscore,MESS)从四个方面进行: 骨骼和软组织损伤、休克、局部缺血及年龄。在一些研究中,MESS 分数达到7~12分的患者的肢体最终都需要截肢,而 MESS 分数为3~6分的患者的肢体能够存活。然而,在其他研究中均未发现 MESS、LSI(limb salvage index,保肢指数)或PSI(predictivesalvage index,预测保肢指数)有预测价值。评分系统的高特异性证实,低分可以预测保肢的可能性,但其低敏感性却不能证明其作为截肢预测指标的有效性。这些评分系统似乎用途有限,不能作为判断是否应该截肢的唯一标准。而位于或高于截肢阈值的下肢创伤严重程度评分在决定能否保留遭受高能量创伤的下肢时应该谨慎使用。

Rajasekaran等为了评估开放性胫骨GustiloⅢA、ⅢB骨折,提出了一种评分系统,包括皮肤覆盖、骨骼结构、肌腱和神经损伤以及并存病情况。他们使用该系统,把109例亚型开放性胫骨骨折分成四组,以评估保肢的可能性。第1组分数为5分或更少,第2组分数为6~10分,第3组分数为11~15分,第4组分数为16 分或更高。分数为14分或更大的作为截肢指标,敏感性为98%,特异性为100%,阳性预测值为100%,阴性预测值为70%。这些结果与MESS分析的99%敏感性及97%的阳性预测值相似,但是优于MESS分析的17%的特异性和50%的阴性预测值。这个新的评分系统的高特异性可能成为更好的截肢预测方法。然而,目前所有的评分系统的预测能力都维持在低水平。

抗生素的早期、规范使用是降低开放性骨折感染率的关键措施。
共识强调抗生素应尽早使用。大量临床资料建议,应在伤后3小时内给药,因为延迟给药会增加感染风险(伤后3小时内给药感染率4.7%,超过3小时则为7.4%)。英国骨科协会创伤标准(BOAST)指南建议在伤后一小时内静脉输注预防性广谱抗生素。然而,一篇2022年的Cochrane系统综述指出,目前尚缺乏高质量的随机对照试验来明确抗生素的最佳给药时机。
抗生素的选择应基于Gustilo-Anderson分型,并兼顾革兰氏阳性菌和阴性菌。
-
Gustilo I型和II型:推荐使用一代头孢菌素(如头孢唑啉),覆盖革兰氏阳性菌。
-
Gustilo III型:因污染重,感染风险高,建议使用一代头孢联合抗革兰氏阴性菌药物(如庆大霉素),或使用广谱抗生素。
关于抗生素的使用持续时间,传统做法可能持续3天或更久。但一篇2022年的Cochrane系统综述仅纳入了一项小型研究,比较了24小时与5天的抗生素疗程,其结果非常不确定,无法得出可靠结论。中国2019版指南推荐抗生素使用至创面成功闭合(无张力缝合、植皮、皮瓣覆盖等)后48小时。一个重要的趋势是,在确保彻底清创的前提下,缩短抗生素疗程以减少耐药性和副作用,已成为临床关注的方向。
局部抗生素应用
对于Gustilo III型开放性骨折,推荐在全身用药的基础上局部应用抗生素。常用载体为聚甲基丙烯酸甲酯骨水泥或硫酸钙,将其制成药珠或填充物置于清创后的骨缺损处。其优势在于能在局部形成远高于全身用药浓度的抗生素环境,有效预防细菌生物膜的形成,同时全身不良反应小。其中,载抗生素硫酸钙因其可生物降解、无需二次手术取出、降解速率与骨形成速率相当等优点。
开放性骨折抗菌药物预防方案推荐如下表

清创时机
清创术是指通过手术彻底清除创口内的污染物、异物以及所有失活或濒临失活的组织,将污染的创口转变为相对清洁的创口。它是预防感染最核心、最关键的一步。
1. 清创时机:从“6小时原则”到“质量优先”
历史上,“6小时内清创”被视为金标准。然而,这一时间窗在临床实践中常难以实现。
Prodromidis和Charalambous(2016年)的一项系统综述发现,比较6小时内清创与超过6小时清创的患者,其总感染率、深部感染率和骨不连率并无统计学差异。Weber等人(2014年)的前瞻性研究也发现,感染与手术时间之间没有关联。
但近年来的大型研究,如Foote等人(2021年)的荟萃分析和Cortez等人(2023年)的大规模回顾性研究,提示清创时机与感染风险存在关联。这些研究发现,对于高能量或Gustilo 3型骨折,延迟清创(超过12小时或24小时)会增加感染风险。Foote等人研究发现:与<12小时相比,12-24小时内进行清创的患者在胫骨骨折中的感染率更高(OR=1.37),Gustilo 3B型胫骨骨折更是如此(OR=1.46)。Cortez等人研究显示清创每延迟6小时,感染概率增加0.17%;对于Gustilo 3型损伤,每延迟6小时感染概率增加0.23%。
BOAST指南关于清创时机的建议:
-
立即清创:适用于高度污染伤口(如农业、污水相关损伤)或伴有血管损伤(肢体缺血、骨筋膜室综合征)的骨折。
-
12小时内清创:适用于孤立的、高能量开放性骨折。
-
24小时内清创:适用于所有其他低能量开放性骨折。
最重要的是,多个指南和文献均强调,由经验丰富的高年资医生进行彻底、高质量的清创,比机械地恪守“6小时原则”对预后更为重要。在不具备早期手术条件时,应关注手术质量,争取在24小时内由经验丰富的团队完成。
2. 清创的实施与原则
英国现行共识指南(英国骨科学会和英国整形外科、重建外科与美容外科医师协会)建议,对于早期干预应采用多学科团队,并需具备"高级整形外科与骨科医生参与"。NICE指南建议严重开放性胫骨骨折应直接转诊至专科中心,由骨科和整形外科医生同时进行联合治疗。
准备:使用肥皂水清洗患肢,常规消毒创口周围皮肤,但应避免消毒液直接接触创口内部。不建议使用驱血带,可应用止血带以减少出血,但应尽量减少使用时间。
步骤:遵循由浅入深、由周围到中央的原则,系统性地探查和清创。
-
皮肤:切除创缘1-2mm失活的皮缘。
-
皮下脂肪和筋膜:清除所有失活、污染的组织。必要时扩大切口,彻底暴露深部。
-
肌肉:肌肉活力的判断是清创的难点,可依据“4C原则”:颜色(Colour,正常为红色)、收缩性(Contractibility,刺激时有收缩)、肌肉韧性(Consistency,有弹性)、循环状况(Capacity of blood,切面有活动性出血)。
-
骨骼:完全游离的、无软组织附着的小骨块应予清除。但对于干骺端和关节面的游离骨块,需权衡感染风险与重建难度。骨端污染可用咬骨钳或刮匙清除,必要时行骨端切除至出现点状出血(“辣椒征”)。
再次清创:如果初次清创后组织活力判断困难、损伤严重或出现早期感染征象,应在24-48小时后再次探查清创,甚至反复清创,直至创面干净。
3. 伤口冲洗
伤口冲洗是清创术的重要组成部分,目的在于清除血凝块、碎屑和减少细菌负荷。
冲洗液量:根据Gustilo分型,推荐使用足量生理盐水进行冲洗。I型、II型、III型骨折分别至少使用3L、6L、9L生理盐水。
冲洗液种类:
首选生理盐水:是目前最常用、最安全的冲洗液。关于是否在冲洗液中添加抗生素、碘伏或肥皂液,目前存在争议。研究表明,抗生素溶液相比生理盐水并无明显优势,反而可能影响伤口愈合。肥皂液(如橄榄皂)虽能有效清除泥土和抑制细菌黏附,但亦有研究显示其效果与抗生素冲洗无显著差异。因此,目前不推荐常规在冲洗液中添加任何物质,单纯使用生理盐水是合理的选择。
不推荐庆大霉素液冲洗:有体外实验表明,庆大霉素浓度过高或持续时间过长,可能抑制成骨细胞活性,影响骨愈合。
冲洗方法:推荐使用低至中等压力的脉冲式冲洗。高压脉冲虽能更有效地清除细菌和碎屑,但已证实会增加骨与软组织的损伤,可能影响骨愈合。低压冲洗可减少损伤,但清除效率较低。因此,在有效清除与减少损伤之间取得平衡是关键。
在彻底清创的基础上,重建骨骼的稳定性和软组织的完整性是最终实现无感染愈合的保障。
1. 骨折稳定技术
骨折固定的目标是提供足够的稳定性以促进愈合,同时不干扰软组织修复。选择何种固定方式,取决于患者全身情况、骨折类型、软组织条件以及清创的彻底性。
外固定支架:适用于损伤控制、严重软组织损伤、创口严重污染、Gustilo IIIC型骨折或不稳定的多发伤患者。其优点是操作简单、快速、对血运干扰小,可作为临时固定,待条件成熟后二期更换为内固定。对于某些严重损伤,外固定也可作为终极固定方式。
内固定:
-
髓内钉:是Gustilo I、II型和部分IIIA型下肢长骨干骨折的常用终极固定方式。患者耐受性好,可早期负重。不建议对开放性骨折进行扩髓,以免将污染物挤入髓腔并破坏骨内膜血运。
-
钢板固定:适用于关节内和干骺端骨折,这些区域需要解剖复位。前提是清创彻底且软组织覆盖良好。

图2、A.伴有血管损伤的开放性ⅢB型胫骨骨折;B.X线表现;C 和 D.交锁髓内钉固定术后
2. 软组织重建
软组织重建的目标是及时、完美地闭合创口,为骨折愈合提供带血运的生物屏障。
重建时机:这是决定预后的关键因素之一。
-
早期闭合:Gustilo I型至IIIA型开放性骨折,在清创彻底的前提下,应力争一期闭合创面。如果无法一期闭合,可使用负压封闭引流或载抗生素骨填充材料临时覆盖,为后续重建创造条件。
-
Gustilo IIIB和IIIC型损伤:这类损伤存在软组织缺损,必须进行皮瓣覆盖。历史观点可能建议分期进行,但越来越多的证据支持,在患者条件允许且清创彻底的前提下,应尽早(甚至在同一台手术中)完成骨骼的终极固定和皮瓣覆盖,即采用“固定加皮瓣” 的单阶段策略。
-
时机:关于伤口闭合时机,一篇2022年的Cochrane系统综述纳入了两项研究,比较立即闭合与延迟闭合。但由于证据质量极低,无法得出明确结论,表明该领域仍需高质量研究。尽管如此,临床共识倾向于尽早覆盖。英国指南建议,如需皮瓣覆盖,应尽量在伤后72小时内完成;若无法同期进行,也应争取在7天内完成。
骨科-整形外科联合治疗:对于复杂的Gustilo 3B型开放性胫骨骨折,由骨科和整形外科医生联合进行清创、固定和皮瓣覆盖已成为最佳实践的共识。Naique等人(2006年)的研究显示,在联合单元接受治疗的患者,其并发症发生率和二次手术需求显著低于转诊而来的患者。Matthews等人(2015年)的研究也表明,采用一期“固定加皮瓣”策略的感染率(4.2%)远低于分期手术的历史对照组(34.6%)。这强调了将具备显微修复技术的医生纳入早期决策和治疗团队的重要性。
1. Morel-Lavallée损伤
伴随闭合骨折的软组织损伤尽管不如开放性骨折明显,但可能更加严重。没有发现这些损伤并在治疗中加以考虑可能会导致严重的并发症,从延迟愈合到部分或全厚组织坏死和严重感染。此型损伤中最常遗漏的是皮肤与筋膜分离时发生的 MorelLavallée综合征。其将产生间隙并有大量出血。通常会形成皮下血肿,血肿过大时将危及表面皮肤的活力(图3)。此综合征常发生于骨盆骨折的患者,特别是遭受剪力损伤的肥胖患者。建议使用MRI和超声检查确定诊断。

图3. Morel-Lavallée 损伤。A和 B.骨盆骨折后 Morel-Lavallée 损伤大腿部的外观;C.Morel-Lavallée 损伤的臀部外观;D.术中显示深部损伤。
Morel-Lavallée 损伤的经皮引流技术
(Tseng 和 Tornetta)
-
将患者摆放于适于显露受累部位的体位。
-
在病变远侧切 2 cm 的切口。
-
在损伤的上部和后方切 2 cm 的切口。
-
通过损伤区域放置一个吸头判定损伤的范围。
-
根据损伤的大小决定是否增加新的切口。
-
取伤口内的液体进行细菌培养和药物敏感试验。
-
用吸头引流血肿。
-
用塑料刷子清除松散的脂肪。
-
使用脉冲灌洗清理创腔,直至引流液清晰、没有脂肪碎片流出为止。
-
在伤口内放置闭式引流,引流整个空腔内液体。
-
紧密闭合切口。
-
连接墙壁吸引器引流至 24 h 引流量 <30 ml(此过程约需要 8 d)。
-
持续静脉使用头孢菌素或其他有效抗生素,至拔出引流 24 h 后。
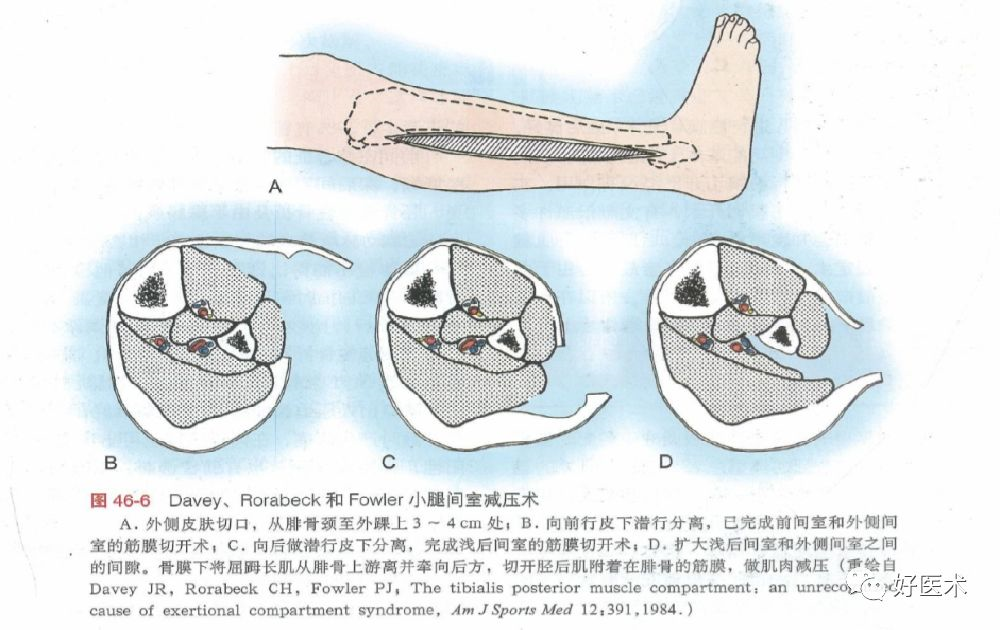
2. 筋膜室综合征
是开放性骨折的严重并发症,需紧急处理。所有筋膜间室都必须彻底减压,一旦确诊,6~8 h内必须手术切开减压:
①小腿筋膜间室综合征,4个筋膜间室切开减压的最佳方法是胫骨双侧长切口[70,71],内侧切口为胫骨内侧缘后1~2 cm,减压后侧浅部和深部间室;外侧切口为胫骨前缘外2 cm,减压前间室和前外侧间室[72]。如使用单纯外侧切口,需确认4个筋膜间室均能充分减压;
②清除所有坏死组织,术后伤口关闭可选择敷料覆盖、植皮,或肿胀消退后二期直接缝合。
预后:筋膜间室综合征晚期一旦肌肉坏死、溶解,间室释放坏死物质导致感染风险增加,可能需要间室内坏死组织彻底切除,病情严重、危及生命时可考虑截肢,同时密切关注脏器功能,全身辅助治疗。
3. 一期截肢
对于损伤极其严重、无望保肢的肢体,截肢是必要的选择。决策应由至少两名高年资外科医生与患者及家属共同商讨后做出。截肢指征包括:热缺血时间超过6小时、肢体毁损伤、主要神经完全断裂、以及MESS评分≥7分但需结合临床。上肢假肢功能满意度低于下肢,因此上肢截肢决策需更为审慎。
4. 损伤控制骨科
对于合并严重多发伤、生命体征不稳定的患者,应引入损伤控制理念。即一期仅行快速清创、临时外固定架固定骨折,控制出血和污染,待患者全身情况稳定后(通常在伤后5-14天内),再二期行终极固定和软组织重建。
开放性骨折的管理是一个复杂而精细的过程,从急诊室到手术室,每一步都关乎患者的最终预后。当前,我们对开放性骨折的认识已从单纯追求“6小时清创”发展到更全面、更个体化的综合管理策略。其核心要点可归纳为:
-
早期与合理的抗生素应用:伤后尽早开始,基于分型选择药物,并结合局部抗生素载体技术。
-
高质量的清创是基石:由经验丰富的医生主导,彻底清除所有失活组织,比固守某个时间点更为重要。
-
适时的骨折固定:根据患者全身情况和局部条件,选择外固定或内固定,遵循损伤控制原则。
-
及时的软组织覆盖:尤其对于复杂损伤,倡导骨科与整形外科联合,力争早期、一期完成骨骼稳定和皮瓣覆盖。
尽管临床实践和指南在不断进步,但正如2022年Cochrane系统综述所指出的,关于抗生素持续时间、清创时机和重建分期等核心问题,目前仍缺乏高质量的随机对照试验证据。未来的研究应致力于开展设计良好的多中心临床试验,为优化这些关键环节的决策提供更坚实的科学依据,从而进一步降低并发症,改善患者的功能结局和生活质量。
参考:
1、Timing of antibiotic administration, wound debridement, and the stages of reconstructive surgery for open long bone fractures of the upper and lower limbs (Review)
2、Timing of debridement: When to do it, and who should perform it?
3.中国开放性骨折诊断与治疗指南(2019版)
4.骨折治疗的AO原则第三版
5坎贝尔骨科手术学第14版
-END-
声明:本文为原创内容,作者<Perry>,版权归原作者所有,仅用于学习交流,未经授权禁止转载!













