引言
骨科与创伤外科是一个以师徒传承和实操培训为特色的学科。从住院医师规培阶段开始,一些诊疗准则便被奉为圭臬,偏离既定规范的操作往往被认为不合时宜。但当医生积累了专业经验,能够在把控风险和疗效的前提下独立做出诊疗决策时,自然会对一些准则产生质疑,其中就包括下胫腓联合螺钉在冠状面内必须与踝关节线平行置入这一要求是否必要。
土耳其学者通过回顾性研究,探讨冠状面内与踝关节线非平行置入下胫腓联合螺钉的临床及影像学疗效,根据病历资料和影像学数据,将行下胫腓联合螺钉平行置入的患者(平行组)与行下胫腓联合螺钉非平行置入的患者(非平行组)进行对比并进行影像学及功能评估。
两组患者的分组依据为螺钉成角:
1组(平行组):螺钉成角在-3° 至+3°之间。包括首次置入即达到解剖学理想角度,以及多次尝试后才将螺钉调整至目标成角的病例。
2组(非平行组):螺钉成角超出上述范围。包括术中无意偏差、解剖结构限制导致的偏差,以及术中评估认为偏差可接受(为减少透视暴露及手术时长)而未予调整的病例。

▲图示 a:下胫腓联合螺钉成角超出踝关节线±3°的患者术后X线片;b:下胫腓联合螺钉成角在踝关节线±3°范围内的患者术后X线片。
手术技术
患者完成标准术前准备并摆好手术体位后,先对骨折进行固定,随后在透视下通过拉钩试验和外旋应力试验评估下胫腓联合的稳定性。两组患者置入下胫腓联合螺钉时,踝关节均保持中立位。
在透视引导下,使用复位钳实现下胫腓联合复位,螺钉置入前,需在正位和侧位透视下确认腓骨在胫骨切迹内的解剖对位。
下胫腓联合螺钉在横断面沿腓骨解剖轴线向前约30°斜行置入;在冠状面,需在透视引导下使螺钉与胫距关节线保持平行。所有患者的下胫腓联合螺钉均采用三皮质固定,螺钉的进针点和出针点需调整至与关节面相距1-3cm。所有手术均使用直径4mm的下胫腓联合螺钉。
术后康复:所有患者遵循统一的术后康复方案:术后6周非负重行走,6周后过渡至完全负重,术后3个月常规取出植入物。
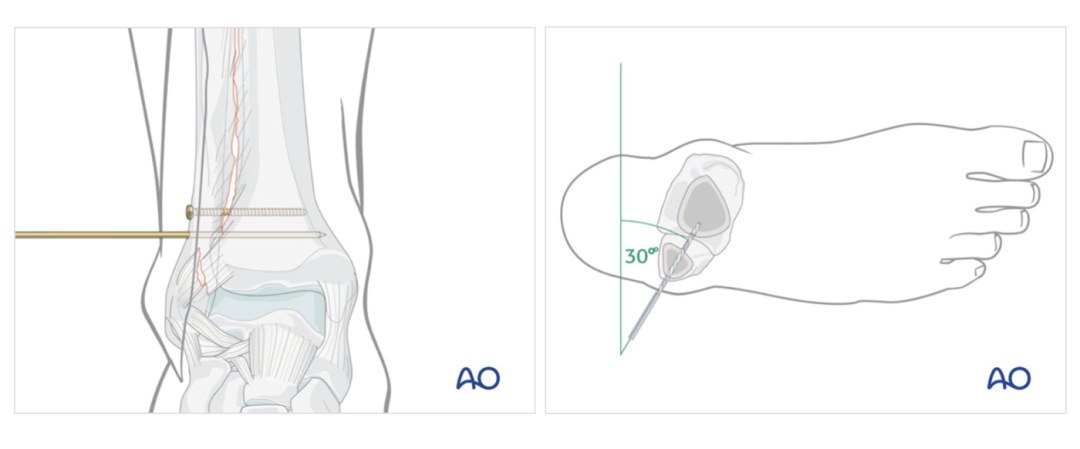
▲图示AO Surgery Reference介绍的下胫腓螺钉置入示意图。
结果
两组螺钉成角差异具有统计学意义(P<0.001)。1 组(平行组)手术时长显著长于 2 组(非平行组),且术中透视次数显著更多(P<0.05)。
术后早期X线片对比显示,两组术后内侧间隙测量值无统计学差异(P=0.067)。随访过程中,1组有8例患者出现螺钉周围透光线/骨质溶解,2组有3例;1组4例(8.3%)患者出现螺钉断裂,2组1例(4.3%),两组差异无统计学意义(P=0.39)。
临床指标对比显示,术后3个月随访时,1组的AOFAS评分和踝关节活动度均高于2组,差异具有统计学意义(P<0.05);但术后6个月,两组的上述指标均无统计学差异(P>0.05)。
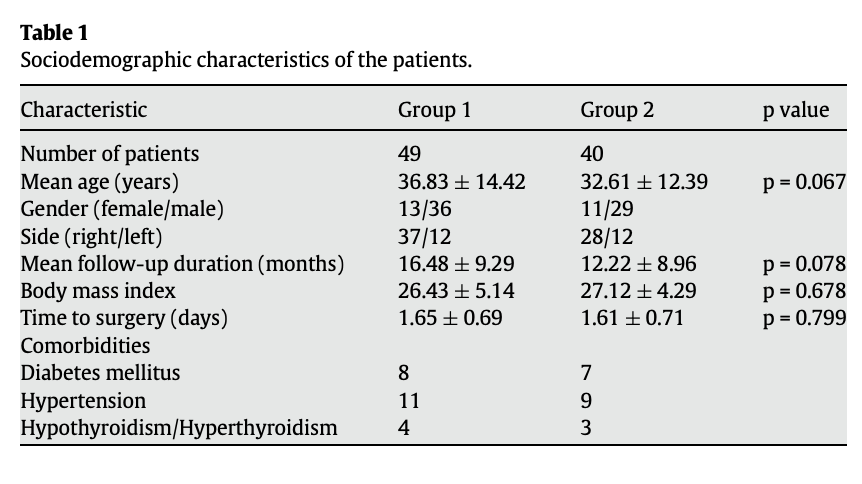
表1 入组患者的一般情况。

表2 两组患者影像学与临床评估结果。

▲图示螺钉与关节线平行置入的患者,螺钉取出前因螺钉周围骨质溶解出现透光线的X线片。
本研究中,平行组螺钉断裂率更高,影像学评估发现螺钉周围存在骨质溶解,推测由微动引起。非平行组螺钉断裂率更低可能与力学机制相关:螺钉方向与骨间膜斜行纤维走向意外一致,减少了螺钉所受的剪切应力,体现出一定的力学优势。

▲图示骨间膜斜行纤维愈合后,对横向置入的螺钉产生垂直剪切应力,导致应力传导并可能引发螺钉断裂。

▲图示螺钉方向与骨间膜斜行纤维走向一致时,螺钉所受垂直剪切力减小,可减少螺钉断裂风险。
结论
本研究结果表明,在冠状面内与踝关节线平行或非平行置入的下胫腓联合螺钉,取得的临床疗效相近。尽管目前尚不能就此得出普适性结论,但非平行螺钉置入可减少螺钉置入过程中的透视次数、术中总透视次数,且能缩短手术时长。这提示临床中若首次螺钉置入未达到完美的平行对位,并非绝对需要重新调整。
-END-













