引言
心肌病是一类常见且复杂的心脏疾病,其诊断和治疗在临床实践中充满挑战。不同类型的心肌病,如有症状阻塞性肥厚型心肌病(HCM)、扩张型心肌病(DCM)、淀粉样变心肌病以及致心律失常性右室心肌病(ARVC)等在临床表现、诊断方法和治疗方案上都存在着显著差异。本文将结合最新临床指南,系统性地梳理心肌病的诊断标准、药物治疗方案、非药物治疗手段以及相关并发症的管理策略。
解密心肌变厚的真相:肥厚型心肌病诊疗全攻略

HCM是一种以心室壁异常增厚为主要特征的心肌疾病。对于有症状的阻塞性HCM患者,药物治疗始终是首选方案。β受体阻滞剂作为一线治疗药物,能够有效缓解临床症状并降低左室流出道梗阻程度。当患者对β受体阻滞剂反应不佳或不能耐受时,可考虑换用非二氢吡啶类钙通道阻滞剂,如维拉帕米或地尔硫卓等。近年来,心肌肌球蛋白抑制剂作为一种新型治疗药物,在改善症状方面显示出良好效果,但在使用过程中需要密切监测患者的左室射血功能。
对于药物治疗效果不理想的患者,临床上可考虑采用多种非药物治疗手段。室间隔减容术通过精准减少室间隔厚度来缓解左室流出道梗阻,是目前较为常用的介入治疗方法。对于病情严重的患者,外科室间隔切除术仍然是有效的治疗选择。此外,酒精室间隔消融术作为一种微创治疗手段,通过化学消融的方式减轻室间隔肥厚,在特定患者群体中显示出良好的治疗效果。
肥厚型心肌病的辅助检查方法多种多样,其中超声心动图是首选的诊断方法,可确定左心室肥厚、肥厚模式、左心室心尖动脉瘤、二尖瓣功能及左心室流出道梗阻的存在和严重程度。心血管磁共振(CMR)则可提供心脏的高分辨率成像,评估心肌替代纤维化、左心室心尖动脉瘤及二尖瓣/瓣下装置结构异常。在超声心动图和CMR无法确诊或被禁用时,心脏CT可作为替代方法。此外,心电图和动态心电图在筛查HCM、识别心律失常和传导异常方面也具有重要作用。
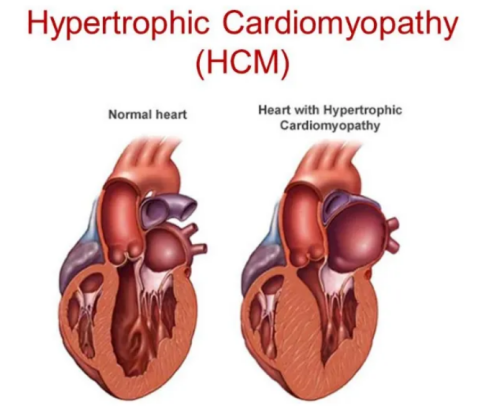
图1 HCM示意图
心肌变薄的警示:扩张型心肌病防治要点解析

扩张型心肌病是一组异质性心肌疾病,其特征为左心室或双心室扩大伴收缩功能障碍,且无法由冠心病心肌缺血、异常负荷疾病(如高血压、瓣膜性心脏病和先天性心脏病等)解释。对于先证者在<50岁时确诊、具有临床特征提示遗传性病因、存在扩张型心肌病家族史或早发猝死家族史的情况,推荐对一级亲属进行临床和遗传筛查。在诊断扩张型心肌病时,需与缺血性心肌损伤、高血压性心肌损伤、心肌致密化不全、瓣膜性心脏病、心内分流疾病相鉴别。
治疗方面,应遵循心衰指南,推荐使用血管紧张素转换酶抑制剂/血管紧张素Ⅱ受体拮抗剂/血管紧张素受体脑啡肽酶抑制剂(ACEI/ARB/ARNI)、β受体阻滞剂、醛固酮受体拮抗剂、钠-葡萄糖共转运蛋白2抑制剂(SGLT2i)等。对于规范药物治疗>3个月后仍持续有症状、左心室射血分数(LVEF)≤35%、窦性心律伴左束支阻滞、QRS时限≥150ms的患者,推荐心脏再同步化治疗(CRT)以降低全因死亡和心力衰竭风险。心脏移植是终末期扩张型心肌病的有效治疗方法,适用于心功能严重损害而其他治疗无效的重度心力衰竭患者。此外,心原性猝死是扩张型心肌病最严重的结局之一,占所有死亡原因的30%,且绝大多数发生在院外,难以得到及时救治。
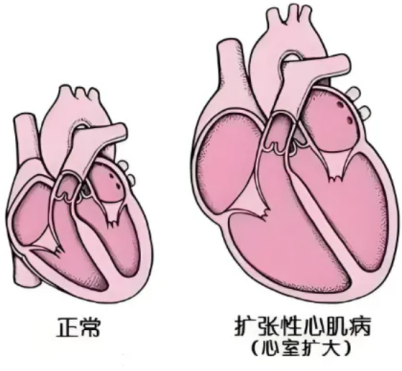
图2 DCM示意图
罕见却危险:淀粉样变心肌病的诊断与治疗策略

淀粉样变心肌病是一种特殊类型的心肌病变,其诊断主要依靠心内膜心肌活检。淀粉样变心肌病的心肌活检病理诊断标准包括组织学表现为心肌细胞周围、心肌间质和(或)小血管壁见均质粉染物质沉积;刚果红染色见淀粉样物质明视野下呈红色,偏振光下为橙红色和苹果绿双折光;透射电子显微镜观察见心肌间质内不规则排列的、直的、无分支的细纤维丝沉积,直径7.5-10.0nm。符合其中两项即可确定诊断。这些标准的应用需严格遵循临床指南,确保诊断的准确性。
淀粉样变性的治疗方案选择需根据淀粉样变性的类型进行个体化调整。对于AL淀粉样变性,血浆细胞导向疗法是目前主要的治疗手段,包括硼替佐米、达拉曲单抗等,通过去除或减少浆细胞来降低轻链水平。同时,控制症状、改善生活质量、预防感染等支持性治疗也至关重要。对于AA淀粉样变性,控制原发病如治疗感染、控制高血压等是关键。ATTR淀粉样变性则可采用疾病修饰治疗,如他法米地斯、阿考拉米地斯等,针对TTR蛋白进行干预,延缓疾病进展。
淀粉样变性治疗过程中可能出现多种副作用。对于AL淀粉样变性,由于免疫功能下降,易发生感染,需进行预防性治疗;由于凝血功能异常,易发生出血,需密切监测并采取相应的止血措施;由于高凝状态,易发生血栓形成,需进行预防性抗凝治疗。此外,还可能出现消化道症状、疲劳、关节痛等副作用,需进行对症治疗。对于ATTR淀粉样变性,需定期监测并补充维生素A,同时注意肌肉痉挛、腹泻等副作用的对症治疗。
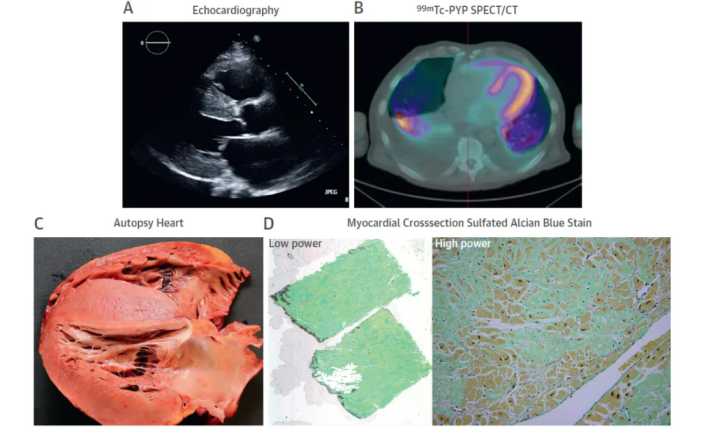
图3淀粉样变心肌病示意图
心脏电风暴的元凶——ARVC

致心律失常性右室心肌病是一种以右心室心肌被纤维脂肪组织替代为特征的遗传性心肌病。对于这类患者,植入式心律转复除颤器的应用需要严格掌握适应证。当患者出现血流动力学不稳定的室性心动过速或心室颤动时,植入式心律转复除颤器是明确的选择。同样,对于存在严重心室功能障碍的患者,无论是否伴有明显心律失常,都建议预防性植入除颤器。对于有不明原因晕厥或非持续性室速等危险因素的患者,在经过充分评估和医患沟通后,也可以考虑植入除颤器。
在心律失常治疗方面,导管消融术在特定情况下发挥着重要作用。对于最大剂量药物治疗后仍反复发作单形性室速的患者,导管消融能有效减少心律失常事件和除颤器放电次数。当心内膜消融失败时,心外膜消融可能成为挽救性治疗选择。值得注意的是,对于药物难治性但血流动力学稳定的单形性室速患者,导管消融甚至可以作为首选治疗方案。
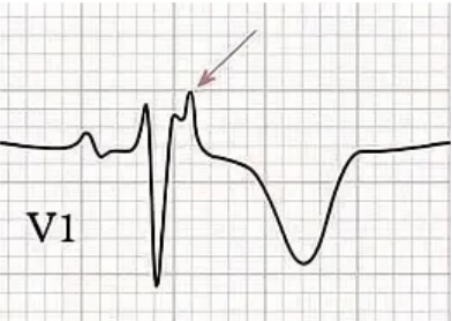
图4 Epsilon波常发生于ARVC患者中
心内膜心肌活检的适应症和禁忌症

心内膜心肌活检作为一种有创检查手段,在心肌病诊断中具有独特价值。其明确适应证包括:新近发生的心力衰竭,特别是发病时间在两周以内的患者;病程在两周至三个月的扩张型心肌病伴有恶性心律失常的情况;疑似心肌炎或其他炎症性心肌病变的诊断;以及心脏移植术后的排斥反应监测等。这些情况下,心肌活检能够提供关键的组织学诊断依据。
然而,心内膜心肌活检也存在明确的禁忌证。绝对禁忌证包括心腔内血栓形成、室壁瘤、严重心脏瓣膜狭窄以及机械瓣置换术后等情形。相对禁忌证则涵盖活动性感染未控制、出血倾向、严重凝血功能障碍等情况。临床医生在决定进行心肌活检前,必须仔细评估患者的适应证和禁忌证,权衡检查的风险与获益。
-END-
声明:本文为原创内容,作者<小熊>,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。













